מחלות ריאה אינטרסטיציאליות
 | |
| תחום |
רפואת ריאות |
|---|---|
| תסמינים |
דלקת |
| טיפול |
|
| קישורים ומאגרי מידע | |
| MeSH | D017563 |
מחלות ריאה אינטרסטציאליות (באנגלית: Interstitial Lung Diseases; בראשי תיבות: ILD) מהוות קבוצה רחבה של מחלות הפוגעות בריאות ומביאות לתמונה קלינית המתאפיינת בקוצר נשימה הולך ומחריף או שיעול כרוני יבש, לעיתים עם כיח דמי, צפצופים וכאבים בחזה.
מחלות אינטרסטיציאליות פירושן, מחלות המערבות את רקמת הפרנכימה של הריאה, משמע, הנאדיות, את אפיתל הנאדיות והנימים וכן את האזורים שבין מבנים אלו. הסיבה לכך שמחלות רבות קובצו יחדיו לקבוצה אחת, נעוצה בעובדה שכולן מביאות לתסמינים קליניים, פתולוגיים ופיזיולוגיים דומים. מחלות אלה קשורות לשיעור תמותה ותחלואה ניכר יחסית.
ניתן לחלק קבוצה גדולה זו של מחלות לשתי תת-קבוצות עיקריות המבוססות על היסטולוגיה: קבוצה ראשונה היא של מחלות בהן הריאה מאופיינת בתהליך דלקתי ויצירה של לייפת (פיברוזיס - רקמה לא מתפקדת). הקבוצה השנייה, קשורה לתגובות גרנולומטוטיות (יצירת גרנולומות) בריאות. ניתן לסווג קבוצות אלה סיווג נוסף לאחר מכן, לפי גורמים ידועים למחלה או שאינם ידועים. כך למשל, חשיפה לקרינה או לאזבסט היא סיבה ידועה המובילה למחלה המביאה לתהליך דלקתי ופיברוזיס של הריאה. חשיפה לסיליקה גורמת למשל למחלה המביאה ליצירת גרנולומות. מאידך, לעיתים הסיבה למחלה הריאתית אינה ידועה - כלומר קיימות מספר מחלות המביאות למחלת ריאות אינטרסטיציאלית, אשר הסיבה להן אינה ידועה. מחלות אלה כוללות בעיקר את מחלת הסרקואידוזיס, פיברוזיס ריאתי אידיופתי (IPF) ופיברוזיס ריאתי הקשור למחלות חיבור.
בחלק מן המקרים נמצאו מוטציות משפחתיות המביאות למחלה, כגון מוטציה בגן המקודד ל-surfactant protein A2. גם במחלות אחרות, אם כי נדירות יותר, נמצאו חלק מהגנים האחראיים למחלה. עישון סיגריות או היסטוריה של עישון נמצאו אצל חולים עם מחלות ריאה אינטרסטיציאליות, בחלק או ברוב המקרים.
האבחנה של מחלות אלה נעשית באמצעות ביצוע CT ברזולוציה גבוהה, ולעיתים יש צורך בביצוע ביופסיה רקמתית. הטיפול, בחלק מן המחלות, הוא מתן סטרואידים ותרופות אחרות לרבות מתן חמצן במצבים של היפוקסמיה, אולם הפרוגנוזה במרבית המחלות הללו אינה טובה.
פתוגנזה[עריכת קוד מקור | עריכה]
ההנחה הרווחת לגבי היווצרות המחלה היא, כי הריאה חשופה לנזק מתמשך כתוצאה מגירויים חיצוניים או פנימיים. שורה של פקטורים שונים (פיברובלסטים, כמוקינים, גורמי גדילה וכך הלאה) מנסים להביא לריפוי רקמת הריאה ושיפור תפקודה, כאשר לעיתים תהליך הריפוי הזה מתבצע באופן לקוי, בין אם כתוצאה מהפרעה אוטואימונית, מחלות נוספות או פגם גנטי מסוים.
מחלות המאופיינות ביצירה של גרנולומות כוללות הצטברות של לימפוציטים מסוג T, מקרופאגים ותאים אפיתליאולידיים. תאים אלו יוצרים מבנה הקרוי "גרנולומה" אשר עשויה להפוך לפיברוזיס (רקמה לא מתפקדת), אם כי חולים רבים עם גרנולומות אינם מציגים בעיה תפקודית קשה של הריאות.
מחלות המאופיינות בתהליך דלקתי של הריאות ויצירת פיברוזיס נגרמות לאור פגיעה בתאי האפיתל עצמם, המביאה להתפתחות דלקת בנאדיות הריאה. אם המחלה הופכת לכרונית, היא מתפשטת לאזורים נוספים ובסופו של דבר גורמת לפיברוזיס, כלומר הצטלקות לא הפיכה, של האינטרסטיציום (התווך). תהליך זה גורם לבעיה תפקודית קשה של הריאות המתבטאת בחילוף הגזים התקין ובעיה בתהליך הוונטילציה בו מתפנה פחמן דו-חמצני מהריאות החוצה.
תסמינים קליניים[עריכת קוד מקור | עריכה]
תסמינים קליניים של חולים במחלות אינטרסטיציאליות של הריאה כוללים, בין היתר קוצר נשימה, עייפות ואובדן משקל. עם זאת, בחלק מן המחלות ניתן יהיה למצוא ממצאים המעידים על מחלה נרחבת של הריאה כפי שניתן לראות ב-CT, אולם ללא קוצר נשימה משמעותי, לפחות בשלבים ההתחלתיים של המחלה.
תסמינים נוספים, אם כי פחות נפוצים, הם: צפצופים בנשימה, כאב בחזה וגניחת דם (נדיר יחסית). המחלה יכולה להתחיל באופן אקוטי אולם לרוב היא מסתמנת יותר כמחלה כרונית. בצורתה האקוטית (חריפה), המחלה מתפתחת תוך ימים עד שבועות ודומה מאוד לדלקת ריאות. בין הגורמים המביאים להתפתחות המחלה בצורה זו ניתן למצוא גורמים המובילים לתגובה אלרגנית או תגובת יתר רגישות של הריאה. במרבית המקרים, עם זאת, המחלה מתפתחת באופן כרוני.
בבדיקה עצמה, ניתן להתרשם מנשימה מהירה, טכיפניאה (Tachypnea), לעיתים חרחורים יבשים בהאזנה לריאות, ועם התפתחות המחלה לעיתים יש מעורבות לבבית המתבטאת ביתר לחץ דם ריאתי והגדלת החדר הימני (cor pulmonale). כיחלון והתאלות של האצבעות מתרחשת במצבים מתקדמים.
בדיקות מעבדה והדמיה[עריכת קוד מקור | עריכה]
קיימות מספר בדיקות מעבדה והדמיה שיכולות לסייע בזיהוי המחלה.
- עליה ב-LDH היא ממצא נפוץ בקרב החולים, אך אינה ספציפית ולכן אינה מספקת דיה.
- עליה ברמות נוגדנים מסוימים יכולה לרמז על המחלה עצמה, כגון ANCA ונוגדנים אחרים.
- אק"ג יעלה לרוב ממצאים נורמליים, אולם לעיתים יש סטיית ציר ימנית והגדלה של חדר ימין או עליה ימנית. בנוסף ייתכנו ממצאים המעידים על יתר לחץ דם ריאתי ועומס המופעל על הלב הימני.
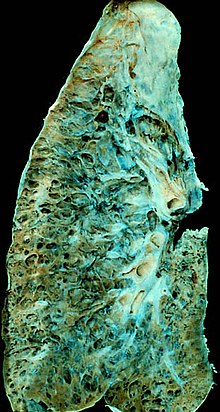
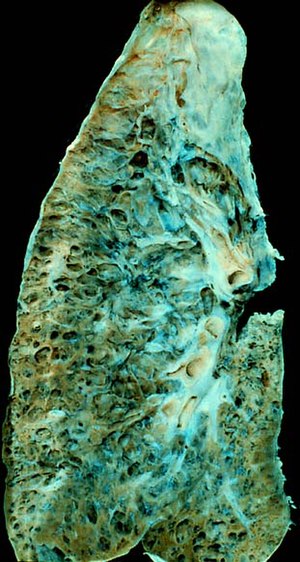
- צילום חזה יכול להראות תמונה ריאתית עם דפוס רטיקולרי, נודולרי או מעורב. אך בצילום החזה להעיד על קורלציה עם מידת המחלה מבחינה קלינית (או היסטולוגית). זאת למעט ממצא רדיוגרפי הנקרא honeycombing, המדגים תהליך של פיברוזיס וקשור בפרוגנוזה שאינה טובה.
- ביצוע CT נחשב כדרך הטובה ביותר לאיבחון מוקדם של מחלת ריאות אינטרסטיציאלית, וכן משמש לצורך נטילת ביופסיה ושלילת מחלות אחרות.
- בדיקת תפקודי ריאות (ספירומטריה) היא בדיקה מהותית שכן היא מסייעת בהערכת מידת המעורבות הריאתית במחלה. אצל מרבית החולים, המחלה מתאפיינת בצורה רסטריקטיבית, כלומר יש הגבלה ביכולת הריאה להתרחב. ממצא זה בא לידי ביטוי בירידה בקיבולת הכללית של הריאות - מדד הנקרא total lung capacity (בראשי תיבות, TLC). בנוסף לכך, הנפח השאריתי (residual volume) כלומר מידת הנפח הנותר בריאה לאחר הוצאת אוויר, והקיבולת השאריתית הפונקציונלית של הריאה, גם הם יורדים. יכולת המטופלים לנשוף בכוח בשנייה הראשונה להוצאת האוויר, או ה-Forced expiratory volume in one second (בראשי תיבות, FEV1) היא נמוכה יותר, ככל הנראה לאור ירידה ב-TLC. אולם כאשר מודדים את היחס FEV1/FVC (כלומר, היחס בין הוצאת האוויר בשנייה הראשונה לעומת הוצאת האוויר "עד הסוף") היחס הוא נורמלי ולעיתים מוגבר. מדד זה משמש פעמים רבות לצורך השוואה אל מול מחלות חסימתיות, כגון COPD, המאופיינות ביחס FEV1/FVC שהוא נמוך. ככל שהמחלה מתקדמת, כך נפח הריאות יורד כתוצאה מהפיברוזיס וההצטלקות של רקמת הריאה, שאינם מאפשרים את התרחבותה. לסיכום, ספירומטריה מהווה מדד הערכה חשוב ובעל יכולת פרוגנוסטית בכל הקשור למחלות אינטרסטיציאליות מסוימות.
- מדידת יכולת הדיפוזיה הריאתית - בחלק מן המחלות הללו, הדיפוזיה הריאתית יורדת. במרבית המקרים, זה נובע מחוסר התאמה בין מידת הוונטילציה של אותה יחידת ריאה לעומת מידת הפרפוזיה (זילוח הדם) אליה. במילים אחרות, ישנן יחידות תפקודיות של ריאה שהן מצולקות ולא מתפקדות כיחידות חילוף גזים, אולם זרימת הדם אליהן היא תקינה, מה שמוביל למצב הנקרא mismatching of ventilation and perfusion. כתוצאה מכך, הדם הזורם ביחידות אלו דומה במהותו לדם ורידי מעורב לאור יכולת חילוף הגזים הנמוכה. ניתן למדוד זאת באמצעות מבחן DlCO המודד את לחץ הפחמן החד-חמצני (CO) בשאיפת אוויר מול נשיפת אוויר. מבחן זה מעריך את היכולת הדיפוזית של הריאה, וירידה בו מצביעה על ירידה ביכולת הדיפוזית של הריאה. זאת בדומה למחלות שונות, ביניהן מחלת ריאות רסטריקטיבית. עם זאת, מידת הירידה הנמדדת במבחן זה איננה מעידה בהכרח על מידת חומרת המחלה.
- מבחן מאמץ לב-ריאה - זהו מבחן המשמש לצורך הערכת מידת הפעילות של המחלה וכן תגובה לטיפול, בעיקר אצל חולים עם פיברוזיס ריאתי אידיופתי (משמע, פיברוזיס ריאתי שמקורו אינו ידוע). מבחן ספציפי הנקרא "הליכה ל-6 דקות" (6 min walk) משמש, נכון ל-2012, באופן גלובלי לצורך הערכה של מידת המחלה. במבחן זה, מידת מרחק ההליכה ורמות הירידה בסטורציה של החמצן כתוצאה מהמאמץ נוטות להימצא בקורלציה עם המצב התפקודי של הריאות ומצבם הקליניים של המטופלים.
- ברונכוסקופיה ובדיקת שטיפת ריאות (Bronchoalveolar Lavage, BAL) - במחלות מסוימות ניתן להשתמש ב-BAL לצורך ביצוע אבחנה מבדלת בין מחלות אינטרסטיציאליות שונות. כך למשל, מחלת הסרקואידוזיס מאופיינת במספר רב של לימפוציטים, עם יחס של לימפוציטים מסוג CD4 שהוא גבוה יותר (פי 3.5 לפחות) מלימפוציטים מסוג CD8. במחלת ריאות אאוזינופילית, יש יותר מ-25% אאוזינופילים כפי שמתגלים בשטיפה. מחלות כגון אזבסטוזיס ובריליוזיס מתאפיינות בממצאים הקשורים לחלקיקים אלו.
אבחנת המחלה[עריכת קוד מקור | עריכה]
ביופסיה מהריאה מהווה את השיטה היעילה ביותר לאישוש האבחנה והערכת מידת המחלה. את הביופסיה יש לבצע לפני שמתחילים בטיפול רפואי. לרוב, ביופסיה נלקחת באמצעות ברונכוסקופיה ויש לקחת ביופסיות משתי הריאות. במידת הצורך יש לקחת ביופסיה באמצעות תורקוסקופיה.
טיפול[עריכת קוד מקור | עריכה]
הטיפול למחלה ניתן בהתאם לגורם שהביא לה, כל עוד הוא ידוע וישנה יכולת להביא לסילוקו. הטיפול חשוב עוד בשלב מוקדם, שכן איתור מהיר ומוקדם נחוץ מאחר שמחלה מאוחרת עם פיברוזיס אינה הפיכה. דרכי הטיפול במחלות ריאה אינטרסטיציאליות יכולות לכלול:
- היפוקסמיה (ירידה בלחץ החמצן בדם) - מטופלת על ידי מתן חמצן, כשמומלץ גם טיפול לשיקום הריאות כדרך להעלות איכות חיים.
- סטרואידים מהווים את עיקר הטיפול לצורך דיכוי תהליך דלקתי (של הנאדיות - אלוואוליטיס) המתקיים במחלות אינטרסטיציאליות, אולם שיעור התגובה לטיפול זה הוא נמוך. טיפול זה מותווה בחלק מן המחלות המאופיינות בסימפטומים וכן במחלות חריפות. משך הטיפול והמינון האופטימלי אינו ידוע לרוב. במרבית המקרים ניתן פרדניזון במינון שנע בין 0.5-1 מ"ג לק"ג ליום, ולאחר כחודש עד שלושה חודשים מתבצעת הערכה מחודשת של החולה. אם מצב החולה ממשיך להתדרדר, יש לתת טיפול בנוסף על הפרדניזון (תוך הפחתת מינונו של הפרדניזון). טיפול זה יכול לכלול מתן ציקלופוספמיד או אימוראן, ולחלופין טיפול במתוטרקסט, קולכיצין ותרופות אחרות. במרבית המקרים, המחלה היא כרונית ולא הפיכה למרות הטיפול התרופתי, ועל כן יש לשקול השתלת ריאות כמוצא אחרון.
סוגים שונים של מחלות ריאה אינטרסטיציאליות[עריכת קוד מקור | עריכה]
- פיברוזיס ריאתי אידיופתי - מחלה עם שאינה מגיבה היטב לטיפול, מה שמוביל לפרוגנוזה רעה. תסמיני המחלה הם קוצר נשימה במאמץ ושיעול יבש עם חרחורים. ממצא ה-CT יראה אזורים מעורפלים עמומים מתחת לפלאורה עם רשת רטיקולרית ולעיתים עם ברונכיאקטזיה ומראה של "חלת דבש". אבחנה סופית של מחלה זו, תעשה באמצעות ביופסיה (לא באמצעות ברונסקופיה אלא על יד ניתוח) כאשר הממצאים הם אזורים הטרוגניים הכוללים רקמה בריאה של הריאה לצד רקמה המאופיינת בדלקת עם ריבוי של פיברובלסטים וקולגן, בעיקר באזורים פריפריים של הריאה. ניתן לראות תאי דלקת מסוג לימפוציטים הפולשים לתוך נאדיות הריאה. מידת התרבות הפיברובלסטים מצביעה על מידת התקדמות המחלה. חולים שאינם מטופלים, יסבלו משיעור תמותה גבוה, אולם מנגד אין טיפול יעיל במחלה עצמה, נכון ל-2012. חולים אלו יכולים להתדרדר מאוד כתוצאה מזיהומים, תסחיף ריאתי, או חזה אוויר "המתלבשים" על מחלת הריאות הכרונית. אי ספיקת לב ומחלת לב איסכמית אלו שני מצבים שכיחים אצל חולים אלו (האחראים לכמעט שליש ממקרי המוות). אם מתקיימת החרפה של המחלה, תמצא הרעה משמעותית בפרוגנוזה. החרפה במחלה יכולה למשל לבוא לידי ביטוי בהחרפה של קוצר הנשימה, ממצאים חדשים בהדמיות והרעה בהיפוקסמיה. זאת ללא עדות לזיהום, דלקת ריאות או ממצא אחר שיסביר החרפה זו. אין טיפול יעיל במצב שבו המחלה מחריפה והתמותה יכולה להגיע עד כ-75% מן המקרים. אלו אשר ישרדו החרפה אחת לרוב צפויים לאפיזודה נוספת של החרפה במחלה ולמוות כתוצאה מכך. אי לכך, יש לשקול השתלת ריאות אצל חולים המציגים התדרדרות מהירה למרות טיפול רפואי.
- פנאומוניה אינטרסטיציאלית לא ספציפית (באנגלית: Nonspecific Interstitial Pneumonia) - מצב זה מאפיין קבוצת מחלות שרובן כוללות בצורה זו או אחרת מחלת אוטואימונית ברקע, המביאה לתהליך הפתולוגי עצמו. מחלה זו אופיינית יותר אצל נשים צעירות והיא מקושרת עם הופעה של חום. ממצאים ב-CT המדגימים מראה של "חלת דבש" אינם שכיחים במחלה זו הגם שניתן לראות ירידה בנפח של אונות הריאה התחתונה עם מראה של ground-glass אופייני. מבחינה היסטולוגית ישנה אחידות על פני כל דגימת הביופסיה של מעורבות המחלה (כלומר, פחות הטרוגניות, בשונה מפיברוזיס ריאתי אידיופתי). הפרוגנוזה של מחלה זו טובה יחסית לפיברוזיס ריאתי אידיופתי (פחות מ-15% תמותה לאחר 5 שנים) והטיפול התרופתי כולל לרוב מתן פרדניזון בשילוב עם אימוראן.
- תסמונת האמאן-ריץ' (Acute interstitial pneumonia, או Hamman-Rich Syndrome) - מצב זה הוא נדיר וסוער ומתבטא בפגיעה ריאתית המאופיינת על ידי נזק מפושט לנאדיות הריאה. רוב המטופלים הם מעל גיל 40, והתמונה הקלינית של המחלה דומה לתמונה של ARDS (Acute respiratory distress syndrome). בדרך כלל, מחלה זו מופיעה בפתאומיות ואצל אנשים בריאים, כאשר ברוב המקרים יש איזשהו "פרודרום" (תחושת חולי המקדימה את התפרצות המחלה) בשבוע עד שבועיים טרם פרוץ המחלה. חום, שיעול וקוצר נשימה אלו התסמינים הקליניים העיקריים, וב-CT ניתן להבחין באזורים סימטריים הנראים כ-ground-glass, כשביופסיה נחוצה לצורך אבחנה וזיהוי המחלה. מרבית החולים מפתחים אי-ספיקה נשימתית וסובלים מהיפוקסמיה בינונית עד קשה. שיעור התמותה גבוה ועומד על מעל 60%, כשרוב החולים נפטרים בתוך חצי שנה ממועד האבחנה. הטיפול הוא בעיקר טיפול תומך כאשר לא ברור אם סטרואידים יעילים במצב זה.
- פנאומוניה קריפטוגנית מאורגנת (Cryptogenic Organizing Pneumonia, בראשי תיבות: COP, נקראת גם Bronchiolitis obliterans organizing pneumonia (BOOP)) - תסמונת ללא אטיולוגיה (הסבר) ברור. המחלה מופיעה בדרך כלל בעשור החמישי או השישי לחיים ומתחילה בדומה לשפעת עם חום, שיעול, עייפות ואובדן משקל. יש עדות להיפוקסמיה ופגם בתפקוד הריאה. בביופסיה ניתן לראות רקמת גרעון (גרנולציה) בדרכי האוויר הקטנות ובתעלות של נאדיות האוויר, עם דלקת כרונית העוטפת את הנאדיות. טיפול בסטרואידים מביא לשיפור קליני אצל שני שלישים מן החולים, אולם חלק מן החולים מציגים התקדמות מהירה עם תוצאות פטאליות למרות הטיפול בסטרואידים.
- פנאומוניה אינטרסטיציאלית דסקוומטית (Desquamative Interstitial Pneumonia, בראשי תיבות: DIP) - מחלה נדירה המאפיינת במידה ניכרת רק מעשני סיגריות. במחלה זו ניתן למצוא הצטברות נרחבת של מקרופאגים בתוך נאדיות הריאה, עם פיברוזיס מינימלי יחסית. מחלה זו פורצת בעיקר בין העשור הרביעי לשישי לחיים, כשרוב החולים מתלוננים על שיעול וקוצר נשימה. יש חשיבות קלינית לאבחון מדויק של המחלה היות שהפסקת העישון מקושרת עם פרוגנוזה טובה יותר. אין עדות לכך שסטרואידים יעילים בטיפול במחלה זו.
- היסטיוציטוזיס של תאי לנגרהאנס ריאתית (Pulmonary Langerhans Cell Histiocytosis, בראשי תיבות: PLCH) - מחלה נדירה הקשורה לעישון ולרוב פוגעת בגברים צעירים יחסית (בשכבת הגיל שבין 20 ל-40). מחלה זו יכולה להיות א-סימפטומטית (כלומר ללא סימפטומים) או לחלופין מחלה המתדרדרת במהירות. מרבית המטופלים יתלוננו על שיעול, קוצר נשימה, ירידה במשקל, כאבים בחזה וחום. אצל 25% מן החולים יש פנאומותורקס. יש ירידה משמעותית ב-DlCO (מבחן המודד את לחץ הפחמן החד-חמצני בשאיפת אוויר מול נשיפת אוויר) אצל חולים אלו והממצא ההיסטולוגי המאפיין הוא נוכחות של נגעים נודולריים סקלרוטיים. הפסקת העישון הכרחית לטיפול במחלה אולם מביאה לשיפור קליני רק אצל כשליש מן המטופלים, כשרובם מפתחים מחלה פרוגרסיבית.
- מחלות סיסטמיות של רקמות חיבור המקושרות במחלות ריאה אינטרסטיציאליות - קיימות מחלות שונות של רקמות חיבור (זאבת, ראומטויד ארתריטיס, סקלרודרמה ועוד) המאופיינות גם בהיווצרות מחלת ריאות אינטרסטיציאלית. אצל חולי סקלרודרמה, למשל, כמחצית מן החולים סובלים ממחלת ריאות אינטרסטיציאלית. ראומטואיד ארתריטיס מקושרת בהופעה של מחלת ריאות, אולם שכיחותה גבוהה יותר בקרב גברים ובחמישית מן המקרים. זאבת מקושרת בסיבוכים ריאתיים שונים כגון פלאוריטיס, אם כי מחלת ריאות אינטרסטיציאלית המתקדמת באופן פרוגרסיבי נמצאת בשכיחות נמוכה יותר בקרב חולים אלו. מחלות אחרות נוספות כוללת תסמונת שרגן וכן פולמיוזיטיס ודרמטומיוזיטיס המביאות להתפתחות של מחלת ריאות אינטרסטיציאליות.
- תרופות - שימוש בתרופות שונות עלול להביא למחלות ריאה אינטרסטיציאליות. על כן חשוב לאבחן אילו תרופות עבר או הווה לוקחים המטופלים, כאשר לעיתים חולפות שנים מאז נטילת התרופה ועד להשפעה שיש לה על הריאה (כגון במקרה של נטילת אמיודארון).
- לימפאנגיוליומיומטוזיס ריאתי (Pulmonary Lymphangioleiomyomatosis, בראשי תיבות LAM) - מחלה נדירה המשפיעה לרוב על נשים צעירות ויש לחשוד בה במקרים של הופעת אמפיזמה, פנאומותורקס חוזרים או תפליט פלאורלי לימפטי. מחלה זו מאופיינת בגדילה מואצת של שריר חלק באינטרסטיציום של הריאות עם יצירה של ציסטות. מחלה זו עלולה להחמיר בהריון, כשהופעת גניחת דם במחלה עלולה להוות מצד מסכן חיים. בכ-50% מן המקרים יש פנאומותורקס ספונטני. אין כיום תרופה למחלה, אבל בעקבות מחקרים שנעשו בארצות הברית בחולות LAM נמצא כי רפאמיצין (Sirolimus) או סרטיקן (Everolimus), תרופות שניתנות בדרך כלל למושתלים ותפקידם לדכא את המערכת החיסונית, עוצרות את המחלה אצל מרבית חולות ה-LAM ולאחרונה התרופות נמצאות בשימוש בקרב מרבית החולות בעולם. התרופה ניתנת תוך פיקוח רופא ריאות ובדיקות דם לבדיקת הרמת בדם. השתלת ריאה מהווה את האופציה היחידה לריפוי.
- תסמונות של מחלות ריאה אינטרסטיציאליות יחד עם דימום נרחב מנאדיות הריאה (Diffuse alveolar Hemorrhage) - אלו מצבים בהם כתוצאה מפגיעה בכלי דם בריאות יש דימום לתוך חללי הנאדיות עצמן. תסמונות אלו הן לרוב פתאומיות, ומקושרות בשיעול, חום וקוצר נשימה, כאשר לעיתים אין מנוס מהנשמה מלאכותית כבר מתחילת הטיפול. התקפים חוזרים של דימום מובילים בסופו של דבר לפיברוזיס (הצטלקות) של הריאה. מצבי דימום מסוג זה יכולים לנבוע ממחלות כגון ואסקוליטיס, ולעיתים יש מעורבות גם של הכליה. הטיפול העיקרי הוא מתן סטרואידים במינון גבוה (מתילפרדניזולון) עד ל-5 ימים, ולאחר מכן טיפול אחזקה על ידי מתן סטרואידים דרך הפה. תסמונת גודפסטר (Goodpasture's Syndrome) היא תסמונת המאופיינת בדימום ריאתי וגלומרולונפריטיס כלייתי, כאשר ניתן למצוא נוגדנים כנגד ממברנת הבסיס של הגלומרולוס ונאדיות הריאה. טיפול במצב זה הוא פלזמפרזיס.
- מחלות מולדות - מחלות מולדות הקשורות בהתפתחות של מחלות ריאה אינטרסטיציאליות כוללות מחלות אגירה (נימן פיק, מחלת גושה ומחלות אגירה ליזוזומליות). מחלות נוספות יכולות להיות טוברוס סקלרוזיס ונוירופיברומטוזיס, כשגם תסמונת הרמנסקי פודלק (Hermansky-Pudlak syndrome) המקושרת עם קוליטיס גרלונומטוטי יכולה להשפיע.
- מחלות ריאה אינטרסטיציאליות המקושרות עם הופעה של גרנולומות - מחלות אלו כוללות מחלות תעסוקתיות שונות (סיליקוזיס למשל) וכן סרקואידוזיס. בנוסף, ייתכנו מחלות ווסקוליטיות שונות המביאות ליצירת גרנולומות כוגן, מחלת וגנר, תסמונת צ'רג שטראוס ועוד.
קישורים חיצוניים[עריכת קוד מקור | עריכה]
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.
