פיזיולוגיה של מערכת הנשימה
פיזיולוגיה של הנשימה היא המדע העוסק בחקר התפקוד המכני, הפיזי והביוכימי של מערכת הנשימה באדם ובבעלי חיים. מערכת זו היא מערכת בגוף האדם המאפשרת את חמצון הדם הדרוש לצורך הפקת אנרגיה ברקמות הגוף ואת פליטת הפחמן הדו-חמצני שהוא תוצר לוואי להפקת האנרגיה. זהו תפקיד חיוני, ובהיעדרו אדם עלול למות תוך מספר דקות.
תהליך הנשימה הוא תהליך מכני, אוטומטי וקצבי המווסת על ידי מרכזי הנשימה שבמוח, ושבו התכווצותם של הסרעפת ושל שרירי הצלעות מניעה גזים אל נאדיות הריאה ומהן החוצה. תהליך הנשימה כולו כולל הן את תנועות הנשימה והן את הזרמת הדם המחזורית אל נימי הרקמות ובחזרה מהן ושחלוף הגזים בהם. בהקשר זה, תפקודן של הריאות הוא להבטיח חלוקה נאותה של האוויר הנשאף אליהן ושל זרימת הדם שבתוכן, באופן כזה שחילוף החמצן והפחמן הדו-חמצני יתבצע תוך השקעה מינימלית של החדר הימני. הסרעפת יורדת כשהאוויר נכנס.
פעולת שרירי הנשימה[עריכת קוד מקור | עריכה]
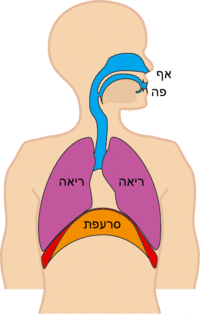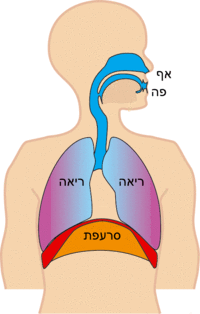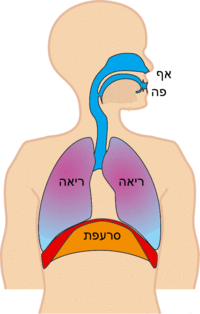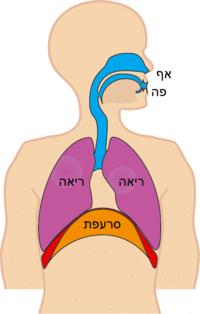
שאיפה[עריכת קוד מקור | עריכה]
בשאיפה במנוחה מתכווצים שרירי הנשימה להגדלת נפח בית החזה, ואיתו נפח הריאה, פעולה אשר יוצרת מפל לחצים בין הלחץ האטמוספירי ללחץ בנאדיות הריאה וגורמת לתנועה של אוויר אל תוך הריאות עד להשוואת הלחצים. השריר העיקרי המשמש לשאיפה הוא הסרעפת אשר אחוזה בצלעות, בעצם החזה ובחוליות. התכווצות הסרעפת, שנמצאת במנח המורכב משני חלקים: האחד רוחבי שטוח שאינו שרירי והשני מקביל לכלוב הצלעות ושרירי, יוצרת כוח אלכסוני, בעל רכיב אנכי המושך את כיפת הסרעפת לכיוון הבטן ורכיב אופקי, כאשר השפעת האנכי גדולה יותר. ירידת הסרעפת לכיוון הבטן דוחקת את איברי הבטן ומגדילה את קוטרו האנכי של בית החזה. במקביל, שריר הסרעפת מפעיל על הצלעות כוח כלפי מעלה, דבר אשר מגדיל את קוטרו הרוחבי של בית החזה, וזאת מאחר שהצלעות בנויות כך שלהן שתי דרגות חופש סיבוביות. כלומר, עליית הצלעות מתבצעת בשני אופנים בו־זמנית: כידית דלי המחברת בין החוליות לעצם החזה ויחד עם עצם החזה שעולה אף היא. נוסף לשריר הסרעפת, פועלים השרירים הבין-צלעיים אשר שומרים על משיכת הצלעות כגוף אחד כלפי מעלה בקרבם את הצלעות זו לזו, וכן פועלים שרירי חגורת הכתפיים המקבעים אותה ומונעים ממנה לנוע מטה, בעוד הצלעות נעות מעלה לכיוונה.
בזמן שאיפה מאומצת מתכווצים גם שרירי עזר, אשר מתכווצים גם בעת מאמץ ובקוצר נשימה. בקבוצה זו נכללים שרירי המעלות, שכאשר מתכווצים מרימים את הצלעות הראשונה והשנייה, ושריר עצם החזה, הבריח והזיז הפטמתי, שמרים את קדמת בית החזה בכיוון הראש. שרירים אלה מסייעים להרחבת קוטרו האופקי של בית החזה. שרירי עזר שאיפתיים נוספים הם כנפי האף, שריר הלוע והלשון ושרירי הגרון.
נשיפה[עריכת קוד מקור | עריכה]
במנוחה הנשיפה אינה מצריכה מאמץ, אלא נובעת מהרפיית שרירי השאיפה ומאלסטיות הריאה ובית החזה שגורמת לחזרתם למצבם טרום השאיפה. נשיפה מאומצת, לעומת זאת, מפעילה שרירים הגורמים להקטנת בית החזה ועליית הלחץ בו. לצורך נשיפה מאומצת מתכווצים שרירי הבטן, אשר אחוזים בצלעות התחתונות, וכך מושכים את הצלעות אליהם ומקבעים אותם. העלאת הלחץ בבטן גורמת לדחיקה של הסרעפת הרפויה כלפי מעלה, דבר שגורם להקטנת קוטרו האנכי של בית החזה. גם בשאיפה מאומצת מתכווצים השרירים הבין-צלעיים, אלא שהפעם, במקום שימשכו את הצלעות לעבר חגורת הכתפיים, שבשלב זה רפויה, הם מושכים את הצלעות לכיוון הבטן המקובעת. תנועת הצלעות זהה לתנועה בעת שאיפה, אלא בכיוון ההפוך, דבר שגורם להקטנת הקטרים האופקיים.
בשיעול מתבצעת נשיפה חזקה במיוחד כתוצאה מסגירת מכסה הגרון, שלאחריה מאמץ נשיפתי חד וחזק. מאמץ זה כנגד חסימה גורם להעלאת משמעותית של הלחץ בבית החזה, וכאשר מכסה הגרון נפתח מתחילה זרימת אוויר גבוהה במיוחד החוצה אשר גורמת לתמט של קנה הנשימה. היציאה המהירה של האוויר בלחץ נושאת עמה הפרשות וחלקיקים שהיו על דופן הקנה.
הערכה תפקודית של הריאה[עריכת קוד מקור | עריכה]
נפחי הריאה[עריכת קוד מקור | עריכה]

נפחי ריאה הם ערכים המתקבלים בשלבים השונים של השאיפה והנשיפה ומשמשים לבדיקות קליניות. ניתן למדוד חלק מן הנפחים האלה ישירות באמצעות ספירומטר, שמודד הפרשי נפחי אוויר הנכנסים בשאיפה או היוצאים בנשיפה, ואת הנפחים שלא ניתן למדוד באמצעות ספירומטר, מודדים בשיטות עקיפות כמו שיטות מיהול או פלתיזמוגרף גוף.
נפח חילופי (באנגלית: Tidal volume, ובקיצור – VT) הוא הנפח המתקבל משאיפה ומנשיפה במנוחה. באדם בוגר בריא הנפח החילופי עומד על כ-500 מ"ל. נפח האוויר הנותר בריאות לאחר נשיפה רגילה במנוחה נקרא הקיבולת השארית התפקודית (functional residual capacity, ובר"ת – FRC). באדם בוגר בריא הוא עומד על כ-2.4 ליטר ומהווה 40% לערך מנפח הריאה המרבי. נפח הריאה המרבי נקרא בשם קיבולת הריאות הכוללת (total lung capacity, TLC), ואותו ניתן להשיג בשאיפה מאומצת מרבית. נפח זה באדם בוגר בריא מכיל 5–6 ליטרים של אוויר.
לאחר נשיפה מאומצת עד לתחושת ריקון מוחלט של הריאות, נשאר בריאות נפח שארי (residual volume, RV), אשר מקל על ניפוח הריאות חזרה בשל העובדה שבהיעדרו היה על הגוף להשקיע אנרגיה בהפרדת דופנות הריאה שיכולות להיצמד האחת לשנייה כמו בבלון. ערכו באדם בוגר בריא עומד על כ-1.5 ליטר. ההפרש בין קיבולת הריאות הכוללת לנפח השארי הוא הנפח המרבי המנוצל על ידי הריאות לנשימה, והוא נקרא הקיבולת החיונית (vital capacity, VC). הנפח השארי, וכן הקיבולת השארית התפקודית וקיבולת הריאות הכוללת שכוללים אותו, לא ניתנים למדידה בספירומטר, מאחר שמכשיר זה מודד הפרשי נפחים ולא נפחים מוחלטים. משום כך משתמשים בשיטות עקיפות כפי שנזכרו לעיל.
הפרשי נפחים נוספים המשמשים בבדיקות קליניות הם העתודה השאיפתית (inspiratory reserve volume, IRV) והעתודה הנשיפתית (expiratory reserve volume, ERV). העתודה השאיפתית היא ההפרש בין קיבולת הריאות הכוללת לשיא הנפח החילופי, ואילו העתודה הנשיפתית היא ההפרש בין הקיבולת השארית התפקודית לנפח השארי.
כשבוחנים את תפקוד הריאה, ניתן להתייחס למספר מדדים אשר עוזרים לבחון כיצד הריאה מתפקדת, ועל ידי כך לאבחן בעיות ריאה שונות, למשל מחלות חסימתיות של הריאה. אצל נבדק בריא, כ-85% מנפח הריאות יוצאים בתוך שנייה אחת בנשיפה מאומצת. נפח הנשיפה המאומצת בשנייה הראשונה מסומן ב-FEV1.0, והיחס בינו לבין הקיבולת החיונית המאומצת (forced expiratory vital capacity, FVC) יכול להצביע על פתולוגיות שונות. במחלה חסימתית ניתן לראות נשיפה איטית יותר, כאשר בשנייה הראשונה לנשיפה יוצא רק מחצית מהנפח והיתר ננשף במשך זמן רב. הסיבה לכך היא שהחולה לא יכול לייצר זרימת אוויר גבוהה כתוצאה מההתנגדות של דרכי הנשימה. לעומת זאת, במחלה רסטרקטיבית יש פחות רקמה פעילה, וניתן לראות שבשאיפה הנפח הנוצר נמוך יותר, בעוד ש-FEV1.0 גבוה, שכן אין חסימה של דרכי האוויר. בחולים אלו היחס FEV1.0/FVC הוא גבוה יותר מאשר בבריאים, היות שאצל חולים אלו ה-FVC נמוך יותר). תרופות שמרחיבות את הסמפונות, מעלות את FEV1.0 באופן זניח יחסית, אולם הן משפרות את הקיבולת החיונית.
שיטות מיהול[עריכת קוד מקור | עריכה]
בשיטת מיהול הליום משתמשים בעובדה שהליום הוא גז אציל ואינו מפעפע לנימי הדם. מחברים את הנבדק למיכל שבו חמצן והליום בריכוז נתון, ולאחר כעשר נשימות רגילות והגעה לשוויון ריכוזים חדש בנפח הכולל את המיכל המקורי ונפח הריאה בעת ההתחברות למיכל, ניתן לחשב את נפח הריאה בעת ההתחברות למיכל. למשל, אם הנבדק מתחבר בתום נשיפה רגילה, הנפח שניתן לחשב יהיה הקיבולת השארית התפקודית. בצורה מתמטית ניתן להדגים זאת כך עבור הקיבולת השארית התפקודית, כאשר C0 הוא ריכוז ההליום הנתון במיכל, C1 הוא ריכוז ההליום לאחר הגעה לשוויון ריכוזים ו-V0 הוא נפח המיכל: , ומכאן, . שיטה זו עלולה לתת תוצאות נמוכות מהמציאות בחולים שהריאות שלהם אינן מאווררות היטב עקב חסימה של דרכי האוויר.
בשיטת מיהול עם גז סמן נותנים לנבדק לנשום במעבר חד חמצן טהור, וכך זורם החוצה אל המיכל כל החנקן שהיה בריאותיו של הנבדק. מדידת כמות החנקן הננשף, שהיא כמות החנקן שנשאף לריאות קודם לכן, מאפשרת לחשב את נפח האוויר ברגע ההתחברות.
פלתיזמוגרף גוף[עריכת קוד מקור | עריכה]
מכשיר פלתיזמוגרף הגוף משתמש בחוק בויל-מריוט לחישוב נפח הריאה. הנבדק מוכנס אל תא המכשיר כשהוא אטום היטב ונושף לתוך צינור חסום עם מתמר לחץ או מתמר זרימה. עליית הלחץ בצינור, ΔP, גורמת לדחיסת נפח האוויר בריאות בשיעור ΔV, אשר מובילה להקטנת הנפח בתא סביב הנבדק באותו שיעור. בצורה מתמטית ניתן להדגים זאת כך עבור הקיבולת השארית התפקודית, כאשר P0 הוא הלחץ האטמוספירי: , ומכאן, . כאשר מערכת העיכול מכילה כמות גדולה של אוויר, הדבר יכול להטות את הבדיקה כלפי מעלה, אולם, בניגוד לשיטות המיהול, שיטה זו אינה מושפעת מרמת האוורור של אזורי הריאה, ומשום כך היא מתאימה לחולים עם מחלות חסימתיות של הריאה.
עקום זרימה-נפח[עריכת קוד מקור | עריכה]
אחד ממבחני תפקוד הריאה השימושיים הוא עקום זרימה-נפח (flow volume loop, FVL). עקום זה מתקבל ממדידה ורישום בו בזמן של קצב זרימת האוויר בפה ושל נפח הריאה. הציר האופקי בעקום מסמל את הנפח, והציר האנכי את מהירות הזרימה. נשימה רגילה בנפח חילופי תיראה בעקום כלולאה מעגלית קטנה במרכזו, בעוד שנשימה מאומצת אל קיבולת הריאות הכוללת ומשם בנשיפה אל הנפח השארי תיתן לולאה שאינה סימטרית. ענף השאיפה בעקומה ייראה פרבולי, ואילו בענף הנשיפה בעקומה הזרימה המרבית האפשרית מתבצעת בנפחי ריאה גבוהים, כלומר בתחילת הנשיפה. מהירות הזרימה בנשיפה כזו יכולה להגיע עד 12 ליטרים לשנייה. ככל שהריאה מתרוקנת והנפח יורד, חלה ירידה בזרימת האוויר כתוצאה משלוש סיבות: התקצרות השרירים, שכוחם מקסימלי כשהריאות מלאות, ירידה ברתיעה האלסטית, אשר מייצרת את הכוח לנשיפה עצמה, ועלייה בהתנגדות, שכן כאשר הריאות מלאות באוויר, גם דרכי האוויר מורחבות וההתנגדות לזרימת האוויר נמוכה יותר.
כשיש חסימה בדרכי האוויר, היחס בין מהירות הזרימה והנפח בנשיפת האוויר החוצה אינו ישר – המהירות יורדת מהר יותר מהנפח ומתקבלת עקומה קעורה אשר מצביעה על חסימה. לא תמיד מידת הקעירות של העקומה מצביעה בהכרח על מידת החסימה. יכולים להיות מצבים של עקומה קעורה מאוד אך חסימה לא משמעותית ולהפך.
כשבודקים מצבים שבהם השאיפה מתבצעת במאמצים משתנים, ניתן לראות שבעוד ששיא הזרימה שונה בין עקומה לעקומה, הרי שבשלבים המאוחרים יותר של הנשיפה העקומות מתלכדות, כלומר, הירידה בזרימה ביחס לנפח היא זהה החל משלב מסוים, ואין זה תלוי במאמץ שמושקע. הסיבה לכך היא תמט בדרכי האוויר.
נקודת שוויון הלחצים[עריכת קוד מקור | עריכה]
נאדיות הריאה ודרכי האוויר נמצאים פנימית לאדר, ופועלים עליהם אותם לחצים. אם נפעיל את שרירי בית החזה ונעלה את הלחץ בחלל האדר כדי לנשוף, אזי נגרום לדחיסה של הנאדיות ושל דרכי האוויר. הלחץ בנאדיות עצמן מורכב מהלחץ האלסטי שמופעל על ידי הדפנות שלהן, יחד עם הלחץ האדיר שמופעל על כל המערכת. ככל שמתקדמים במעלה דרכי האוויר, חלה ירידה של הלחץ, עד שבנקודה מסוימת לאורך דרכי האוויר, הלחץ יורד למידה שבה הוא משתווה ללחץ האדיר. נקודה זו נקראת נקודת שוויון הלחצים (equal pressure point, EPP). למעשה, ככל שהלחץ האלסטי של הנאדיות נמוך יותר, כך הלחץ האדרי משפיע יותר על זרימה של אוויר, ונקודת ההשתוות תהיה קרובה למיקום נאדיות הריאה. שינוי מיקומה של נקודה זו יכול להצביע על פתולוגיה: למשל, במצבים בהם יש לייפת (פיברוזיס) של הריאה, או ריאות מנופחות, הלחץ האלסטי של הנאדיות גבוה יותר, וזה גורם לנקודת EPP לנוע לעבר פתחת מערכת הנשימה. אצל חולי נפחת, הלחץ האלסטי על הנאדיות אובד, ונקודת שוויון הלחצים מתקרבת מאוד לנאדיות. משמעות הדבר היא שזרימה של אוויר החוצה יכולה להתבצע רק כשהריאות מלאות.
אוורור[עריכת קוד מקור | עריכה]
אוורור הוא הסעת אוויר אטמוספירי עשיר בחמצן מהחוץ אל הנאדיות וסילוק אוויר דל בחמצן מהריאות אל החוץ. אוורור דקתי (minute ventilation, ), או נפח דקתי, מייצג את נפח האוויר המאוורר את דרכי הנשימה בדקה אחת, והוא שווה למכפלת תדירות הנשימה (f), כלומר, מספר הנשימות בדקה, בנפח החילופי. אדם בריא הנושם 12 נשימות בדקה בנות 500 מ"ל כל אחת יאוורר את דרכי הנשימה שלו ב-6 ליטרים בדקה.
אולם, לא כל הנפח הזה הוא נפח עשיר בחמצן. חלקו הוא אוויר דל בחמצן הנשאר בדרכי הנשימה מתום הנשיפה הקודמת, ומאחר שהוא אינו משתתף בשחלוף הגזים בנאדיות, הוא נקרא נפח מת (dead space, VD). נפח מת הנובע מסיבה מבנית של דרכי הנשימה נקרא נפח מת אנטומי, והוא מגיע לכדי 150 מ"ל באדם בריא. לכן הוגדר אוורור נאדי (Alveolar ventilation, ), המייצג את נפח האוויר המשתתף בשחלוף הגזים בנאדיות בדקה אחת, והוא שווה למכפלת תדירות הנשימה בהפרש הנפח החילופי והנפח המת: . נשימת נפחים חילופיים קטנים בתדירות גבוהה מקטינה את האוורור הנאדי, ולפיכך אינה יעילה, לעיתים עד כדי אי-ספיקה נשימתית. מכאן שעל מנת להגביר את האוורור הנאדי עדיף לנשום ראשית בנפח חילופי גבוה יותר ובעדיפות שנייה להגביר את תדירות הנשימה, כלומר להתנשף מהר יותר.
מדידת הנפח המת היא מורכבת, ולכן פותחו דרכים עקיפות לחישוב האוורור הנאדי. באחת הדרכים נעשה שימוש בייצור הפחמן הדו-חמצני. מאחר שכמעט כל הפחמן הדו-חמצני הנפלט בנשיפה – מקורו בנאדיות, קצב ייצור הפחמן הדו-חמצני שווה למכפלת האוורור הנאדי באחוז הפחמן הדו-חמצני באוויר שבנאדיות – . כמו כן, הוא שווה למכפלת האוורור הדקתי באחוז הפחמן הדו-חמצני באוויר הננשף – . מכאן, האוורור הנאדי שווה למכפלת האוורור הדקתי ביחס אחוזי הפחמן הדו-חמצני באוויר בנאדיות והאוויר הננשף – . את האוורור הדקתי ניתן למדוד באמצעות ספירומטר ואת אחוז הפחמן הדו-חמצני באוויר הננשף על ידי איסופו בשק וקביעת ריכוזו. למדידת אחוז הפחמן הדו-חמצני באוויר הנאדיות קיימות שתי שיטות: האחת באמצעות מד פחמן דו-חמצני – קפנוגרף – והשנייה המסתמכת על שוויון לחצים של פחמן דו-חמצני בנאדיות () ובדם העורקי (). מאחר שמתקיים כי אחוז הפחמן הדו-חמצני באוויר הנאדיות שווה למנת לחץ הפחמן הדו-חמצני בלחץ האטמוספירי, בניכוי לחץ אדי המים – , הרי שבהסתמך על שוויון הלחצים , ומכאן ניתן לקבל את המשוואה .
כשם שניתן להביע את קצב ייצור הפחמן הדו-חמצני באמצעות האוורור הנאדי, ניתן גם לקשור בין קצב צריכת החמצן לאוורור: צריכת החמצן שווה למכפלת האוורור הנאדי בהפרש אחוזי החמצן באוויר הנשאף האטמוספירי והאוויר בנאדיות: . להבעת המשוואה בשימוש בלחצים ניתן להכפיל בלחץ האטמופירי בניכוי לחץ אדי המים, ובשינוי סדר האיברים: . משוואה זו מלמדת כי הלחץ החלקי של חמצן באוויר הנשאף משפיע על הלחץ החלקי של חמצן בנאדיות בשיעור זהה. כמו כן, הגברת צריכת החמצן במאמץ, או הקטנת האוורור מקטינים את הלחץ החלקי של חמצן באוויר בנאדיות.
בהצבת האוורור הנאדי, כפי שהוא מבוטא על ידי ייצור פחמן דו-חמצני, מתקבלת המשוואה: . היחס מסומן ב-, והוא מוגדר כיחס הנשימתי. יחס זה הוא פועל יוצא של המטבוליזם ותלוי בהרכב התזונה. תזונה המתבססת על פחמימות בלבד תקנה לו ערך של 1. תזונה מאוזנת מקנה לו ערך של 0.8. הצבה של נותנת את משוואת הגז בנאדיות: .
פעפוע גזים דרך רקמת הריאה[עריכת קוד מקור | עריכה]
פעפוע החמצן מחלל הנאדיות אל נימי הדם בריאה, וכן הפעפוע של פחמן דו-חמצני בכיוון ההפוך, מצייתים לחוק פיק. קבוע הפעפוע של פחמן דו-חמצני גדול פי 20 לערך מקבוע הפעפוע של חמצן, כאשר השטח שעל פניו מתבצע הפעפוע של שני הגזים בריאה מגיע לכ-50 מ"ר ועובי הממברנות שדרכן עוברים הגזים הוא 0.3–0.7 מיקרון.
השוואת לחצי החמצן בעת מעבר הדם בנימי הריאה מתבצעת באדם בריא במשך רבע שנייה, זמן קצר בהרבה מהזמן שלוקח לדם לזרום בנימי הריאה במנוחה – שלושה רבעי שנייה. כך, אפילו בעת מאמץ, אז הדם זורם בנימי הריאה תוך חצי שנייה, מתרחשת השוואת לחצים מלאה. אולם, באנשים שלהם פגם בפעפוע החמצן, כמו בעת התעבות הממברנות בין הנאדית לנים כפי שקורה בבצקת של הריאות או בפיברוזיס של הריאה, השוואת לחצי החמצן נמשכת על פני כל שלושת רבעי השנייה של מעבר הדם בנים. לכן, במאמץ הדם מסיים את מעברו בנימי הריאה עוד בטרם הספיק להתחמצן כולו. גם באזורים שבהם לחץ חמצן נמוך, כמו בגבהים, מתארך פרק הזמן שבו משתווים לחצי החמצן, וההפרש בין לחץ החמצן בעורקים ללחץ החמצן בנאדיות, אשר מסומן ב-(A-a)DO2, גדל.
קיבולת הפעפוע היא היכולת הכוללת של הריאה להעביר גז כלשהו באמצעות פעפוע מהנאדיות לדם בנימים. משתמשים בפחמן חד-חמצני, ששחלופו בריאות מוגבל על ידי פעפוע, לצורך מדידת הקיבולת. הגבלת הפעפוע של פחמן חד-חמצני על שחלופו בריאות נובעת מכך שהוא אינו מסיס במיוחד בדם, ולכן צריך כמויות גדולות ממנו כדי להשוות לחצים.
נשיאת גזים בדם[עריכת קוד מקור | עריכה]
נשיאת חמצן בדם[עריכת קוד מקור | עריכה]

חמצן נישא בדם על ידי חלבון ההמוגלובין שבתאי הדם האדומים ובצורה מומסת. שיעור החמצן המומס עומד ביחס ישר למסיסותו של החמצן בדם וללחץ החמצן החלקי בדם, והוא מהווה אחוז קטן מאוד מתכולת החמצן בדם. הזיקה של החמצן להמוגלובין משתנה כתלות בלחץ החמצן על מנת לאפשר קליטה גבוהה בריאות ושחרור גבוה ברקמות. תלות זו, אשר מובאת בעקומת התפרדות, מאופיינת על ידי P50, לחץ החמצן שבו מחצית מההמוגלובין רווי בחמצן, ומובעת במשוואת היל: , כאשר n הוא קבוע ניסיוני שערכו בקירוב הוא 2.8. קשר זה מושפע גם מגורמים סביבתיים ברקמה, כמו רמת חומציות, טמפרטורה וריכוז 2,3-ביספוספוגליצרט, כך שהעקומה מוסטת ימינה או שמאלה בהתאם לגורמים אלה, כפי שמתבטא באפקט בוהר או אפקט הלדיין.
כל גרם המוגלובין יכול לקשור 1.39 מ"ל של חמצן, ומכאן ניתן לגזור משוואה עבור תכולת החמצן בדם, אשר תביא בחשבון הן את האחוז הנישא על ידי המוגלובין, כתלות בריכוזו בדם וברווייתו בחמצן, והן את האחוז המומס: . תכולת החמצן בדם עורקי אצל גבר בריא היא 205 מ"ל חמצן בליטר דם ובדם ורידי היא 158 מ"ל חמצן בליטר דם. מאחר שטווח ריכוז ההמוגלובין התקין בנשים נמוך יותר, ערכים אלה בנשים הם נמוכים יותר. היחס בין צריכת החמצן להפרש תכולות החמצן בדם עורקי וורידי מבטא למעשה את תפוקת הלב.
נשיאת פחמן דו-חמצני בדם[עריכת קוד מקור | עריכה]
פחמן דו־חמצני חודר לדם מכל רקמה שבה הלחץ החלקי שלו גבוה יותר מזה שבדם. זה המצב ברקמות הגוף שאליהן מגיעים נימי דם של מחזור הדם הסיסטמי. פחמן דו־חמצני מובל לריאות בשלוש צורות: כ-10 אחוזים מהגז נותרים מומסים בפלזמה. כ-30 אחוז אחרים קשורים להמוגלובין באופן הפיך ויוצרים ַקרבָאמינוֶהמוגלובין (HbCO2). רוב הCO2 החודר לפלזמה, כ-60 אחוזים, מובל כביקרבונט (HCO3-). פחמן דו־חמצני היוצא מתא גוף לנימים, נכנס לתאי הדם האדומים. בתאי הדם האדומים יש אנזים, קרבוניק אנהידרז, (carbonic anhydrase), המזרז את הריאקציות שבהן CO2 עובר הידרציה (ִמיום) לביקרבונט או משתחרר ממנו. בנימים הסיסטמיים, שבהם הלחץ החלקי של הפחמן הדו־חמצני גבוה, האנזים מזרז ריאקציה בין CO2 ומים ליצירת חומצה פחמתית (H2CO3), המתפרקת לביקרבונט ו- H+ . קרבוניק אנהידרז יכול לזרז את ייצורן של מיליון מולקולות ביקרבונט בשנייה. הריאקציה הזאת מתרחשת גם באופן ספונטני בפלזמה אך בקצב ִאטי בהרבה. בנימי הריאה, שבהם הלחץ החלקי של CO2 נמוך יחסית, קרבוניק אנהידרז מזרז את התגובה ההפוכה, ויוצר מים ו־CO2 מביקרבונט. CO2 עובר בדיפוזיה דרך קרום הנשימה לאוויר שבנאדיות ונפלט מהגוף בנשיפה.
הערכות אוורור במאמץ[עריכת קוד מקור | עריכה]
במאמץ, תפוקת הלב עומדת ביחס ישר לעוצמת המאמץ. לעומת זאת, במערכת הנשימה אין קשר ישר בין מידת האוורור לבין עוצמת המאמץ: מאחר שהיא מושפעת ממספר גורמים:
- ייצור של פחמן דו-חמצני (יחידות של נפח) לדקה: זהו יחס ישר לרמת הוונטילציה: הוא משקף את הרמה המטבולית ואת עומס המאמץ. ככל שהמאמץ משמעותי יותר, כך ייצור הפחמן הדו-חמצני גבוה יותר ויש לפנות אותו במידה רבה יותר- הוונטילציה מוגברת. ערך זה מושפע גם מהתזונה- למשל, כשמתבססים על סוכרים יותר מאשר חלבון, אזי נפח הפחמן הדו-חמצני בגוף יהיה גבוה יותר (היחס בין ייצור פחמן דו-חמצני לבין צריכה של חמצן עולה).
- הלחץ החלקי של פחמן דו-חמצני: זהו יחס הפוך לרמת הוונטילציה. ככל שהלחץ החלקי של פחמן דו-חמצני בדם גדול יותר, כך כמות הפחמן הדו-חמצני שמפונה בכל נשימה גבוהה יותר- מאחר שבסופו של דבר יש צורך לפנות כמות של פחמן דו-חמצני שלא תלויה בלחץ החלקי שלו אלא בנפח שלו. ולכן, ככל שהלחץ החלקי כאמור גבוה יותר, כך רמת הוונטילציה נמוכה יותר (יידרשו פחות נשימות על מנת לפנות כמות נתונה של פחמן דו-חמצני).
- Dead space ventilation: ה- dead space הוא מרכיב מערכת הנשימה, בו קיימת וונטילציה אולם אין חילופי גזים- למשל, בקנה הנשימה (טרכאה), בברונכים, או במצבים בהם יש פגיעה בדיפוזיה כתוצאה מפגיעה בפרפוזיה- תסחיף ריאתי למשל (ראו מחלות וסקולריות של הריאה). זהו יחס ישר לוונטילציה: ככל שיש יותר dead space כך יש צורך להגביר את הוונטילציה.
מתח פנים וסורפקטנט[עריכת קוד מקור | עריכה]
הסורפקטנט התגלה כאשר חוקרים בחנו את היחסים בין לחץ לנפח בריאה: מילאו ריאה עם אוויר ועם מים- במילוי עם מים, ההיענות של הריאה הייתה גבוהה יותר (פחות אלסטית) והמילוי והריקון שלה היו שווים, שלא בדומה למילוי באוויר- שם ההיענות הייתה יותר אלסטית, והמילוי והריקון של הריאה התנהגו שונה.
תופעה זו נוצרת בריאה כתוצאה מקיומו של מתח פנים- קיימים כוחות מתח פנים במעבר פאזות בין נוזל וגז. למעשה, הנאדיות בריאה מצופות שכבה דקה של נוזל. כוח המשיכה שבין מולקולות נוזל שונות (קרוי קוהזיה) גדול מזה שבין מולקולות של גז ונוזל שונות. לכן, הקוהזיה נוטה לצמצם את אזורי המגע שבין הנוזל לגז שבנאדיות והנאדיות נוטות לקטון. הסורפקטנט או surface active agent מורכב ממולקולות שומניות (מרכיבו העיקרי הוא DPPC- פוספוליפיד בעל תכונות של דטרגנט) אשר מסתדרות בין מולקולות הנוזל שבשטח הפנים ותפקידן למזער את כוחות המשיכה בין המולקולות.
לדוגמה: כאשר נושפים אוויר דרך קשית לתוך סבון כלים נוזלי, נוצרות בנוזל בועות יציבות למדי. הן מתקיימות רק מפני שמתח הפנים בין האוויר לבין נוזל הניקוי נמוך בהרבה מזה שבין האוויר לבין המים. הגבולות בין בועות שוות קוטר הם שטוחים, כי הלחצים שבתוך הבועות הסמוכות הם שווים. לעומת זאת, לבועות החיצוניות בקצף יש שטח פנים קמור, מכיוון שכך מובטח שטח הפנים הקטן ביותר עבור נפח אוויר נתון. למעשה, סבונים ודטרגנטים שונים הם חומרים פעילי שטח פנים- הם מקטינים את מתח הפנים. הסורפקטנט הוא סוג של חומר פעיל שטח.
ללא סורפקטנט מתח הפנים גבוה מדי ויש תמט של הנאדיות- מצב המכונה תסמונת המצוקה הנשימתית (ראו אמבריולוגיה של מערכת הנשימה בפגים). הוא מיוחד בכך שהוא מאפשר למתח הפנים להשתנות עם השינויים בנפח הריאה. מתח הפנים שבנאדיות עולה עם התרחבות הריאה. כאשר מתחילה התרוקנות הריאה, מתח הפנים בנאדיות יורד בחדות, כאשר תפקיד הסורפקטנט הוא להבטיח יציבות בקרב נאדיות בעלות מבנה אנטומי שונה- לכן הנאדיות הקטנות אינן קורסות בסוף הנשיפה (הדבר מתבצע באמצעות סידור מרחבי שונה של מולקולות הסורפקטנט- ככל שהנאדית קטנה יותר, כך היחסים המרחביים בין מולקולות הסורפקטנט הם כאלה המאפשרים ירידה משמעותית יותר במתח הפנים כדי למנוע תמט).
בקרת הנשימה[עריכת קוד מקור | עריכה]
על מנת לשמור על משק חמצן יציב בגוף, ישנם מנגנונים שונים הפועלים במצבי היפוקסיה.
תגובות מיידיות להיפוקסיה[עריכת קוד מקור | עריכה]
במצב של היפוקסיה אקוטית, ה- carotid body מתחיל לירות פוטנציאלי פעולה בקצב גבוה יותר וכתוצאה מכך יש נשימת יתר. כלי הדם המספקים את האלוואולי בריאה מתכווצים, כדי למנוע מצב שבו יש חוסר התאמה בין הפרפוזיה לאוורור. הגופים הקרוטיים רגישים לשינוי בלחץ החלקי של החמצן. המנגנון הגורם לתגובה המיידית הוא כנראה מנגנון שבו רצפטור, הנמצא על תא השריר החלק שבדופן כלי הדם, מזהה את רמות החמצן ומפעיל את התהליך. מספר מנגנונים הוצעו בהקשר זה:
- תעלות אשלגן תלויות סידן מסוג BK: ירידה ברמת החמצן מביאה לסגירה של תעלות אשלגן, וכתוצאה מכך ירידה בכמות האשלגן בתא והיווצרות של תהליך פוטנציאל פעולה כתוצאה מדה פולריזציה. יצירת דה פולריזציה מביאה לעליה בריכוז הסידן ולהתכווצות השריר החלק. התגלה שיש "חיישן" לחמצן שקרוב לתעלה הזו, הקרוי HO-2: זהו למעשה חלבון אשר מפרק מולקולות מסוימות באמצעות חמצן.
- פעילות של תרכובות חמצן מסוג ROS, אשר מפעילות תעלות אשלגן ופועלות בתגובה להיפוקסיה- טרם ידוע האם היפוקסיה מעלה או מורידה את רמתן.
תגובות כרוניות להיפוקסיה[עריכת קוד מקור | עריכה]
התגובה הכרונית העיקרית למצבי היפוקסיה היא פוליציטמיה שניונית (ריבוי כדוריות דם) למשל אצל אנשים החיים בגבהים או במומי לב כחלוניים (ראו מום לב מולד). חשיפה לגבהים מגדילה את ריכוזו של ההמוגלובין בדם- תאי הכליה ההיפוקסיים מפרישים אריתרופויטין (להלן ייקרא Epo) ברמות גבוהות שמשפיעים על רמתו של ההמוגלובין. פקטור השעתוק שגורם לביטוי של Epo הוא הפקטור הקרוי HIF או hypoxia inducible factor: כשיש רמות חמצן פיזיולוגיות נורמליות, ה- HIF מפורק והוא אינו פעיל, ואילו במצבים של חוסר בחמצן, העיכוב על פירוקו של HIF נמוך יותר והוא פעיל בצורה מוגברת, ומעלה את רמתו של Epo.
תגובות נוספות במסגרת התגובה הכרונית להיפוקסיה הן אנגיוגנזיס, (יצירת כלי דם חדשים), עיבוי עורקי הריאה ועליה בהתנגדותם, הגברת היכולת למטבוליזם אנ-אירובי.
פיזיולוגיה של הפרעות שינה[עריכת קוד מקור | עריכה]
הפרעות נשימה במהלך שינה שכיחות יחסית באוכלוסייה, מאחר שנתיבי האוויר הגבוהים בנויים מרקמות רכות ועשויים להתמוטט- למשל, הרווח שבין הלשון לקיר האחורי של הלוע פחות משמעותי מאשר אצל אנשים בריאים, והחסימה של דרכי אוויר מתבצעת ביתר קלות. שכיחות הפרעות הנשימה (מדד AHI גדול מ-5, ראו בהמשך) עומד על 30% בגברים ו- 10% בנשים. גורמי הסיכון המרכזיים הם השמנה, צוואר עבה, מרכיב גנטי, אנומליות מבניות, וההשלכות כוללות עייפות וירידה בתפקוד הקוגניטיבי, יתר לחץ דם, פוליציטמיה, עליה בסיכון לשבץ פי ארבעה מהנורמה ועוד.
קיימות שתי הפרעות מרכזיות בהפרעות נשימה בשינה:
- הפרעה מרכזית- נובעת מהפסקת פעילות שרירי הנשימה
- הפרעה חסימתית של דרכי האוויר
בשני סוגי ההפרעות הנ"ל ניתן לזהות הפסקה ארוכה בזרימת האוויר, אולם בהפרעה מרכזית ניתן לראות הפסקה של תנודות הלחץ בוושט המושפעת מכך, לעומת הפרעה חסימתית בהם יש ניסיונות נשימה ועליה בתנועות הנשימה עצמה.
מדדים להפרעות שינה[עריכת קוד מקור | עריכה]
אפניאה- apnea: מוגדרת כהפסקת נשימה באורך של עשר שניות.
היפופניאה- ירידה בזרימת האוויר לפחות מ-50%. AHI הוא מדד של apnea hypopnea index: מספר ההפסקות בשעה במהלך השינה. מעל 10, זוהי הפרעת שינה חמורה. RDI- מדד הבוחן את מספר הפסקות הנשימה בשעה (גם לא במהלך השינה).
ראו גם[עריכת קוד מקור | עריכה]
קישורים חיצוניים[עריכת קוד מקור | עריכה]
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.























![{\displaystyle C_{O_{2}}=P_{O_{2}}\cdot \alpha +1.39\cdot S_{O_{2}}\cdot [Hb]}](https://wikimedia.org/api/rest_v1/media/math/render/svg/eea232aa012de6f3e30367adaec99d3a9e0927eb)