דלקת מפרקים פסוריאטית
 | |
| תחום |
אימונולוגיה |
|---|---|
| טיפול | |
| קישורים ומאגרי מידע | |
| eMedicine |
394752 |
| MeSH | D015535 |
| סיווגים | |
| ICD-11 |
FA21 |

דלקת מפרקים פסוריאטית (באנגלית: Psoriatic arthritis (אנ')) היא דלקת פרקים דלקתית לטווח הארוך המופיעה אצל אנשים הנגועים במחלה האוטואימונית פסוריאזיס. התכונה הקלאסית של דלקת מפרקים פסוריאטית היא נפיחות של אצבעות כפות אצבעות הרגליים במראה דמוי נקניק.[1]
סימנים ותסמינים[עריכת קוד מקור | עריכה]
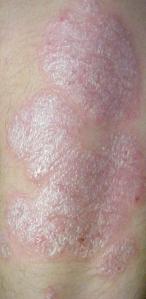
גירוי חיצוני על העור[עריכת קוד מקור | עריכה]
סימנים נפוצים יהיו נפיחות או נוקשות במפרק אחד או יותר נפוץ בדלקת מפרקים פסוריאטית. דלקת מפרקים פסוריאטית היא דלקתית, והמפרקים המושפעים הם בדרך כלל אדומים או חמים למגע. ב-70% מהמקרים קיימים דלקות מפרקים א-סימטרית, המוגדרת כדלקת הפוגעת בשניים עד ארבעה מפרקים. עם זאת, ב -15% מהמקרים, דלקת המפרקים היא סימטרית. המפרקים של היד שמעורבים בפסוריאזיס הם האינטפלפלנגאלית הפרוקסימלית (PIP), האינטפלפלנגאליה הדיסטלית (DIP), המטאקארפופלנגאליה (MCP) ומפרק כף היד. מעורבות המפרקים הבין-בלנגאליים הדיסטליים (DIP) היא תכונה אופיינית והיא קיימת ב 15% מהמקרים.
בנוסף להשפעה על מפרקי הידיים ומפרקי כף היד, דלקת מפרקים פסוריאטית עשויה להשפיע על האצבעות, הציפורניים והעור. עלולה להופיע נפיחות דמוי נקניק באצבעות או בהונות, המכונה דקטיליטיס. פסוריאזיס עלולה לגרום גם לשינויים בציפורניים, כמו גרב או הפרדה ממיטת הציפורניים, אונקוליזה, היפר-קרטוזיס מתחת לציפורניים וקווי אופקי. פסוריאזיס מציגה באופן קלאסי נגעי עור קשקשיים, הנראים לרוב על פני משטחי extensor כמו הקרקפת, שסע לידה וטבור.
כאבים[עריכת קוד מקור | עריכה]
בדלקת מפרקים פסוריאטית, כאב יכול להופיע באזור העצה (הגב התחתון, מעל עצם הזנב), כתוצאה מסקרואליטיס או ספונדיליטיס, שנמצא ב־40% מהמקרים. כאב יכול להופיע בכפות הרגליים והקרסוליים ובסביבתה, ובמיוחד דלקת עור, דלקת בגיד האכילס (במקום בו הוא חודר לעצם) או planti fasciitis בכף כף הרגל.
יחד עם הכאב והדלקת המפורטים לעיל, יש תשישות קיצונית שאינה חולפת במנוחה מספקת. התשישות עשויה להימשך ימים או שבועות ללא הפחתה. דלקת מפרקים פסוריאטית עשויה להישאר קלה או עלולה להתקדם למחלת מפרקים הרסנית יותר. תקופות של מחלה פעילה, או התלקחויות, בדרך כלל יחלפו עם תקופות של הפוגה. בצורות חמורות, דלקת מפרקים פסוריאטית עשויה להתקדם לדלקת מפרקים אשר בצילום הרנטגן מעניק מראה "עיפרון בגביע".
מכיוון שדלקת ממושכת עלולה להוביל לנזק במפרקים, מומלץ לבצע אבחון וטיפול מוקדם להאט או למנוע נזק במפרקים.
סיבות[עריכת קוד מקור | עריכה]
הסיבות המדויקות טרם ידועות, אך מספר קשרים גנטיים זוהו במחקר שנערך בנושא גנום על פסוריאזיס ודלקת מפרקים פסוריאטית כולל HLA-B27.[2] להלן גורמים שונים למחלת הפרקים:
- גורם אוטואימוני (חלק מהמחלות מופיעות על רקע של כשל במערכת החיסון שמוביל את התאים של מערכת החיסון לתקוף את תאי הגוף עצמם ובכלל זה את התאים שמרכיבים את המפרק)
- גורם מטבולי
- גורם זיהומי (חלק ניכר ממחלות המפרקים מתרחשות על רקע של חדירת מזהם למפרק. המזהם יכול להיות חיידק, נגיף ואפילו סוגים מסוימים של פטריות. לרוב הזיהום חודר למפרק דרך מערכת הדם והטיפול מכוון לחיסול הגורם המזהם הספציפי שהוביל להתפתחות הדלקת).
- טראומה פיזית (מחלת מפרקים בין היתר יכולה להתרחש על רקע של פציעה או טראומה למפרק שיכולה להיגרם בתאונת דרכים, תוך כדי פעילות ספורטיבית ועוד
- שימוש יתר (ישנן מחלות מפרקים שמופיעות בקרב ספורטאים ונובעות ממאמץ מופרז של המפרקים) ועוד.[3]
אבחון[עריכת קוד מקור | עריכה]
אין בדיקה מוחלטת לאבחון דלקת מפרקים פסוריאטית. תסמינים של דלקת מפרקים פסוריאטית עשויים להידמות מאוד למחלות אחרות, כולל דלקת מפרקים שגרונית. ריאומטולוג (רופא המתמחה במחלות אוטואימוניות) עשוי להשתמש בבדיקות גופניות, היסטוריית בריאות, בדיקות דם וצילומי רנטגן כדי לאבחן במדויק דלקת מפרקים פסוריאטית.
גורמים התורמים לאבחון של דלקת מפרקים פסוריאטית כוללים את הדברים הבאים: פסוריאזיס בחולה, או היסטוריה משפחתית של פסוריאזיס או דלקת מפרקים פסוריאטית. תוצאת בדיקה שלילית עבור גורם ראומטואידי, גורם דם הקשור לדלקת מפרקים שגרונית. תסמיני דלקת מפרקים במפרקים הבין-בלנגאליים הדיסטליים של היד (המפרקים הקרובים ביותר לקצות האצבעות). זה לא אופייני לדלקת מפרקים שגרונית. קרע או נקישה של ציפורניים או ציפורני אצבעות הרגליים (אונקוליזה), הקשורה לפסוריאזיס ודלקת מפרקים פסוריאטית. תמונות רדיולוגיות המדגימות שינויים במפרקים ניווניים. תסמינים אחרים האופייניים יותר לדלקת מפרקים פסוריאטית מאשר צורות אחרות של דלקת פרקים כוללים דלקת עורית (דלקת בגיד אכילס (בחלק האחורי של העקב)) או בפסקיה הצמחית (בחלק התחתון של כפות הרגליים), ודקטיליטיס (נפיחות דמוית נקניק של האצבעות או אצבעות הרגליים).
אבחנה דיפרנציאלית[עריכת קוד מקור | עריכה]
מספר מצבים יכולים לחקות את המצגת הקלינית של דלקת מפרקים פסוריאטית, כולל דלקת מפרקים שגרונית, דלקת מפרקים ניוונית, דלקת מפרקים תגובתית, דלקת מפרקים גאונית, דלקת מפרקים מערכתית ודלקת מפרקים של המעי הדלקתית. בניגוד לדלקת מפרקים פסוריאטית, דלקת מפרקים שגרונית נוטה להשפיע על המפרקים הפרוקסימליים (למשל, המפרקים המטקארפופלנגאליים), כוללת מספר רב יותר של מפרקים בהשוואה לדלקת מפרקים פסוריאטית, ולהשפיע עליהם באופן סימטרי. מעורבות מפרקי עמוד השדרה מעידה יותר על דלקת מפרקים פסוריאטית מאשר דלקת מפרקים שגרונית. דלקת מפרקים ניוונית חולקת מאפיינים קליניים מסוימים עם דלקת מפרקים פסוריאטית כמו נטייה להשפיע על מפרקים מרוחקים מרובים בתבנית א-סימטרית. שלא כמו דלקת מפרקים פסוריאטית, דלקת מפרקים ניוונית אינה כרוכה בדרך כלל בדלקת במפרק הסקרוליאק. דלקת מפרקים פסוריאטית משפיעה לעיתים על מפרק אחד בלבד ולעיתים מבולבלת בגלל שיגדון או פסאודוגאוט כאשר זה קורה.
סיווג[עריכת קוד מקור | עריכה]
ישנם חמישה סוגים עיקריים של דלקת מפרקים פסוריאטית:[4]
- Oligoarticular: סוג זה פוגע בסביבות 70% מהחולים והוא בדרך כלל קל. סוג זה אינו מופיע באותם מפרקים משני צידי הגוף ובדרך כלל הוא כרוך בפחות משלושה מפרקים.
- רב-חלקיקים: סוג זה מהווה כ־25% מהמקרים ומשפיע על חמישה מפרקים או יותר משני צידי הגוף בו זמנית. סוג זה דומה ביותר לדלקת מפרקים שגרונית והוא משבית בערך 50% מכל המקרים.
- דלקת מפרקים ניוונית (M07.1): פוגעת בפחות מ־5% מהמטופלים והיא דלקת מפרקים קשה, מעוותת והרסנית. מצב זה יכול להתקדם לאורך חודשים או שנים ולגרום לנזק קשה במפרקים.
- Mutilans דלקת מפרקים נקראה גם דלקת מפרקים ספיגה כרונית, והיא עשויה להופיע גם בדלקת מפרקים שגרונית.
- (Spondyloarthritis (M07.2: סוג זה מאופיין בנוקשות הצוואר או במפרק הסקרוליאק בעמוד השדרה, אך יכול להשפיע גם על הידיים והרגליים, באופן דומה לדלקת מפרקים סימטרית.
- דומיננטית בין-שלבית לוונית (M07.0): סוג זה של דלקת מפרקים פסוריאטית נמצא אצל כ -5% מהמטופלים, ומאופיין בדלקת ובנוקשות במפרקים הקרובים לקצות האצבעות והבהונות. לעיתים קרובות מסמנים שינויים בציפורניים.
טיפולים[עריכת קוד מקור | עריכה]
התהליך הבסיסי בדלקת מפרקים פסוריאטית הוא דלקת; לפיכך, טיפולים מכוונים להפחתה ובקרה של דלקת.[5] במקרים חמורים יותר של דלקת מפרקים פסוריאטית ניתן לטפל בתרופות NSAID בלבד; עם זאת, קיימת מגמה לשימוש מוקדם יותר בתרופות אנטי-ראומטיות המשנות מחלות או בתגובות ביולוגיות לתגובה למניעת הרס מפרקים בלתי הפיך.[6]
תרופות נוגדות דלקת לא סטרואידיות[עריכת קוד מקור | עריכה]
בדרך כלל התרופות שנקבעו לראשונה לדלקת מפרקים פסוריאטית הן NSAIDs כמו איבופרופן ונפרוקסן, ואחריהן NSAIDs חזקים יותר כמו דיקלופנק, אינדומתאצין, ואטודולאק. NSAIDs עלולים לגרות את הקיבה והמעי, ושימוש לטווח הארוך יכול להוביל לדימום במערכת העיכול. קוקסיבס (מעכבי COX-2) למשל Celecoxib או Etoricoxib קשורים להפחתה סטטיסטית משמעותית של 50 עד 66% בסיכון כיב במערכת העיכול וסיבוכים מדממים בהשוואה ל- NSAIDs המסורתיים, אך יש עלייה בשיעור אירועים קרדיווסקולריים כמו אוטם שריר הלב או התקף לב ושבץ מוחי.[7] שני מעכבי COX-2 וגם NSAIDS שאינם סלקטיביים גורמים לתופעות לוואי אפשריות הכוללות נזק לכליות.
תרופות אנטי-ראומטיות המשנות מחלות[עריכת קוד מקור | עריכה]
אלה משמשים במקרים סימפטומטיים מתמשכים ללא החמרה. במקום להפחית רק את הכאב והדלקת, סוג זה של תרופות מסייע להגביל את כמות הנזק המפרקי המתרחש בדלקת מפרקים פסוריאטית. רוב ה-DMARDs פועלים באטיות ועשויים לקחת שבועות ואף חודשים עד להופעתם המלאה. בדרך כלל נקבעים תרופות כמו methotrexate או leflunomide; DMARDS אחרים המשמשים לטיפול בדלקת מפרקים פסוריאטית כוללים ציקלוספורין, אזתיופרין וסולפסלאזין.[8] על פי סקירת Cochrane שפורסמה לאחרונה, methotrexate במינון נמוך היה יעיל מעט יותר מאשר פלצבו. תרופות נגד דיכאון יכולות גם להפחית את תסמיני עור הפסוריאזיס אך יכולות לגרום לבעיות בכבד ובכליות ולסיכון מוגבר לזיהום רציני.
משנים לתגובה ביולוגית[עריכת קוד מקור | עריכה]
סוג הטיפול האחרון העדכני נקרא שינוי תגובה ביולוגית או שפותחה ביולוגיה בטכנולוגיית DNA רקומביננטית.[9] תרופות ביולוגיות נגזרות מתאים חיים המתורבתים במעבדה. שלא כמו DMARDS מסורתיים המשפיעים על מערכת החיסון כולה, ביולוגיות מכוונות לחלקים ספציפיים של מערכת החיסון. הם ניתנים על ידי זריקה או עירוי תוך ורידי (IV).
ביולוגיה עשויה להעלות את הסיכון לזיהומים קלים וחמורים. לעיתים רחוקות יותר הם עשויים להיות קשורים להפרעות במערכת העצבים, הפרעות בדם או סוגים מסוימים של סרטן.
4 מעכבי פוספודיאסטרז[עריכת קוד מקור | עריכה]
אפשרות טיפול ראשונה במחלקה לטיפול בדלקת מפרקים פסוריאטית, apremilast הוא מעכב מולקולה פוספודיאסטרז-4 שאושר לשימוש על ידי ה-FDA בשנת 2014. על ידי עיכוב PDE4, אנזים המפרק מונופוספט אדנוזין מחזורי, רמות ה-CAMP עולות, מה שמביא לוויסות למטה של גורמים פרו-דלקתיים שונים, כולל TNF-α, אינטרלוקין 17 ואינטרלוקין 23, כמו גם לוויסות-up של גורם אנטי-דלקתי אינטר-דלקין 10.
זה ניתן בצורת טבליות ונלקח דרך הפה. תופעות לוואי כוללות כאבי ראש, כאבי גב, בחילה, שלשול, עייפות, נזופרינגיטיס ודלקות בדרכי הנשימה העליונות, כמו גם דיכאון וירידה במשקל.
רשם כפטנט בשנת 2014 ויוצר על ידי Celgene, לא קיים בשוק המקביל הגנרי הנוכחי.
טיפולים אחרים[עריכת קוד מקור | עריכה]
בסקירה נמצא הוכחות מהותיות לתועלת של טיפול בלייזר ברמה נמוכה והגיע למסקנה שניתן לשקול אותו להקלה על כאב וקשיחות RA הקשורה.
רטינואיד ארטינט יעיל הן לדלקות מפרקים והן לנגעי עור. פוטוכותרפיה עם מטוקסית פסורלן ואור אולטרה סגול גל ארוך (PUVA) משמשים לנגעי עור קשים. רופאים עשויים להשתמש בזריקות מפרקים עם סטרואידים במקרים בהם מפרק אחד נפגע קשה. בדלקת מפרקים פסוריאטית ניתן לבצע מטופלים עם פגיעה קשה במפרקים בניתוח אורתופדי לתיקון הרס המפרקים, בדרך כלל בעזרת החלפת מפרק. הניתוח יעיל להקלת כאבים, לתיקון עיוות המפרקים ולחיזוק התועלת והחוזק של המפרק.
אפידמיולוגיה[עריכת קוד מקור | עריכה]
שבעים אחוז מהאנשים המפתחים דלקת מפרקים פסוריאטית מראים תחילה סימני פסוריאזיס על העור, 15 אחוז מפתחים פסוריאזיס בעור באותו זמן, ו-15 אחוזים מפתחים פסוריאזיס בעור בעקבות הופעת דלקת מפרקים פסוריאטית.
דלקת מפרקים פסוריאטית יכולה להתפתח אצל אנשים הסובלים מחומרת דרגה כלשהי של מחלת עור פסוריאטית, הנעה בין קלה לחמורה מאוד.
דלקת מפרקים פסוריאטית נוטה להופיע כעשר שנים לאחר הסימנים הראשונים לפסוריאזיס. אצל רוב האנשים מדובר בגילאי 30 עד 55, אך המחלה יכולה גם לפגוע בילדים. הופעת תסמיני דלקת מפרקים פסוריאטית לפני סימפטומים של פסוריאזיס בעור שכיחה יותר בקרב ילדים בהשוואה למבוגרים.
יותר מ־80% מהמטופלים הסובלים מדלקת פרקים פסוריאטית סובלים מפצעים בציפורניים פסוריאטיות המאופיינות על ידי נקבוביות ציפורניים, הפרדת הציפורן ממיטת הציפורן הבסיסית, רכסים וסדקים, או באופן קיצוני יותר אובדן הציפורן עצמה (אונקוליזה).
דלקת האנטיזיטיס נצפתה אצל 30 עד 50% מהמטופלים וכי היא כרוכה בדרך כלל בפלסיה הצמחית ובגיד אכילס, אך היא עלולה לגרום לכאבים סביב הפטלה, סמל האליאק, אפיקונדילים והכנסות Supraspinatus.
גברים ונשים מושפעים באותה מידה ממצב זה. בדומה לפסוריאזיס, דלקת מפרקים פסוריאטית שכיחה יותר בקרב אנשים לבנים מאשר אנשים אפריקאים או אסייתים.[10]
ראו גם[עריכת קוד מקור | עריכה]
לקריאה נוספת[עריכת קוד מקור | עריכה]
- Fitzgerald O, Winchester R. Psoriatic arthritis: from pathogenesis to therapy. Arthritis Res Ther 2009;11(1):214. Epub 2009
- Cohen AD, Dreiher J, Birkenfeld S. Psoriasis associated with ulcerative colitis and Crohn’s disease. J Eur Acad Dermatol Venereol 2009;23(5):561-565. Epub 2009
- Gottlieb AB, Dann F, Menter A. Psoriasis and the metabolic syndrome. J Drugs Dermatol 2008;7(6):563-572
קישורים חיצוניים[עריכת קוד מקור | עריכה]
- הערך "דלקת מפרקים פסוריאטית", באתר ויקירפואה
- דלקת מפרקים פסוריאטית, באתר אגודת הפסוריאזיס הישראלית
- Approach to the Patient With Joint Disease, Merck Manual
הערות שוליים[עריכת קוד מקור | עריכה]
- ^ J.M.H. Moll, V. Wright, Psoriatic arthritis, Seminars in Arthritis and Rheumatism 3, 1973-01, עמ' 55–78 doi: 10.1016/0049-0172(73)90035-8
- ^ J M Moll, V Wright, Familial occurrence of psoriatic arthritis., Annals of the Rheumatic Diseases 32, 1973-05-01, עמ' 181–201 doi: 10.1136/ard.32.3.181
- ^ Vinod Chandran, Siba P. Raychaudhuri, Geoepidemiology and environmental factors of psoriasis and psoriatic arthritis, Journal of Autoimmunity 34, 2010-05, עמ' J314–J321 doi: 10.1016/j.jaut.2009.12.001
- ^ William Taylor, Dafna Gladman, Philip Helliwell, Antonio Marchesoni, Classification criteria for psoriatic arthritis: Development of new criteria from a large international study, Arthritis & Rheumatism 54, 2006, עמ' 2665–2673 doi: 10.1002/art.21972
- ^ C T Ritchlin, A Kavanaugh, D D Gladman, P J Mease, Treatment recommendations for psoriatic arthritis, Annals of the Rheumatic Diseases 68, 2008-10-24, עמ' 1387–1394 doi: 10.1136/ard.2008.094946
- ^ Mease, P., & Goffe, B. S. (2005). Diagnosis and treatment of psoriatic arthritis. Journal of the American Academy of Dermatology, 52(1), 1-19
- ^
שגיאות פרמטריות בתבנית:צ-מאמר
פרמטרי חובה [ מחבר ] חסרים {{{מחבר}}}, 154 Biologic Use in NHS Patients with Rheumatoid Arthritis, Psoriatic Arthritis and Ankylosing Spondylitis, Rheumatology, 2016-04-24 doi: 10.1093/rheumatology/kew133.006 - ^ Roger L. Black, William M. O'Brien, Eugene J. Van Scott, Robert Auerbach, Methotrexate Therapy in Psoriatic Arthritis, JAMA 189, 1964-09-07 doi: 10.1001/jama.1964.03070100037007
- ^ P J Mease, Psoriatic arthritis treatment: biological response modifiers, Annals of the Rheumatic Diseases 64, 2005-03-01, עמ' ii78–ii82 doi: 10.1136/ard.2004.034157
- ^ D D Gladman, Psoriatic arthritis: epidemiology, clinical features, course, and outcome, Annals of the Rheumatic Diseases 64, 2005-03-01, עמ' ii14–ii17 doi: 10.1136/ard.2004.032482
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.
