סרטן הנרתיק
ערך מחפש מקורות
| ||
| ערך מחפש מקורות | |
 | |
| תחום |
אונקולוגיה |
|---|---|
| מיקום אנטומי |
נרתיק |
| קישורים ומאגרי מידע | |
| eMedicine |
269188 |
| MeSH | D014625 |
| סיווגים | |
| ICD-11 |
2C71 |
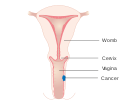
סרטן הנרתיק (באנגלית: Vaginal cancer) הוא גידול ממאיר, המופיע ברקמות הנרתיק. גידולים ראשוניים הם לרוב קרצינומות של תאי קשקש. גידולים עיקריים הם נדירים ולרוב סרטן הנרתיק יופיע כגידולים משניים. סרטן הנרתיק נפוץ בעיקר בקרב נשים מעל גיל 50, אך יכול להופיע בכל גיל, אפילו בינקות. לרוב סרטן זה יירפא אם יזוהה ויטופל בשלבים מוקדמים של המחלה. אופן הטיפול במחלה לרוב כולל הקרנות באגן בתוספת ניתוח להוצאת הגידול. במקרים מסוימים, ניתן לאבחן ילדות עם סרטן נרתיקי מתקדם. הם מטופלים באמצעות ניתוח, הקרנות וכימותרפיה. סרטן הנרתיק אצל ילדות עשוי לחזור בגילאים מאוחרים יותר. טיפול גנטי כטיפול נגד סרטן הנרתיק נמצא כרגע בשלבי ניסויים קליניים.
תיאור המחלה[עריכת קוד מקור | עריכה]
קרצינומה של הנרתיק מופיעה אצל פחות מ-2% מהנשים עם גידולים ממאירים באגן. קרצינומה קשקשנית היא הסוג הנפוץ ביותר של סרטן הנרתיק. ישנו קשר חזק בין הימצאות HPV (וירוס הפפילומה) האנושי להימצאות של סרטן הנרתיק. סרטן הנרתיק מופיע לרוב בשליש העליון של הנרתיק (51%), 30% נמצאים בשליש התחתון ו-19% בשליש האמצעי. סרטן הנרתיק יכול להופיע כנגע מוגבר הצומח משכבת האפיתל וכביטוי בצורת כיב, הנובע מדיכוי של הרקמה.
סימנים וסימפטומים[עריכת קוד מקור | עריכה]
לרוב אין סימנים וסימפטומים בשלבים המוקדמים של המחלה. כאשר סרטן הנרתיק אכן גורם לתסמינים, הם עשויים לכלול:
- הפרשות מהנרתיק או דימום חריג.
- זרימת דם כבדה באופן יוצא דופן.
- דימום לאחר גיל המעבר.
- דימום בין תקופות הוסת.
- דימום שהוא ארוך מהרגיל.
- דם בצואה או בשתן.
- צורך תכוף או דחוף לשחרר נוזלים.
- תחושת עצירות.
- כאב במהלך קיום יחסי מין.
- גוש או בליטה בנרתיק שניתן לחוש.
גורמי סיכון[עריכת קוד מקור | עריכה]
- חשיפה לפני הלידה לדיאטהילסטברסטרול (Diethylstillbestrol)
- זיהום מהנגיף הפפילומה האנושי (HPV) מסוג 16
- זיהום מהנגיף הכשל החיסוני האנושי (HIV)
- היסטוריה קודמת להימצאות סרטן צוואר הרחם
- עישון
- פצעים כרוניים הגורמים לגרד
סוגים[עריכת קוד מקור | עריכה]
ישנם שני סוגים עיקריים של סרטן הנרתיק: קרצינומה של תאי קשקש ואדנוקרצינומה.
- קרצינומה של תאי קשקש של הנרתיק נובעת מהתאים הקשקשיים (אפיתל) שעוטפים חיצונית את הנרתיק. זהו הסוג השכיח ביותר של סרטן הנרתיק. סרטן זה נמצא לרוב אצל נשים מגיל 60 ומעלה.
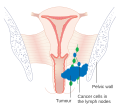
- אדנוקרצינומה של הנרתיק נובעת מתאי הבלוטה (ההפרשה) ברירית הנרתיק. נפוץ שאדנוקרצינומה תתפשט לריאות ולבלוטות הלימפה. אדנוקרצינומה בתאים צלולים מופיעה אצל אחוז קטן מהנשים (המכונות "DES-Daughters") שנולדו בין השנים 1938 - 1973 (לימים מחוץ לארצות הברית) שנחשפו לתרופה diethylstilbestrol (DES) ברחם. DES ניתן לאוכלוסייה של כ-5 עד 10 מיליון אמהות כדי למנוע הפלות ולידות מוקדמות. בדרך כלל, נשים מפתחות אדנוקרצינומה הקשורה ל- DES לפני גיל 30, אולם עדויות גוברות ומעידות על השפעות או סרטן אפשריים (כולל צורות אחרות של גידולים בבלוטת הנרתיק) בגיל מאוחר יותר. חשיפת DES בקרב נשים גרמה בין היתר, גם לסיבוכי פוריות והיריון שונים. בנות שנחשפו ל-DES ברחם עשויות להיות גם סיכון מוגבר לדיספלזיה של תאי קשקש צווארית ברמה בינונית / קשה וסיכון מוגבר לסרטן השד. בערך אחת מכל 1,000 (0.1%) בנות שנחשפו ל-DES יאובחנו כחולות אדנוקרצינומה בתאים. הסיכון כמעט ולא קיים בקרב נשים לפני גיל המעבר שלא נחשפו ל-DES.
- גידולי תאי נבט נרתיקיים (בעיקר טרטומה וגידול סינוס אנדודרמלי) הם נדירים. הם נמצאים לרוב אצל תינוקות וילדות.
- סריקומה בוטריואידים, סרטן רחם, נמצא גם לרוב אצל תינוקות וילדות.
- מלנומה בנרתיק, מלנומה המופיעה בנרתיק.
אבחנות[עריכת קוד מקור | עריכה]
משתמשים במספר בדיקות על מנת לאבחן סרטן הנרתיק, כגון:
- בדיקה גופנית ואנמנזה.
- בדיקת אגן
- ביופסיה
- קולפוסקופיה
ההמלצה לנשים הסובלות מסרטן הנרתיק היא לא לבצע בדיקות הדמיה שגרתיות שלצורך פיקוח על המחלה, אלא אם מופיעים תסמינים חדשים שלא היו לפני כן. ביצוע הדמיה ללא הופעת תסמינים חדשים אינה מומלצת כיוון שככל הנראה לא תשפר סיכויי ההישרדות ובנוסף לכך, לבדיקה זו תופעות לוואי משלה. MRI (בדיקת דימות תהודה מגנטית) היא בדיקת הדמיה מספקת עבור סרטן הנרתיק.
טיפול[עריכת קוד מקור | עריכה]
מבחינה היסטורית, השילוב בין טיפול בקרינה חיצונית לקרן (EBRT) היה הטיפול הנפוץ ביותר לסרטן הנרתיק. בטיפול בשלבים המוקדמים של סרטן הנרתיק, לניתוח יש גם יתרון מסוים. טיפול זה פחות יעיל לסובלים מסרטן מתקדם אך פועל היטב בשלבים מוקדמים עם שיעורי ריפוי גבוהים. לסרטן הנרתיק המתקדם יש שיעורי הישרדות של 5 שנים בלבד ואילו שיעורי הישרדות של 52.2%, 42.5% ו-20.5% עבור חולים במחלה בשלב II, III ו-IVa. פותחו טיפולים חדשים יותר בשלבים מתקדמים בשחלות. אלה משתמשים בקרבופלטין ובמקביל בתוספת paclitaxel, EBRT וברכיתרפיה בין-עירונית במינון גבוה (HDR-ISBT).
-
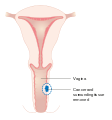
ניתוח מקומי להסרת סרטן הנרתיק
אפידמיולוגיה[עריכת קוד מקור | עריכה]
סרטן הנרתיק נדיר ומהווה רק 2% מכל סוגי הסרטן הגינקולוגיים, פחות מ־0.5% מכל סוגי הסרטן הגינקולוגיים שנשים סובלות מהם. מספר המקרים החדשים המוערכים בארצות הברית בשנת 2017 הוא 4,810. מקרי המוות מסרטן הנרתיק באותה תקופה היה 1,240. סוג זה נפוץ בעיקר בקרב נשים מבוגרות.
בשנת 2014, זוהו 254 מקרים חדשים של סרטן הנרתיק בבריטניה. מקרי המוות מסרטן הנרתיק בתקופה זו היו 110. מתוך 15 מקרים של סרטן הנרתיק, 53% קשורים לזיהום בHPV (וירוס הפפילומה).
לקריאה נוספת[עריכת קוד מקור | עריכה]
- Greenwald, P., Barlow, J. J., Nasca, P. C., & Burnett, W. S. (1971). Vaginal cancer after maternal treatment with synthetic estrogens. New England Journal of Medicine, 285(7), 390-392.
קישורים חיצוניים[עריכת קוד מקור | עריכה]
- Clearinghouse of Information for DES daughters and Sons
- National Cancer Institute: Vaginal Cancer
- Clinically reviewed vaginal cancer information for patients
- Cancer.Net: Vaginal Cancer
- סרטן הנרתיק
- סיכון סרטן הנרתיק
- List of Classifications by cancer sites with sufficient or limited evidence in humans, Volumes 1 to 120(הקישור אינו פעיל)
- סטטיסטיקות של סרטן הנרתיק
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.