סרטן הפין
 | |
| תחום | אורולוגיה אונקולוגיה |
|---|---|
| מיקום אנטומי |
פין |
| קישורים ומאגרי מידע | |
| eMedicine | article/446554 |
| DiseasesDB | 29392 |
| MeSH | D010412 |
| MedlinePlus | 001276 |
| סיווגים | |
| ICD-10 | C60 |
| ICD-11 |
2C81 |
סרטן הפין (בלועזית: penile cancer) הוא גידול ממאיר שמקורו בגוף הפין או בעורלה. ישנם סוגים שונים של סרטן הפין, אולם ב-95% מהמקרים מדובר בקרצינומה של תאי קשקש. סרטן הפין נדיר במדינות מפותחות ונפוץ יותר במדינות מתפתחות. בדומה לסוגים רבים של סרטן עור, מרבית המקרים של סרטן הפין ניתנים לריפוי כאשר האבחון מוקדם.
אפידמיולוגיה[עריכת קוד מקור | עריכה]
סרטן הפין נדיר מאוד במדינות מפותחות ושיעור היארעותו עומד על 0.3–1 ל-100,000 אנשים לשנה בארצות הברית ומערב אירופה. במדינות מתפתחות ההיארעות היא 4.2–4.4 לשנה ל-100,000, ובמדינות מסוימות מהווה סרטן הפין אף 10% מהמחלות הממאירות בגברים.[1] בישראל שכיחות סרטן הפין היא מהנמוכות בעולם ועומדת על 0.1 ל-100,000.[2] בארצות הברית ובאירופה 0.4%-0.6% מהגידולים הממאירים הם בפין, ופחות מאלפית מהתמותה מסרטן היא ממחלה זו, אולם בארצות מתפתחות השיעור גבוה יותר ומגיע לעד 6% מכלל הגידולים הממאירים. בברזיל, למשל, זהו סוג הסרטן הרביעי בשכיחותו בגברים.[2] בארצות הברית הסיכון של גבר ערל לחלות בסרטן הפין בימי חייו הוא 1 ל-600, ובדנמרק הוא 1 ל-900.[3] היארעות סרטן הפין עולה עם הגיל, כשהעלייה המשמעותית ביותר נרשמת לאחר גיל 60, והשיא הוא בגברים בעשור התשיעי לחייהם.
אטיולוגיה[עריכת קוד מקור | עריכה]
סרטן הפין, בדומה למחלות סרטניות רבות אחרות, הוא מחלה רב-גורמית עם גורמי סיכון כפי שמפורט להלן. מעט ידוע על המוטציות הקשורות בהתפתחות הגידול, במיוחד בגידולים שאינם קשורים בנגיף הפפילומה האנושי.[4]
גורמי סיכון[עריכת קוד מקור | עריכה]
החל משנות ה-80 של המאה ה-20 הלך והתבסס הקשר שבין זיהום בנגיף הפפילומה האנושי להתפתחות קרצינומת תאי קשקש באיברי המין, לרבות בפין. הנגיף גורם לקונדילומות אשר יכולות להתפתח לנגעים קדם-ממאירים ובהמשך לקרצינומת תאי קשקש, אם כי גם בהיעדר קונדילומות נראות לעין יכול הנגיף להיות מעורב בהתפתחות המחלה.[5] המרכזים לבקרת מחלות ומניעתן מעריכים כי הוא גורם לכ-40%–50% ממקרי סרטן הפין בארצות הברית. ארבעה זנים נמצאו בעלי פוטנציאל מסרטן גבוה יותר: 16, 18, 33 ו-35.[6] זנים אלה מייצרים שני חלבונים, E6 ו-E7, הפוגעים במסלול פעילות החלבונים p53 ו-Rb1 (בהתאמה), שהם חלבונים מדכאי גידולים. נגיף נוסף שנמצא כי הדבקה בו היא גורם סיכון ללקות בסרטן הפין הוא HIV. הסיכון עומד על פי שמונה.
נוכחות עורלה, ובפרט פימוזיס, מגבירה את הסיכון ללקות בסרטן הפין. המחלה כמעט שאינה קיימת אצל גברים שנימולו בינקותם.[2][3] מעבר לכך שכריתת העורלה מונעת אפשרות לנגע בעורלה עצמה, הוצע שמניעת המחלה קשורה גם בהפחתת הסיכון להידבקות בנגיף הפפילומה, בכך שקל יותר לשמור על ניקיון הפין בהיעדר עורלה, ובכך שלאחר מילה אין כמעט סיכון להתפתחות פימוזיס.
כמו בסוגי סרטן אחרים, שבהם דלקת כרונית עלולה להשרות התמרה סרטנית, גם דלקת וגירוי של רקמת הפין הם גורמי סיכון להתפתחות סרטן הפין. הצטברות של סמגמה ותנאי היגיינה ירודים יכולים לגרום באופן עקיף לדלקת ולגירוי וכך להתפתחות סרטן הפין. מלבד זאת, חבלה או קרע בפין, פריחה כרונית על הפין והיצרות של השופכה הם גורמי סיכון בפני עצמם לסוג סרטן זה.
עישון הוא קרצינוגן ובכך מגדיל את הסיכון לסרטן הפין, בדומה לסוגי סרטן אחרים.[7] קרינה אולטרה סגולה מגבירה את הסיכון לסרטן העור ובכך את הסיכון לסרטן עורי בפין בחולי פסוריאזיס שחוו טיפולים בחשיפה לקרינה מסוג זה באזור הפין. עוד נמצא כי גיל מבוגר, מצב סוציואקונומי נמוך והשמנה[8] הם גורמי סיכון להתפתחות סרטן הפין.
מניעה[עריכת קוד מקור | עריכה]
שמירה על תנאי היגיינה נאותים, שימוש באמצעי מניעה מסוג קונדום, חיסון בגיל צעיר כנגד נגיף הפפילומה האנושי, והימנעות מעישון תורמים להפחתה משמעותית בהיארעות סרטן הפין.
מילה בגיל צעיר מונעת את סרטן הפין כמעט לחלוטין[9]. בעבר היא הוצעה כאמצעי למניעת המחלה, אבל בשל הירידה בתפוצת סרטן הפין בארצות מפותחות גם אצל ערלים, כיום מודגשים אמצעים אחרים שזוהו כמפחיתי סיכון.[10] בהינתן שיעורי המחלה הנוכחיים בסרטן הפין בארצות הברית, התפרסמה הערכה שיש צורך במילת 909 תינוקות כדי למנוע מקרה אחד של סרטן הפין.[11][12][13][14]. לפי נייר עמדה של איגוד רופאי הילדים האמריקאי (AAP), היתרונות הבריאותיים של המילה, הכוללים את ירידת הסיכון לסרטן הפין, אף שהם עולים על סיכוניה, אינם גדולים מספיק בשביל להמליץ על מילה שגרתית של כל הוולדות הזכרים.[15]
פתוגנזה[עריכת קוד מקור | עריכה]
סוגי סרטן הפין[עריכת קוד מקור | עריכה]
כמעט כל סוגי סרטן הפין הם מסוג קרצינומה, כש-95% מהמקרים הם קרצינומה של תאי קשקש ומיעוט המקרים הם קרצינומה של תאי בסיס או סוגים אחרים של קרצינומה (תאים קטנים, תאי מרקל, תאי חלב או תאים צלולים). במקרים נדירים ייתכן בפין סוגי סרטן שאינם אפיתליאליים, כגון מלנומה או סרקומה. מאחר שרוב סוגי סרטן הפין מערבים את האפיתל, מדובר על פי רוב בסרטן עורי שטחי ולא בסרטן המופיע בתוך גוף הפין. במקרים נדירים מאוד ייתכנו גרורות לפין מסרטן שמקורו במקום אחר בגוף. הגרורות מופיעות לרוב כגוש, אשר יכול להימצא בבסיס הפין, בגוף הפין או בעטרה, וחציון השרידות לאחר גילוי גרורות לפין הוא עשרה חודשים.
מראה מיקרוסקופי[עריכת קוד מקור | עריכה]

רוב הגידולים בפין מראים רמות גבוהות של קרטין, ויש בהם דרגת התמיינות בינונית, אולם המראה המיקרוסקופי נע בין גידולים מתקרנים ממוינים היטב לקרצינומה אנפלסטית ממוינת במידה מועטה עם התקרנות זניחה. בקרצינומות שאינן ממוינות ייתכנו מרכיבי תאים שונים, כגון של תאי כישור, תאי ענק ותאים קטנים.[16]
התפתחות[עריכת קוד מקור | עריכה]
סרטן הפין מזכיר בהתפתחותו את סרטן הפות והוא מתחיל לרוב בנגע קדם-ממאיר על העטרה או העורלה אשר מתפתח לאורך הזמן לדרגת ממאירות גבוהה יותר. נגע מסוג זה יגדל לרוב על פני עור הפין ויכסה את העטרה או העורלה כולה בטרם יפלוש לגוף הפין.[16] ככל שהנגע מערב חלקים נרחבים יותר בפין, כך עולה הסיכון להתפשטות מקומית ויצירת גרורות, אולם לא נמצא קשר עקבי בין גודל הגידול לשרידות. לנגע פטמתי (פפילרי) ולנגע כיבי בולט קצב גדילה דומה, אולם נגעים כיבים שטוחים נוטים לשלוח גרורות מוקדם יותר, ולכן נקשרים בשרידות נמוכה יותר.[16]
כאשר הגידול חודר את חיתולית הפין ואת הגלימה הלבנה (טוניקה אלבוגינאה), הוא מגיע לכלי דם ולימפה, ומשם הוא יכול לשלוח גרורות לאתרים מרוחקים. אתר הפיזור הלימפטי הראשון הוא קשרי הלימפה במפשעה, כאשר גידולים בעורלה ובעור גוף הפין שולחים לקשרי הלימפה המפשעתיים השטחיים, ואילו גידולים בעטרה ובגופים המחילתיים (הרקמה הזקיפה) שולחים לקשר הלימפה הכסליים. בבסיס הפין הניקוז הלימפטי הוא לקשרי הלימפה השטחיים והעמוקים באגן. קשרי הלימפה במפשעה מתנקזים אל קשרי הלימפה המפשעתיים העמוקים ומשם לקשרי הלימפה באגן. לכל אורך הניקוז הלימפטי ישנו קשר בין שני צדי הגוף, כך שגרורות מסרטן הפין יכולות לערב קשריות לימפה משני הצדדים. גרורות מרוחקות יכולות לערב את הריאות, הכבד, העצמות והמוח.[16]
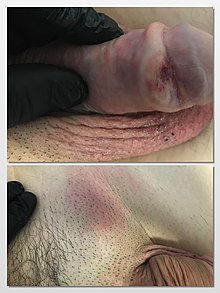
תסמינים וסימנים[עריכת קוד מקור | עריכה]
- כיב שאינו חולף על העורלה או הפין.
- אדמומיות של הפין או פריחה.
- גידול על פני העורלה או הפין או עיבוי של העור.
- ריח לא נעים או הפרשה חריגה (למשל הפרשה דמית) מהפין.
- דימום מהפין או מהעורלה.
- כאב בפין או בעורלה.
- שינוי בצבע עור הפין.
- פימוזיס פתולוגי.
בדיקות עזר[עריכת קוד מקור | עריכה]
אין בדיקות מעבדה או סמנים ביולוגיים סגוליים לסרטן הפין. במקרים של סרטן מתקדם, כבכל גידול סרטני, תיתכן אנמיה ממחלה כרונית וירידה באלבומין. במקצת מהאנשים עם סרטן הפין, גם בהיעדר גרורות לעצמות, דווח על היפרקלצמיה.
בדיקות הדימות השונות, לרבות אולטרה סאונד, טומוגרפיה ממוחשבת, טומוגרפיית פליטת פוזיטרונים ודימות תהודה מגנטית, משמשות לצורך קביעת השלב של המחלה על ידי בחינת מעורבות קשריות לימפה או קיום גרורות מרוחקות.
אבחנה[עריכת קוד מקור | עריכה]
האבחנה של סרטן הפין היא בביופסיה, הכוללת את הנגע החשוד והרקמה שמתחתיו, על מנת לקבוע את מידת התפשטותו.
קביעת שלב[עריכת קוד מקור | עריכה]
שיטה מקובלת לקביעת שלב של סרטן הפין היא TNM, לפי גודל הגידול ומידת חדירתו לרקמות סמוכות, מעורבות קשרי הלימפה וגרורות מרוחקות:
| סיווג TNM לסרטן הפין (מהדורה שמינית, 2017[17]) | |||||
|---|---|---|---|---|---|
| T | N | M | |||
| TX | לא ניתן להעריך את הגידול הראשוני | NX | לא ניתן להעריך מעורבות קשרי לימפה | MX | לא ניתן להעריך גרורות מרוחקות |
| T0 | ללא עדות לגידול | N0 | אין קשריות לימפה מעורבות | M0 | אין גרורות מרוחקות |
| Tis | קרצינומה נחה | N1 | קליני – קשר לימפה מפשעתי אחד נמוש נייד פתולוגי – עד שני קשרי לימפה מפשעתיים חד-צדדיים נגועים |
M1 | יש גרורות מרוחקות |
| Ta | קרצינומה ממוקמת לא פולשנית | N2 | קליני – מספר קשרי לימפה מפשעתיים נמושים ניידים פתולוגי – שלושה או יותר קשרי לימפה מפשעתיים חד-צדדיים נגועים או קשרי לימפה נגועים דו-צדדית | ||
| T1 | עטרה – הגידול חודר לשכבת הרירית המיוחדת עורלה – הגידול חודר לשכבת העור (דרמיס), לשכבת הרירית המיוחדת או לגלימה הבשרית (טוניקה דרטוס) עור גוף הפין – הגידול חודר לרקמת החיבור בין עילית העור לרקמה הזקיפה, ללא קשר למיקום |
N3 | קליני – קשר לימפה מפשעתי נמוש מקובע פתולוגי – קשר לימפה שגבולותיו נפרצו על ידי הגידול או קשרי לימפה אגניים | ||
| 1a – הגידול אינו חודר לכלי דם, לימפה או לעצבים ואינו מדרגה גבוהה 1b – הגידול חודר לכלי דם, לימפה או לעצבים, או שהוא מדרגה גבוהה | |||||
| T2 | הגידול חודר לגוף הספוגי | ||||
| T3 | הגידול חודר לגופים המחילתיים | ||||
| T4 | הגידול חודר למבנים סמוכים (כגון: שק האשכים, הערמונית, עצמות האגן) | ||||
| שלבי המחלה | |
|---|---|
| 0is | TisN0M0 |
| 0a | TaN0M0 |
| I | T1aN0M0 |
| II | IIA – T1bN0M0 או T2N0M0 |
| IIB – T2N0M0 | |
| III | IIIA – T1-3N1M0 |
| IIIB – T1-3N2M0 | |
| IV | קיום T4, N3 או M1 |
אבחנה מבדלת[עריכת קוד מקור | עריכה]
נגעים על פני הפין, לרבות כאלה שאינם חולפים מאליהם, יכולים לנבוע מסיבות זיהומיות, דלקתיות וטרום-ממאירות אחרות. בכלל הסיבות הזיהומיות נמנים נגעים הרפטיים וכיבים עגבתיים, ואלה ניתנים לטיפול באמצעים אנטיביוטיים או אנטיויראליים. מחלות דלקתיות שמערבות את עור הפין כוללות, בין היתר, פסוריאזיס, המערבת בכ-40% את איברי המין, אולם היא אינה מוגבלת לפין, בניגוד לסרטן הפין, וכן ילפת שטוחה של איברי המין ואנגיוקרטומה.
טיפול[עריכת קוד מקור | עריכה]
אפשרויות הטיפול כוללות: כימותרפיה מקומית, רדיותרפיה, טיפול בלייזר, הסרה חלקית של העטרה או של גוף הפין.[18] נכון לשנים 2012-2010, כ-80% ממקרי סרטן הפין שהתגלו בארצות הברית בשלב מוקדם, טופלו באמצעות כריתה חלקית של הפין.[19] ניתוחים המשמרים את הפין משפרים את הסיכוי לשמירה על התפקוד המיני ולהפחתת נזק פסיכולוגי, אולם גם כשהם עוצרים את הגידול הם גוררים סיכון גבוה יותר להישנות הנגע או לגרורות.[18]
קישורים חיצוניים[עריכת קוד מקור | עריכה]
- סרטן הפין באתר האגודה למלחמה בסרטן.
- פרופ' חן יוזה, אורולוג, מנהל המרפאה להפרעות בתפקוד המיני במרכז הרפואי תל אביב, איכילוב, מספר על דרכי ההתמודדות והטיפול בסרטן הפין בתוכנית בריאות 10.
- יבלות נגיפיות באיבר המין באתר ויקירפואה.
הערות שוליים[עריכת קוד מקור | עריכה]
- ^ M. C. G. Bleeker, D. a. M. Heideman, P. J. F. Snijders, S. Horenblas, Penile cancer: epidemiology, pathogenesis and prevention, World Journal of Urology 27, April 2009, עמ' 141–150 doi: 10.1007/s00345-008-0302-z
- ^ 1 2 3 Antoin Douglawi, Timothy A. Masterson, Updates on the epidemiology and risk factors for penile cancer, Translational Andrology and Urology 6, October 2017, עמ' 785–790 doi: 10.21037/tau.2017.05.19
- ^ 1 2 Morris BJ, Gray RH, Castellsague X, et al. The Strong Protective Effect of Circumcision against Cancer of the Penis. Advances in Urology. 2011;2011:812368.
- ^ Andrew S. McDaniel, Daniel H. Hovelson, Andi K. Cani, et al. Genomic Profiling of Penile Squamous Cell Carcinoma Reveals New Opportunities for Targeted Therapy, Cancer Res December 15 2015 (75) (24) 5219-5227.
- ^ J. Dillner, G. von Krogh, S. Horenblas, C. J. Meijer, Etiology of squamous cell carcinoma of the penis, Scandinavian Journal of Urology and Nephrology. Supplementum, 2000, עמ' 189–193
- ^ Stratton KL, Culkin DJ, A Contemporary Review of HPV and Penile Cancer, Oncology (Williston Park). 2016 Mar;30(3):245-9.
- ^ Penile cancer: importance of circumcision, human papillomavirus and smoking in in situ and invasive disease.
- ^ Barnes KT, McDowell BD, Button A, Smith BJ, Lynch CF, Gupta A, Obesity is associated with increased risk of invasive penile cancer, BMC Urol. 2016 Jul 13;16(1):42. doi: 10.1186/s12894-016-0161-7.
- ^ E. J. Schoen, Neonatal circumcision and penile cancer. Evidence that circumcision is protective is overwhelming., BMJ. 1996 Jul 6; 313(7048): 46–47.
- ^ "Can Penile Cancer Be Prevented?", באתר האגודה האמריקאית למלחמה בסרטן
- ^ מחקר אחר מציין שנדרשות 322,000 מילות כדי למנוע מקרה אחד של סרטן הפין לשנה. לשם השוואת נתוני שני המחקרים יש לקחת בחשבון את אורך תוחלת החיים, את הגידול באוכלוסייה בין קבוצת הגיל הסובלת מהסרטן לקבוצת הגיל העוברת מילה, ואת השינויים בתפוצת המילה לאורך השנים.
- ^ Task Force On Circumcision, Male Circumcision, Pediatrics 130, 2012-09-01, עמ' e756–e785 doi: 10.1542/peds.2012-1990
- ^ Can Penile Cancer Be Prevented?, www.cancer.org
- ^ Christakis et al., A Trade-off Analysis of Routine Newborn Circumcision, PEDIATRICS Vol. 105 No. 1 January 2000
- ^ גורמי סיכון לסרטן הפין, באתר האגודה האמריקאית לסרטן
- ^ 1 2 3 4 Stanley A Brosman, Penile Cancer, Medscape, Jan 10, 2018.
- ^ Penis. In: Edge SB, Byrd DR, Compton CC, et al., eds.: AJCC Cancer Staging Manual. 7th ed. New York, NY: Springer, 2010, pp 447-55.
- ^ 1 2 Marianna Zukiwskyj, Padraig Daly, Eric Chung, Penile cancer and phallus preservation strategies: a review of current literature, BJU international 112 Suppl 2, November 2013, עמ' 21–26 doi: 10.1111/bju.12205
- ^ Mossansen ואחרים, "15 Years of penile cancer management in the United States: An analysis of the use of partial penectomy for localized disease and chemotherapy in the metastatic setting", Urologic Oncology, December 2016Volume 34, Issue 12, Pages 530.e1–530.e7
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.
