הרחבה וגרידה
| תחום | מיילדות |
|---|---|
| קישורים ומאגרי מידע | |
| eMedicine | article/252560 |
| DiseasesDB | 4153 |
| MeSH | D000028 |
| MedlinePlus | 002912 |
| סיווגים | |
| ICD-10 | O04 |
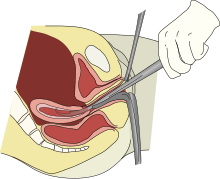
הרחבה וגרידה (באנגלית: dilation and curettage) מתייחסת להרחבה של צוואר הרחם והוצאה כירורגית של חלק מדופנות הרחם או תוכן הרחם על ידי גרידה ואיסוף. מדובר בהליך גניקולוגי שנמצא בשימוש לצורך אבחוני וטיפולי. הליך זה מהווה את השיטה הנפוצה ביותר לביצוע הפלות בשליש הראשון להריון.
הרחבה וגרידה בדרך כלל מתייחסת להליך שבו משתמשים במגרד, הקרוי גם גרידה חדה. אולם, בחלק מהמקרים, משתמשים במושג זה על מנת לתאר כל הליך שמערב הרחבה והסרה של תוכן הרחם, הכולל גם הפסקת הריון באמצעות שאיבה בוואקום.[1][2][3][4]
שימוש קליני
[עריכת קוד מקור | עריכה]הרחבה וגרידה יכולה להתבצע במטופלות בהריון ומטופלות שאינן בהריון, לצורך אינדיקציות קליניות שונות.
בזמן הריון או לאחר לידה
[עריכת קוד מקור | עריכה]הרחבה וגרידה יכולה להיות מבוצעת בשלב מוקדם בהריון כדי להסיר רקמות הריון, במקרה של הריון שנדחה כמו הפלה טבעית או הריון לא רצוי שבעקבותיו מתבצעת הפלה כירורגית לדוגמה.[2] .[5] קיימות דרכים שונות, בטוחות, לא פולשניות ופחות יקרות לביצוע הפלות באמצעות תרופות לדוגמה כמו מיזופרוסטול ומיפפריסטון.
בשל קיום שיטות לא פולשניות לביצוע הפלות בימינו, ההרחבה והגרידה הפכה לפחות שימושית כשיטה להפסקת הריון, בעוד שששאיבה בוואקום היא עדיין השיטה השכיחה ביותר להפסקת הריון בשליש הראשון להריון.[6][7] [8] ארגון הבריאות העולמי ממליץ על הרחבה וגרידה עם גרידה חדה כהליך כירורגי של הפלה רק במצבים בהם ביצוע שאיבה בוואקום אינו אפשרי.[9]
עבור מטופלות שילדו לא מזמן, הרחבה וגרידה תהיה אפקטיבית בהסרה של רקמות השליה שנשארו בגופן לאחר הלידה ולא יצאו לבד, בצורה ספונטנית.
מטופלות שאינן בהריון
[עריכת קוד מקור | עריכה]תהליך של הרחבה וגרידה עבור מטופלות שאינן בהריון מבוצע לרוב במקרים הבאים- 1.לאבחון של מצבים גינקולוגיים המובילים לדימום רחמי חריג. [10] 2.להסרת רירית רחם עודפת עבור נשים המאובחנות בתסמונת השחלות הפוליציסטיות[11] 3.להסרת רקמות ברחם שעלולות לגרום לדימום רחמי שאינו תקין כגון פוליפים ברירית הרחם או שרירנים ברחם.[3][2] 4.לאבחון הסיבה לדימום וגינלי, במקרה של סרטן רירית הרחם לדוגמה.
היסטרוסקופיה מהווה חלופה או תוספת להליך ההרחבה והגרידה עבור התוויות כירורגיות רבות. מאבחון פתולוגיה של הרחם ועד הסרת שרירנים ואף תוצרי התעברות. היא מאפשרת הדמיה ישירה של פנים הרחם ועשויה לאפשר דגימה ממוקדמת והסרה של רקמות בתוך הרחם.[12]
ההליך
[עריכת קוד מקור | עריכה]בהתאם למשך התהליך ולקושי הצפוי, כמו גם האינדיקציה הקלינית והעדפות המטופל, ניתן לבצע הרחבה וגרידה בהרדמה מקומית, סדציה מתונה, סדציה עמוקה או בהרדמה כללית. [13] השלב הראשון בתהליך הוא הנחת ספקולום בנרתיק כדי לראות את צוואר הרחם. לעיתים קרובות, טנקולום ממוקם כדי לייצב את צוואר הרחם. לאחר מכן, הספק ירחיב את צוואר הרחם. הדבר יכול להיעשות באמצעות הגר או מרחיבים דומים.[14] גודל ההרחבה תלוי בכמות הרקמה שיש להסיר וכן בגודל המכשירים שבהם יש להשתמש. לאחר הרחבה מספקת, מחדירים לרחם דרך צוואר הרחם המורחב קורט, מוט מתכת עם ידית בקצה אחד ולולאה בקצה השני. הקורט משמש לגרד בעדינות את רירית הרחם ובכך להסרת הרקמה ברחם. אם נעשה שימוש בסילונית שאיבה, כמו בשאיבת ואקום, תוכנס לרחם סילונית צינורית מפלסטיק ותתחבר ליניקה כדי להסיר את כל הרקמה ברחם. רקמה זו נבדקת לשלמותה (במקרה של טיפול בהפלה או הפלה) או על ידי פתולוגיה לאיתור חריגות (במקרה של טיפול בדימום חריג).[2]
סיבוכים אפשריים
[עריכת קוד מקור | עריכה]הסיבוכים השכיחים ביותר הקשורים להרחבה וגרידה הם זיהום, דימום או נזק לאיברים הסמוכים לרבות דרך ניקוב הרחם.[15] מלבד הניתוח עצמו, עלולים להופיע גם סיבוכים הקשורים במתן הרדמה.
עבור מטופלות שאינן בהריון זיהום לאחר הרחבה וגרידה הוא נדיר ובשל כך לא מומלץ על אנטיביוטיקה מניעתית שגרתית לחולים[16]. עם זאת, עבור ריפוי של מטופלת בהריון, הסיכון לזיהום גבוה יותר ועל המטופלות לקבל אנטיביוטיקה הנאבקת בחיידקים הנפוצים בנרתיק ובמערכת העיכול. דוקסיציקלין היא המלצה נפוצה, אם כי ניתן להשתמש גם באזיתרומיצין.[16]
סיכון נוסף של הרחבה וגרידה הוא ניקוב הרחם. נראה כי השיעור הגבוה ביותר של ניקוב רחם מתואר במצב של דימום לאחר לידה (5.1%) בהשוואה לשיעור נמוך יותר בריפוי אבחנתי בחולות שאינן בהריון (0.3% בחולה לפני גיל המעבר ו2.6% בחולה לאחר גיל המעבר).[17] ניקוב עלול לגרום לדימום מוגזם או לנזק לאיברים מחוץ לרחם. כאשר יש מצב בו יש דימום מתמשך או אפשרות של פגיעה באיברים מחוץ לרחם, ניתן לבצע לפרוסקופיה כדי לוודא שלא הייתה פגיעה לא מאובחנת.
יתר על כן, סיכון נוסף הוא הידבקויות תוך רחמיות או תסמונת אשרמן. מחקר אחד מצא שאצל נשים שעברו הליך ריפוי אחד או שניים להפלה,14-16% פיתחו הידבקויות מסוימות.[18] לנשים שעברו שלושה הליכי ריפוי חדים להפלה היה סיכון של 32% לפתח הידבקויות. הסיכון לתסמונת אשרמן נמצא ב 30.9% בנשים שעברו D&C בעקבות הפלה שהוחמצה[19],ו-25% באלו שעברו D&C 1-4 שבועות לאחר הלידה.[20][21][22]תסמונת אשרמן שאינה מטופלת, במיוחד אם היא חמורה, מגבירה גם את הסיכון לסיבוכים בהריונות עתידיים, כגון הריון חוץ רחמי, הפלה טבעית והשלה חריגה טבעית והשלה חריגה (כגון שליה פרוויה ושליה אקרטה).[23] על פי דיווחי מקרה אחרונים, שימוש בשאיבת ואקום יכול להוביל גם להידבקויות תוך רחמיות.[24] סקירה שיטתית בשנת 2013 הגיעה למסקנה שהפלה חוזרת ו-D&C הם גורמי הסיכון העיקריים להידבקויות תוך רחמיות.עם זאת, סקירה זו לא מצאה גם מחקרים שדיווחו על קשר בין הידבקויות תוך רחמיות ותוצאות רבייה ארוכות טווח, וכי תוצאות הריון דומות דווחו לאחר טיפול כירורגי (כולל D&C), טיפול רפואי או טיפול שמרני (כלומר, המתנה ערנית).[24]
ראו גם
[עריכת קוד מקור | עריכה]קישורים חיצוניים
[עריכת קוד מקור | עריכה]- Dilation and curettage (D&C) at Mayo Clinic
- "The truth about D&Cs". Ashermans. 26 בנובמבר 2008 – via YouTube.
{{cite web}}: (עזרה)
הערות שוליים
[עריכת קוד מקור | עריכה]- ^ Pazol, Karen; Creanga, Andreea A.; Burley, Kim D.; et al. (29 בנובמבר 2013). "Abortion Surveillance — United States, 2010". Surveillance Summaries. Division of Reproductive Health, National Center for Chronic Disease Prevention and Health Promotion, Centers for Disease Control. 62 (ss08): 1–44. נבדק ב-14 בינואר 2014 – via CDC.gov.
{{cite journal}}: (עזרה) - ^ 1 2 3 4 "Dilation and sharp curettage (D&C) for abortion". WebMD. 2004-10-07. נבדק ב-2007-04-29.
- ^ 1 2 Hayden, Merrill (2006-02-22). "Dilation and curettage (D&C) for dysfunctional uterine bleeding". WebMD.com. אורכב מ-המקור ב-2007-10-21. נבדק ב-2007-04-29.
- ^ Nissl, Jan (2005-01-18). "Dilation and curettage (D&C) for bleeding during menopause". WebMD.com. נבדק ב-2007-04-29.
- ^ "What Every Pregnant Woman Needs to Know About Pregnancy Loss and Neonatal Death". The Unofficial Guide to Having a Baby. WebMD. 2004-10-07. אורכב מ-המקור ב-28 במאי 2008. נבדק ב-2007-04-29.
{{cite web}}: (עזרה) - ^ "Minor surgical procedure common in O&G associated with increased risk of preterm delivery". EurekAlert!. European Society of Human Reproduction and Embryology. 16 ביוני 2015. נבדק ב-2018-10-17.
{{cite web}}: (עזרה) - ^ "Induced Abortion in the United States". guttmacher.org. Guttmacher Institute. בספטמבר 2019. נבדק ב-11 באוקטובר 2019.
{{cite web}}: (עזרה) - ^ Managing complications in pregnancy and childbirth: a guide for midwives and doctors. World Health Organization, UNICEF, United Nations Population Fund. 2017. p. P-71. ISBN 9789241565493.
- ^ Wolman I, Altman E, Fait G, et al. (2009). "Evacuating retained products of conception in the setting of an ultrasound unit". Fertil. Steril. 91 (4 Suppl): 1586–88. doi:10.1016/j.fertnstert.2008.10.032. PMID 19064261.
- ^ Anastasiadis PG, Koutlaki NG, Skaphida PG, Galazios GC, Tsikouras PN, Liberis VA (2000). "Endometrial polyps: prevalence, detection, and malignant potential in women with abnormal uterine bleeding". Eur J Gynaecol Oncol. 21 (2): 180–183. PMID 10843481.
- ^ "Dilation and Curettage (D&C)". www.phyllisgeemd.com. Practice Builders & Health Central Women's Care, PA. 2016. נבדק ב-2018-10-17.
- ^ "Hysteroscopy". Cleveland Clinic. נבדק ב-11 באוקטובר 2019.
{{cite web}}: (עזרה) - ^ Allen, Rebecca H.; Singh, Rameet (2018-06-01). "Society of Family Planning clinical guidelines pain control in surgical abortion part 1 — local anesthesia and minimal sedation". Contraception (באנגלית). 97 (6): 471–477. doi:10.1016/j.contraception.2018.01.014. ISSN 0010-7824. PMID 29407363.
- ^ "ACOG: FAQ: Dilation and Curettage". American College of Obstetricians and Gynecologists. נבדק ב-10 בינואר 2020.
{{cite web}}: (עזרה) - ^ "Dilation and curettage (D&C)". Mayo Clinic. נבדק ב-24 באוקטובר 2020.
{{cite web}}: (עזרה) - ^ 1 2 "ACOG Practice Bulletin No. 195: Prevention of Infection After Gynecologic Procedures". Obstetrics & Gynecology. American College of Obstetricians Gynecologists' Committee on Practice Bulletins—Gynecology. 131 (6): e172–e189. ביוני 2018. doi:10.1097/AOG.0000000000002670. ISSN 0029-7844. PMID 29794678.
{{cite journal}}: (עזרה) - ^ Hefler, Lukas; Lemach, Andrea; Seebacher, Veronika; et al. (ביוני 2009). "The Intraoperative Complication Rate of Nonobstetric Dilation and Curettage". Obstetrics & Gynecology. 113 (6): 1268–1271. doi:10.1097/AOG.0b013e3181a66f91. ISSN 0029-7844. PMID 19461421. S2CID 205471595.
{{cite journal}}: (עזרה) - ^ Friedler S, Margalioth EJ, Kafka I, et al. (1993). "Incidence of post-abortion intra-uterine adhesions evaluated by hysteroscopy--a prospective study". Hum. Reprod. 8 (3): 442–4. doi:10.1093/oxfordjournals.humrep.a138068. PMID 8473464.
- ^ Schenker JG, Margalioth EJ (1982). "Intra-uterine adhesions: an updated appraisal". Fertility and Sterility. 37 (5): 593–610. doi:10.1016/S0015-0282(16)46268-0. PMID 6281085.
- ^ Kodaman PH, Arici A (2007). "Intrauterine adhesions and fertility outcome:how to optimize success?". Current Opinion in Obstetrics and Gynecology. 19 (3): 207–214. doi:10.1097/GCO.0b013e32814a6473. PMID 17495635. S2CID 3082867.
- ^ Rochet Y, Dargent D, Bremond A, et al. (1979). "The obstetrical outcome of women with surgically treated uterine synechiae (in French)". J Gynecol Obstet Biol Reprod. 8 (8): 723–726. PMID 553931.
- ^ Buttram VC, Turati G (1977). "Uterine synechiae: variations in severity and some conditions which may be conducive to severe adhesions". Int. J. Fertil. 22 (2): 98–103. PMID 20418.
- ^ Dalton VK, Saunders NA, Harris LH, et al. (2006). "Intrauterine adhesions after manual vacuum aspiration for early pregnancy failure". Fertil. Steril. 85 (6): 1823.e1–3. doi:10.1016/j.fertnstert.2005.11.065. PMID 16674955.
- ^ 1 2 Hooker AB, Lemmers M, Thurkow AL, et al. (2013). "Systematic review and meta-analysis of intrauterine adhesions after miscarriage: Prevalence, risk factors and long-term reproductive outcome" (PDF). Human Reproduction Update. 20 (2): 262–78. doi:10.1093/humupd/dmt045. PMID 24082042.
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.
