פקקת ורידים
 | |
| תחום |
קרדיולוגיה |
|---|---|
| קישורים ומאגרי מידע | |
| MeSH | D020246 |
| סיווגים | |
| ICD-10 |
I80, I82 |
פַּקֶּקֶת ורידים היא מצב ברפואה שבו נוצר קריש דם בורידים. פקקת ורידים יכולה להיות שטחית או בוורידים עמוקים.
פקקת ורידים תסחיפית (VTE) כוללת שני מצבים: פקקת ורידים עמוקים (DVT - Deep Vein Thrombosis) וכן תסחיף ריאתי (PE - Pulmonary Embolism). קריש דם שנוצר ברגל ונסחף לריאות גורם למוות של קרוב ל־1,500 ישראלים בכל שנה, לפי נתוני החברה הישראלית לקרישת דם[1]. פקקת ורידים תסחיפית היא השלישית בשכיחותה מבין המחלות הקרדיו-וסקולריות, אחרי שבץ והתקף לב[2].
מנגנון[עריכת קוד מקור | עריכה]
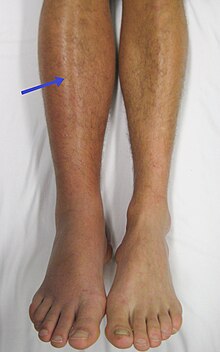
פקקת ורידים עמוקים מופיעה כאשר קריש דם נוצר בוורידים העמוקים של הגפיים התחתונות ובאגן. לעיתים יכולה להיווצר גם פקקת בוורידים העמוקים של הגפיים העליונות. הקריש שנוצר חוסם באופן מלא או חלקי את זרימת הדם. התסמינים האופייניים למצב זה הם כאב, רגישות, בצקת ונפיחות באיבר הפגוע. פקקת ורידים עמוקים עלולה להתפתח למצב מסכן חיים כמו תסחיף ריאתי.
תסחיף ריאתי מופיע כאשר חלק מקריש דם ניתק מהווריד המקורי, ונוצר תסחיף אשר מגיע למערכת הדם הריאתית, וחוסם כלי דם בריאות. תסחיף ריאתי הוא מצב חירום קרדיווסקולרי שכיח יחסית. התסמינים האופייניים של תסחיף ריאתי הם קוצר נשימה, נשימה מהירה, כאבים בחזה, שיעול ופעמת.
גורמי סיכון[עריכת קוד מקור | עריכה]
באופן מסורתי, גורמי הסיכון לקרישי דם עמוקים הם הטריאדה על שם וירכו (אנ') סטזיס, פגיעה בכלי הדם וקרישיות יתר. דוגמאות לכך הם טיסה ארוכה (סטזיס), שבר (פגיעה בכלי דם), שכיבה ממושכת מאוד ותסמונות משפחתיות אשר עושות קרישיות יתר כגון תסמונת אנטי פוספוליפידית (apla) המתבטאת בנוגדנים עצמיים נגד פוספוליפידים, או מוטציה בפקטור V או בפרותרומבין (מוטציה GA20210). לעיתים אפשרי שילוב בין המוטציות.
גורמי סיכון מוכרים נוספים הם חוסר ניידות, פגיעה בכלי דם, מחלות וגורמים תורשתיים, הריון, גיל (הסיכון עולה לאחר גיל 60, ובפרט כאשר קיימת הגבלה בתנועה), עישון, משקל יתר או השמנה, התייבשות שמעלה את צמיגות הדם, אירועים קודמים של פקקת ורידים עמוקים[3].
השלכות[עריכת קוד מקור | עריכה]
בתוך שנה מהאירוע הראשון של פקקת ורידים תסחיפית, 10% מהנפגעים יסבלו מאירוע חוזר. בתוך שלוש שנים מהאירוע הראשון, 20% מהנפגעים יסבלו מאירוע חוזר, ולכן פקקת ורידים עמוקים מהווה נטל על בריאות הציבור: נתוני רשם הבריאות האמריקאי מראים כי אדם אחד מאלף ייפגע מקריש דם הגורם לפקקת ורידים או תסחיף, ושיעור הנפגעים עולה בגילאי 45 ומעלה עד ל-5–6 מקרים מכל 1,000 בגיל 80 ומעלה[4].האיגוד ההמטולוגי האמריקאי מעריך כי בכל שנה מיליון אמריקאים נפגעים מקריש דם בווריד או עורק, וכי 100,000 מתוכם מתים כתוצאה מכך[5].
נוגדי קרישה למניעת פקקת ורידים[עריכת קוד מקור | עריכה]
על מנת למנוע היווצרות קריש דם, הטיפול הסטנדרטי הוא מתן תרופות נוגדות קרישה לאנשים שאובחנו כבעלי סיכון להיווצרות קרישי דם באופן שעלול לסכן את חייהם. את נוגדי הקרישה מקובל לחלק לשתי קבוצות עיקריות: "נוגדי קרישה חדשים" ובהם קסרלטו (ריברוקסבאן), אפיקסבן אליקוויסט, ופראדקסה (דביגטראן) ו"נוגדי קרישה ותיקים" ובהם הפרין, קלקסן, וקומדין וארפרין.
קסרלטו הראתה יעילות מובהקת בהפחתה משולבת של 24% באירועים קרדיו-וסקולריים (שבץ מוחי, התקף לב, אי ספיקת לב ופקקת ורידים עמוקים)לעומת מי שנטלו אספירין בלבד[6]. נתונים אלה הוצגו בכנס האיגוד הקרדיולוגי האירופי שהתקיים בברצלונה בספטמבר 2017 מתוך מחקר COMPASS - מחקר קרדיו-וסקולרי רחב היקף, שבו נבדקו למעלה מ-27,000 מטופלים. תוצאות COMPASS פורסמו בכתב העת הרפואי New England Journal of Medicine[7]
טיפול ארוך-טווח למניעת פקקת ורידים תסחיפית[עריכת קוד מקור | עריכה]
אספירין, שפעילותו נוגדת טסיות, ניתן ברוב המקרים כטיפול לטווח ארוך במטרה למנוע פקקת ורידים תסחיפית (VTE). אלטרנטיבה לאספירין התבררה במחקר בשם EINSTEIN CHOICE שבדק את היעילות של נוגד הקרישה קסרלטו (ריברוקסבאן) מול אספירין בהפחתת הסיכון לאירוע חוזר של פקקת ורידים תסחיפית. תוצאות המחקר הראו כי מתן קסרלטו למטופלים הפחיתה את הסיכון לאירוע חוזר של פקקת ורידים תסחיפית ב-66% בקבוצת המטופלים בקסרלטו לעומת קבוצת המטופלים באספירין[8]. תוצאות מחקר EINSTEIN CHOICE התפרסמו ב-New England Journal of Medicine . המחקר כלל 3,396 חולים והתקיים במעל 200 מרכזים רפואיים ב-31 מדינות בעולם.
טיפול בפקקת ורידים[עריכת קוד מקור | עריכה]
הטיפול בפקקת ורידים תלוי בגורמים אשר הביאו לפקקת (האם הקריש נוצר בעקבות סיבה ברורה או ללא סיבה נראית לעין), מיקום הקריש (שטחי או עמוק) ומצבים נלווים (דוגמאות כוללות מחלת סרטן, קרישיות יתר ידועה, עישון ותרופות מסוימות). טיפול בפקקת ורידים אשר עם סיבה ידועה (כגון קריש דם אחרי שבר וריתוק למיטה) מקובל למשך שלושה חודשים. הטיפול על ידי אנוקספרין (Enoxaparin) או על ידי חסמי ויטמין K, כגון קומדין. (עד לאיזון ה-inr על ידי הקומדין, ניתן טיפול בזריקות קלקסן לשריר) כאשר הסיבה איננה ידועה הטיפול יהיה למשך 6–12 חודשים לפחות. ניתן להסתייע בדופלר חוזר של ורידי הרגליים ובמדידה של D-Dimer בדם כדי להחליט על משך הטיפול המדויק. לאחר תום הטיפול מקובל לבצע בדיקות גנטיות לקרישיות יתר. אם מתגלה שאדם הומוזיגוט למוטציה בפקטור V או נשא משולב של מוטציה בפקטור V ובפרותרומבין, אז בדרך כלל יומלץ טיפול למשך זמן ארוך ואולי אף לכל החיים.
קישורים חיצוניים[עריכת קוד מקור | עריכה]
- רפואת כלי דם - מידע למומחים ולציבור הרחב בנוגע לכלי דם ורפואת כלי דם
- "קרישי דם, האויב השקט" "דוקטורס"
- Deep vein thrombosis - פקקת ורידים עמוקים, ויקיפדיה באנגלית
- "Deep vein thrombosis" אתר רשויות הבריאות הפדרליות בארצות הברית (NIH)
הערות שוליים[עריכת קוד מקור | עריכה]
- ^ ד"ר שמואל גבעון, אתר שירותי בריאות כללית
- ^ Arterial cardiovascular events and mortality following VTE
- ^ "גורמים לפקקת ורידים", אתר מכבי שירותי בריאות
- ^ Epidemiology and Risk Factors for Venous Thrombosis
- ^ For Patients - Blood Clots
- ^ פרדיגמת טיפול חדשה בהפחתת אירועים קרדיו-וסקולריים, המתבססת על תוצאות מחקר COMPASS
- ^ Rivaroxaban with or without Aspirin in Stable Cardiovascular Disease
- ^ Rivaroxaban or Aspirin for Extended Treatment of VTE
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.
