נתז נשימתי
נתז נשימתי הוא ההגדרה לטיפות ממוימות זעירות המורכבות מרוק או ריר ונוזלים נוספים בדרכי הנשימה. גודלי טיפות אלו נעים בין 5 ל-1,000 מיקרון. טיפות גדולות (לרוב גדולות יותר מ-100 מיקרון) מספיקות ליפול על משטח כלשהו בטרם יתייבשו, אולם טיפות קטנות יותר נופלות לאט יותר והופכות במהירות בעודן באוויר לאירוסול. נתז נשימתי יכול להיווצר במהלך נשימה, דיבור, עיטוש, שיעול או הקאה; קיימת גם דרך לייצרן בהליך רפואי[1]. מכיוון שהטיפות עלולות להכיל חיידקים זיהומיים או חלקיקי נגיפים, הן משחקות תפקיד חשוב בהעברת מחלות נשימה והדבקה.
הגדרה
[עריכת קוד מקור | עריכה]נתז נשימתי כולל סוגים שונים של תאים (למשל תאי אפיתל ותאים של מערכת החיסון), אלקטרוליטים שנמצאים ברוק ובריר (כמו +Na+, K וכדומה), ולעיתים גם פתוגנים שונים[1].
טיפות זעירות שמתייבשות באוויר מלבד גרעין הטיפה עשויות להישאר בו לפרק זמן ממושך[1].
ייצור
[עריכת קוד מקור | עריכה]נתז נשימתי נוצר בדרכים שונות. הוא נפלט מהגוף במהלך נשימה, דיבור, עיטוש, שיעול, שירה ועוד. הוא מיוצר גם בהליכים רפואיים שונים כמו החייאה, צנרור קנה, ברונכוסקופיה וניתוחים[1]. נתז דומה יכול להיווצר בהקאה, ניקוי שירותים, משטחים רטובים ולחים, מקלחת או שימוש במי ברז או ריסוס מים אפורים למטרות חקלאיות[2].
בהתאם לשיטת הייצור של הנתז, הוא יכול להכיל גם מלחים, תאים וחלקיקי וירוסים. במקרה של טיפות המיוצרות באופן טבעי, הן יכולות להיות מיוצרות במקומות שונים בדרכי הנשימה, דבר שעשוי להשפיע על הרכבן[2]. ייתכנו גם הבדלים בין אנשים בריאים וחולים מבחינת הרכב הנתז הנשימתי שלהם[3].
נשיאה באוויר
[עריכת קוד מקור | עריכה]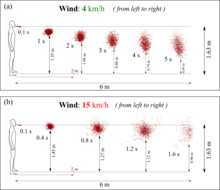
אופן הפליטה של הטיפות משפיע על מהירותן הראשונית והתנהגותן באוויר החיצון. כפי שתואר בעקומת ולס, הנתז הגדול יותר מספיק ליפול על משטח לפני שהוא מתאדה, וטיפות קטנות מ-100 מיקרומטר יתאדו במהירות עוד לפני שינחתו על משטח. לאחר שהטיפה מתאדה, מה שנשאר ממנה הוא האירוסול (גרעין הטיפה). הטיפות יכולות לקיים אינטראקציה עם חלקיקים אחרים שאינם ממקור חי.
כשאנשים נמצאים במגע הדוק, נתז נשימתי שנפלט על ידי אדם אחד יכול להישאף על ידי אדם אחר. טיפות גדולות מ-10 מיקרומטר נוטות להישאר באף ובגרון ואילו הקטנות יותר מסוגלות לחדור לדרכי הנשימה התחתונות. חישובים הראו כי במהירויות משתנות בין 4 ל-15 קמ"ש, נתז נשימתי עשוי לנוע במרחק של עד 6 מטרים. עם זאת, טיפות גדולות אינן יכולות להישאר באוויר לזמן רב ולרוב מפוזרות על פני מרחקים קצרים.
היסטוריה
[עריכת קוד מקור | עריכה]הבקטריולוג הגרמני קרל פליגה (אנ') הראה ב-1899 כי מיקרואורגניזמים בנתז נשימתי עשויים להעביר מחלות. בתחילת המאה ה-20 המונח "נתז פליגה" שימש לתיאור טיפות שהן גדולות מספיק כדי לא להתאדות לחלוטין, ובעיקר אלו הגדולות מ-100 מיקרומטר[4].
הרעיון של פליגה בנוגע לטיפות כמקור מרכזי ווקטור להעברת מחלות היה בשימוש עד שנות ה-30, כשוויליאם פ. ולס (אנ') הבדיל בין טיפות גדולות לקטנות[5]. על שמו של ולס נקראת "עקומת ולס", המתארת את השפעת גודל הטיפות על התנהגותן ויכולתן לשאת מחלות[6].
העברת מחלות
[עריכת קוד מקור | עריכה]
צורה נפוצה להעברת מחלות היא על ידי נתז נשימתי המתפשט באוויר במהלך שיעול, התעטשות או דיבור. העברת נתז נשימתי היא דרך נפוצה להעברת זיהומים בדרכי הנשימה. ההעברה עשויה להתרחש כשהטיפות מגיעות למשטחים ריריים ורגישים כמו העיניים, האף והפה. העברה שכזו יכולה להתרחש גם בעקיפין על ידי מגע במשטחים מזוהמים ולאחר מכן נגיעה בפנים.
וירוסים המופצים באמצעות העברת טיפות כוללים למשל את השפעת, חצבת, SARS-CoV-2 שגורם למחלת הקורונה ועוד. גם זיהומים בקטריאליים ופטריות עשויים להיות מועברים על ידי נתז נשימתי. עם זאת, מספר מצומצם של מחלות מועברות בהעברה אווירנית לאחר שהטיפה מתאדה והופכת לאירוסול[7].
הטמפרטורה והלחות בסביבה משפיעים על שרידותם של ביואירוסולים, מכיוון שככל שהטיפה מתנדפת והופכת קטנה יותר, היא מספקת הגנה פחותה לחומרים הזיהומיים שהיא עשויה להכיל. באופן כללי, וירוסים עם מעטפת שומנית יציבים יותר באוויר יבש, אלו ללא מעטפת מותאמים לסביבה לחה יותר. ככלל, נגיפים לרוב מותאמים לטמפרטורה קרה יותר.
צמצום סיכונים
[עריכת קוד מקור | עריכה]במסגרות טיפוליות ננקטים אמצעי זהירות במטרה למנוע הדבקה במחלות, כמו בידוד החולה, הגבלת הובלת החולה מחוץ לחדר ושימוש בציוד מגן מתאים[8][9]. אמצעי הזהירות כלפי העברה טיפתית הם אחת משלוש קטגוריות של אמצעי זהירות המבוססים על סוג הזיהום שיש לחולה; שתי הקטגוריות האחרות הן מניעת מגע ומניעת העברה אווירנית. עם זאת, פעולות שמייצרות נתז נשימתי כפי שצוין, עשויות להביא לפליטת נתז גדולה יותר שהופכת את אמצעי המיגון ללא יעילים מספיק[10].
בכלליות, אוורור יכול לשמש כאמצעי הגנה במידת מה נגד העברת מחלות. עם זאת, אם האוויר לא מטוהר ומנוקה, הוא יכול להוביל להדבקה במקום אחר[2].
מסיכות כירורגיות יכולות לשמש לצמצום פליטת נתז נשימתי, הן עבור חולים[8][9] והן עבור אנשי צוות רפואי. במהלך התפרצות מגפת הסארס השימוש במסכות מסוג N95 הוריד את ההדבקה בקרב עובדי צוותים רפואיים. בעוד מסכות כירורגיות משמשות להפרדה בין האף והפה של עוטה המסכה לנתז של אחרים, הן לא מיועדות לחסום כניסת טיפות קטנות מאוד כמו אלו שגורמות להעברה אווירנית של מחלות בשל הרווח שנוצר בין המסכה לבין הפנים[11].
קישורים חיצוניים
[עריכת קוד מקור | עריכה]הערות שוליים
[עריכת קוד מקור | עריכה]- ^ 1 2 3 4 James Atkinson, Yves Chartier, Carmen Lúcia Pessoa-Silva, Paul Jensen, Yuguo Li, Wing-Hong Seto, Annex C: Respiratory droplets, Natural Ventilation for Infection Control in Health-Care Settings, ארגון הבריאות העולמי, 2009, ISBN 978-92-4-154785-7
- ^ 1 2 3 L. Morawska, Droplet fate in indoor environments, or can we prevent the spread of infection?, Indoor Air 16, 2006, עמ' 335-347 doi: 10.1111/j.1600-0668.2006.00432.x
- ^ Jan Gralton, Euan Tovey, Mary-Louise McLaws, William D. Rawlinson, The role of particle size in aerosolised pathogen transmission: A review, Journal of Infection 62, 2011, עמ' 1-13 doi: 10.1016/j.jinf.2010.11.010
- ^ R. Hare, The transmission of respiratory infections, Proceedings of the Royal Society of Medicine 57 doi: 10.1177/003591576405700329
- ^ Lydia Bourouiba, Turbulent Gas Clouds and Respiratory Pathogen Emissions: Potential Implications for Reducing Transmission of COVID-19, JAMA, 2020 doi: 10.1001/jama.2020.4756
- ^ Natural Ventilation for Infection Control in Health-care Settings, ארגון הבריאות העולמי, 2009, עמ' 79, ISBN 978-92-4-154785-7
- ^ FAQ: Methods of Disease Transmission, Mount Sinai Hospital
- ^ 1 2 [cdc.gov/infectioncontrol/basics/transmission-based-precautions.html Transmission-based Precautions], המרכזים לבקרת מחלות ומניעתן
- ^ 1 2 ארגון הבריאות העולמי, Prevention of hospital-acquired infections
- ^ B Gamage, D Moore, R Copes, A Yassi, E Bryce, Protecting health care workers from SARS and other respiratory pathogens: A review of the infection control literature, American Journal of Infection Control 33, 2005, עמ' 114-121 doi: 10.1016/j.ajic.2004.12.002
- ^ N95 Respirators and Surgical Masks (Face Masks), U.S. Food and Drug Administration, 11 במרץ 2020
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.
