דלקת העצם
 | |
| דלקת עצם השוקה | |
| תחום |
ראומטולוגיה |
|---|---|
| טיפול |
|
| קישורים ומאגרי מידע | |
| eMedicine |
967095 |
| MeSH | D010019 |
| סיווגים | |
| ICD-10 |
M86 |
| ICD-11 |
FB84 |
דלקת העצם או אוסטיאומייליטיס (בלעז: Osteomyelitis) היא זיהום המערב בעיקר את רקמת העצם. הגורם העיקרי לזיהום זה הוא חיידק מהמין Staphylococcus aureus (ובחלק נוסף מהמקרים כתוצאה מזיהום על ידי Streptococcus pyogenes וחיידקים גראם-שליליים). התסמין הקליני יכול להיות שונה בין קבוצות גיל שונות (למשל, אצל תינוקות יכולה להיות מחלת חום או שיתוק של הגפה הפגועה, אצל ילדים תיתכן צליעה, ואצל מבוגרים לעיתים מדובר במעורבות של חוליות עמוד שדרה או כאבי גב ממושכים).
מבוא
[עריכת קוד מקור | עריכה]דלקת העצם היא זיהום שמתחיל באזור הגרמי של העצם ועלול לפגוע גם בחלק הפנימי - מח העצם. הזיהום עלול להגיע דרך הדם (המטוגני) או כתוצאה מהתפשטות של זיהום סמוך. לעיתים המחלה היא אקוטית, וכוללת תסמינים של חום, ולעיתים היא מחלה כרונית אשר יכולה להימשך עד שנים. מהלך המחלה: חיידקים, לרוב מהמין Staphylococcus aureus, נכנסים לעצם וגורמים למוגלה, בצקת וגודש בכלי הדם. מאחר שהתהליך מוגבל לתוך העצם, נוצרת האטה בזרימת הדם בעצם וכתוצאה מכך נוצרים קרישי דם בכלי דם קטנים. קרישי הדם גורמים בסופו של דבר להפרעה באספקת החמצן לעצם (איסכמיה) למוות של אזורים מסוימים בעצם - sequestra. בתוך אזורים אלו החיידקים משגשגים וממשיכים את הזיהום עצמו.
אטיולוגיה
[עריכת קוד מקור | עריכה]החיידק העיקרי המקושר עם אוסטאומייליטיס הוא Staphylococcus aureus. חיידק זה מאופיין באגרסיביות ובפולשנות, ולרוב מגיע לאזור לאחר התהוות של בקטרמיה בדם (זיהום של הדם עם החיידק). חיידקים אחרים שמעורבים בזיהום שייכים לסוג Staphylococcus (Coagulase negative Staphylococci) ו-Streptococcus (אשר עלולים להתפשט במהירות דרך רקמות רכות), חיידקי מעיים שונים (דוגמת Escherichia coli ו-Klebsiella pneumoniae), וחיידקי הסוג Pseudomonas. סיבות נפוצות פחות הן זיהומים על ידי חיידקים אל-אווירניים, Mycobacterium tuberculosis וחיידקי הסוג Brucella ו-Bartonella, פטריות (בעיקר מהסוג Candida), וכן נגיפים (VZV).
פתוגנזה
[עריכת קוד מקור | עריכה]אצל ילדים ותינוקות- הזיהום מתחיל כמורסה במטפיזה (האזור שבין הדיאפיזה לאפיפיזה בעצם). הנימים המצויים באזור זה מאופיינים בזרימה איטית ואין קישור (אנסטמוזות) בין כלי הדם השונים - מצב אשר עלול להביא לנמק של האזור. אצל תינוקות בעיקר, אוסטאומייליטיס מלווה לעיתים קרובות בדלקת פרקים זיהומית, מכיוון שכלי הדם חודרים גם את לוחית הגדילה של העצם. אצל מבוגרים לעיתים מדובר במעורבות של חוליות עמוד השדרה. העורק המספק את חוליות עמוד השדרה נכנס דרך המרווח שבין החוליות, ומזין את החלק העליון של החוליה שמתחתיו והחלק התחתון של החוליה שמעליו.
קליניקה
[עריכת קוד מקור | עריכה]אצל ילדים ותינוקות הביטוי הקליני של דלקת עצם בגפיים יכול להיות צליעה, כאב חריף עם חום, צמרמורות, חוסר שקט, אודם ונפיחות עם חוסר יכולת של הנעת הגפה הפגועה, אולם יכולים להיות תסמינים קליניים מתונים יותר, כגון הרגשה כללית לא טובה, ירידה בתיאבון, חום נמוך. אצל מבוגרים הביטוי הקליני הוא לרוב איטי ומאופיין בתלונות לא ספציפיות וכאבים לא ממוקמים לאורך מספר חודשים. לעיתים תיתכן תלונה על כאבי גב (לא תמיד מלווים בחום ובאודם) ולצורך אבחון המחלה יש לקחת בדיקות דם. אצל חולי סוכרת, בכיב סוכרתי מזוהם הנוצר ברגל סוכרתית, ייתכן מצב שהעצם עצמה תיפגע כתוצאה מהזיהום שחדר את הכיב (contiguous osteomyelitis); במקרים כאלו יש לקחת ביופסיה מהעצם כדי לדעת באיזה חיידק מדובר לצורך מתן הטיפול הנכון.
פרוגנוזה
[עריכת קוד מקור | עריכה]אצל ילדים הריפוי של דלקת העצם טוב יחסית מאשר אצל מבוגרים. קיימת ספיגה של האזורים הנקרוטיים (בעלי הנמק), תגובה טובה של האזור העוטף את רקמת העצם (פריאוסט) ויצירת עצם חדשה אשר מחליפה את רקמת העצם המתה. במידה וניתנת אנטיביוטיקה בשלב מוקדם ניתן להגיע לריפוי מלא והזיהום לא מתפתח לזיהום כרוני. סוכרת אצל מבוגרים נחשבת כגורם סיכון משמעותי ביותר.
אבחנה ובדיקות מעבדה
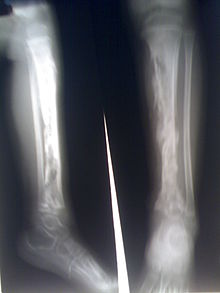
[עריכת קוד מקור | עריכה]הבדיקה הטובה ביותר היא מיפוי עצמות עם טכנציום, אשר נקלט על ידי אוסטיאובלסטים - במקרה של קליטה מוגברת ניתן לאבחן כי קיים תהליך דלקתי נרחב. עם זאת הבדיקה פחות טובה לחוליות עמוד השדרה מאחר שבחוליות עמוד השדרה קיימת עצם ספוגית אשר באופן רגיל גורמת לקליטה גבוהה יחסית. ניתן לאבחן באמצעות צילום רנטגן, אולם רק לאחר 10-14 ימים צילום הרנטגן יצביע על הפגיעה עצמה (אזורים של הרס בעצם הנראים כאזורים כהים יותר). ניתן להשתמש גם בצילום CT בעל רגישות גבוהה יותר מצילום רנטגן, או ב-MRI אשר מדגים היטב את הזיהום עצמו.
בבדיקות המעבדה ניתן למצוא שקיעת דם מוחשת ולויקוציטוזיס.
טיפול
[עריכת קוד מקור | עריכה]הטיפול הוא על ידי מתן אנטיביוטיקה במינון גבוה, עקב הקושי של האנטיביוטיקה לחדור לעצם הפגועה. על כן, בתחילת הטיפול נהוג לתת אנטיביוטיקה דרך הווריד ולאחר מכן דרך הפה. ניתן לעשות ניתוח הטריה להסרת הרקמה המתה, וניקוז מתאים של החומר המוגלתי. לעיתים ממלאים את החלל שנוצר ברקמה לאחר הוצאת העצם המתה ברקמה עם אספקת דם טובה, למשל השתלת עצם ממקום אחר או לקיחת חלק משריר המכסה על העצם החשופה ומביא לחידוש אספקת הדם.
הטיפול האנטיביוטי המקובל לזנים של Staphylococcus aureus שאינו עמיד וכן למיני ה-Streptococcus השונים מתבצע בתרופות ממשפחת הפניצילין או הצפלוספורין. במקרה ומדובר ב-MRSA הטיפול המקובל יהיה מתן ואנקומיצין (אם כי קיימת עליה בעמידות אליו לאחרונה) או לינזוליד. כאשר מדובר בזיהום על רקע של חיידקי Pseudomonas הטיפול הוא ציפרופלוקסצין (קינולונים) במרבית המקרים.
הטיפול באנטיביוטיקה תוך ורידית ולאחר מכן דרך הפה ממושך ולרוב נע בין 4-6 שבועות. טיפול מקוצר יותר יכול להינתן לילדים, או במידה ובוצעה הטריה כירורגית של העצם המזוהמת.
ראו גם
[עריכת קוד מקור | עריכה]קישורים חיצוניים
[עריכת קוד מקור | עריכה]- topic/hematogenous-osteomyelitis דלקת העצם, באתר אנציקלופדיה בריטניקה (באנגלית)
- זיהום בעצם, באתר אינפומד
- זיהומי עצם – Osteomyelitis – בילדים, באתר המרכז הרפואי ע"ש אדית וולפסון, אגף הילדים, 2022
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.
