קרטוקונוס
יש לערוך ערך זה. הסיבה היא: ניסוחים מסורבלים ומעורפלים, שגיאות לשוניות.
| ||
| יש לערוך ערך זה. הסיבה היא: ניסוחים מסורבלים ומעורפלים, שגיאות לשוניות. | |
 | |
| עין הלוקה בקרטוקונוס | |
| תחום |
רפואת עיניים |
|---|---|
| קישורים ומאגרי מידע | |
| eMedicine |
1194693 |
| MeSH | D007640 |
| סיווגים | |
| ICD-11 |
9A78.50 |
קרטוקונוס (בלועזית: Keratoconus, בעברית מכונה גם ניוון קרנית או קרנית חרוטית[1]) היא מחלה הגורמת לעיוות בצורת קרנית העין, כך שהקמירות שלה אינה אחידה ואינה יוצרת צורת כיפה, אלא מעוותת ויוצרת צורת חרוט. משמעות עיוות זה של הקרנית היא אסטיגמציה – עיוות של התמונה המתקבלת על ידי העין.
המילה "קרטוקונוס" מורכבת מהמלים הלטיניות "קרטו" (קרנית) ו-"קונוס" (חרוט). לרוב מטופלת מחלה זו על ידי שימוש במשקפיים, עדשות מגע או התערבות כירורגית. מחלה זו אינה מובילה לעיוורון בדרך כלל אך זה משתנה בין החולים, היא פוגמת ביכולת הנהיגה, הקריאה וראיית הלילה. המחלה אינה מובנת עד תומה וחלק מן הטיפולים המוצעים לה עודם בתהליכי בדיקה ופיתוח.
היסטוריה[עריכת קוד מקור | עריכה]

המחלה מוזכרת לראשונה בעבודתו של הדוקטור בורכרד מאוכארט (אנ') משנת 1748 תחת השם staphyloma diaphanum, אם כי רק בשנת 1854 פרסם הפיזיקאי ג'ון נוטינגהאם תיאור מפורט של המחלה ואבחונה מבעיות קרנית אחרות תוך אזכור מקרים של "קרנית חרוטית" ותיאור הסימפטומים הבסיסיים. בשנת 1859 נעשה השימוש הראשון באופטלמוסקופ לאבחון המחלה על ידי הבריטי ויליאם בוומאן, זה אף תיאר כיצד יש לעשות שימוש נכון במכשיר כדי לראות את הצורה החרוטית בצורה מיטבית. כמו כן, תיאר כיצד הצליח לשפר מעט את ראייתה של אשה בת 18 על ידי טיפול במיקומם של הקשתית והאישון שבתוך העין.
המחלה קיבלה את שמה הנוכחי בשנת 1869 כאשר יוהאן הורנר, הנחשב לחלוץ בתחום, פרסם את מאמרו "על טיפול בקרטוקונוס". הטיפול המקובל באותה תקופה כלל ניסיון לשנות את צורתה של העין על ידי שימוש בכסף חנקתי וטיפולים המיועדים להצר את האישון. בשנת 1888 החל השימוש בעדשות מגע לטיפול בקרטוקונוס על ידי הפיזיקאי הצרפתי אז'ן קאלט. במאה העשרים חלו התקדמויות נוספות בהבנת המחלה, אך הידע עליה והבנתה אינם שלמים.
סימפטומים[עריכת קוד מקור | עריכה]
חולי קרטוקונוס מתלוננים לרוב על מספר סימפטומים:
- קושי בראיית עצמים רחוקים וקטנים עקב ירידה בחדות הראייה.
- קיומן של "תמונות צללים" בשדה הראייה, במיוחד כאשר ניגודיות התמונה היא גבוהה מאוד (למשל, במבט על מקור אור בלילה או על נקודה בהירה על רקע כהה).
- הופעתן של "הילות אור" סביב מקורות אור או עצמים בוהקים.
- לעיתים ישנן תלונות על ירידה בחדות התלת-ממדית של הראייה, בעיקר כאשר בעין אחת המחלה מפותחת יותר מאשר ברעותה.

אבחון המחלה[עריכת קוד מקור | עריכה]
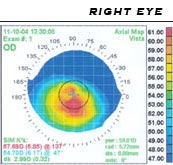
בבדיקת ראייה פשוטה הנעשית לאנשים המתלוננים על קשיי ראייה, ניתן לאבחן את המחלה בטעות כקוצר ראייה ולכן האבחון המדויק של המחלה נעשה בדרך כלל בבדיקה מעמיקה יותר כגון מיפוי קרנית. ישנם שלושה קריטריונים עיקריים לקביעת חומרת המחלה: עובי הקרנית, עצמת העדשה המקסימלית של הקרנית ועקמומיות החרוט, כאשר הסיווגים המקובלים הם:[2][3]
- עובי הקרנית: מעל ל- 506 μm: בסיסי, 446 μm ודק מזה: מתקדם.
- עצמת עדשה מקסימלית: מתחת ל-45 דיופטר: בסיסי, עד ל-52 דיופטר: מתקדם, מעל ל-52 דיופטר: חמור.
- עקמומיות החרוט: קרטקונוס התחלתי מתאפיין במעין "אי" (לרוב באחד מהרביעים של העין), ואילו במצב חמור יותר ישנה התפתחות של העקמומיות החרוטית לעבר כל משטח העין. נהוג לקבוע את רמת העקמומיות על ידי שימוש במדד SF - Shape Factor; ככל שזה קיצוני יותר, כך מצב המחלה חמור יותר. החלוקה המקובלת היא:
- בין 0.13 לבין 0.35: מצב תקין, בין 0.02 לבין 0.12 או בין 0.36 לבין 0.46: מצב מתקדם, בין 0.47 לבין 1.0: מצב אבנורמלי.
מחלת הקרטוקונוס יכולה להיות כמעט בלתי מורגשת בשלביה הראשוניים מחד גיסא, אך יכולה להגיע עד למצבים בהם כושר הראייה המעשי נמוך מאוד (בעיקר כאשר הקרנית מצטלקת), כשאז נדרשת התערבות רפואית עד כדי השתלת קרנית. מאידך גיסא, היות שלעיתים החולה אינו מבחין בבעיה עד לשלב מתקדם יחסית בהתפתחותה, מומלץ לאנשים בעלי סיכון גנטי גבוה (בעלי קרובי משפחה חולים) לעבור בדיקות תקופתיות.
היווצרות המחלה[עריכת קוד מקור | עריכה]
לרוב מתחילה המחלה להתפתח בחלקו השני של העשור השני לחיי האדם ויכולה להמשיך להתפתח עד לראשית העשור הרביעי לחייו. מחלה זו מתפתחת כאשר הקרנית מידקקת, וכתוצאה מכך מקבלת צורה חרוטית במקום צורתה התקנית דמויות הכיפה, דבר הגורם לכך שקרני האור אינן מגיעות בצורה "מדויקת" לרשתית עקב שבירה לקויה של גלי האור.
מחלה זו מתפתחת לרוב בשתי העיניים, אך לא תמיד בקצב זהה.
הגורם להתפתחותה של המחלה אינו ידוע לחלוטין, אם כי ישנן מספר הערכות בדבר גורמים תורשתיים הנמצאים ביסוד התפתחותה; כמו כן, ישנן מספר הערכות לגבי הקשר הסטטיסטי בין קיומם של קרובי משפחה הלוקים במחלה לבין הלקות בה. כמו כן, ישנן הערכות הנוגעות לגבי גורמים נוספים, כגון חברתיים, גזעיים ואחרים.[4] השערה שהועלתה באוניברסיטת וושינגטון מייחסת את המחלה למותם של תאי קרנית הנגרם כתוצאה ממיני-טראומות העוברות עליה.[2] השערה נוספת מייחסת את הקרטוקונוס לפעילות אנזימטית בלתי מאוזנת היוצרת תוצרי לוואי חומציים הגורמים להדקקות הקרנית.
על פי חלק מהדיווחים, נאמדת תפוצת המחלה בכחולה אחד לכל 2000 בריאים[2][5] ובאחרים על אחד לכל 500[6] אם כי מקובל לרוב לאמוד את תפוצת המחלה בארץ בכחולה לכל 1000 אנשים בריאים.
טיפול במחלה[עריכת קוד מקור | עריכה]
משקפיים ועדשות מגע[עריכת קוד מקור | עריכה]


בראשיתה של המחלה, ניתן לעשות שימוש במשקפיים לשיפור הראייה אם האסטיגמציה הנה קלה, אך משהאסטיגמציה מחמירה, לרוב לא ניתן לשפר את חדות הראייה בצורה הטובה ביותר בעזרת משקפיים בלבד, ויש צורך לעבור לשימוש בעדשות מגע מיוחדות. קיימים סוגים שונים של עדשות מגע לקרטוקונוס: עדשות רכות טוריות למקרים קלים, עדשות היברידיות (עדשות בעלות מרכז קשיח ו-״חצאית״ היקפית רכה), עדשות קשות נושמות וכן שילוב בין הרכבת עדשה רכה ומעליה עדשה קשה (״Piggyback״), עדשות Rose-K, ועדשות סקלרליות (אשר ״יושבות״ על הסקלרה - לובן העין - ואינן נוגעות או מתחככות עם הקרניות כלל). העדשות כולאות דמעות במרווח שבינן לבין הקרנית, ובכך יוצרות מעבר של האור בצורה "חלקה" יותר מזו שבה היה נתקל לו היה עובר דרך הקרנית החרוטית. פעמים רבות, הצורה החרוטית המיוחדת של העדשות יוצרת אתגר מסוים ביצירתן ונדרשים מספר שלבי ניסוי וטעיה עד למציאת העדשה המתאימה. לרוב, העדשות הקרטקוניות הן עדשות "קשות", אם כי ישנן גם עדשות קרטקוניות "רכות", אך הן אינן מתאימות לכל המטופלים.[7][2] נכון להיום, ההשערה על פיה שימוש בעדשות מגע מעכב את החמרת המחלה בכך שהעדשות יוצרות לחץ על הקרנית, לא הוכחה כנכונה.[2]
טיפולים כירורגיים[עריכת קוד מקור | עריכה]
השתלת קרנית[עריכת קוד מקור | עריכה]
כ־20-25% מן החולים[8][9] נאלצים לעבור בסופו של דבר ניתוח של השתלת קרנית, זאת כתוצאה מהידקקות של הקרנית עד כדי מצב של איבוד כושר ראייה מעשי או היווצרותן של צלקות על הקרנית. היות שלקרנית אין אספקת דם ישירה, אין צורך בהתאמת סוג דם בין התורם למושתל ולרוב רק נדרש כי הקרנית המושתלת תהיה בריאה ומתאימה למבנה העין הנדרש. ההחלמה מן הניתוח אורכת בין ארבעה לשישה שבועות אך עוברת כשנה עד שהשתל מתפקד ביעילות מקסימלית. לפי הערכות סטטיסטיות, כ-16% ממושתלי הקרנית בארצות הברית בשנת 2004 סבלו מבעית קרטוקונוס או תסמונות קרובות.[2]
השתלת קרנית שכבתית קדמית (Deep Anterior Lamellar Keratoplasty (DALK[עריכת קוד מקור | עריכה]
בניתוח זה אין השתלה מלאה של הקרנית, זאת אומרת, לא מחליפים את כל שכבות הקרנית (אנדותל, ממברנת דצמט, סטרומה, שכבת באומן והאפיתל) אלא רק את שלוש השכבות העליונות של הקרנית: אפיתליום, שכבת באומן והסטרומה. ניתוח זה נחשב ליעיל יותר מאשר השתלת קרנית מלאה, מאחר שקטן הסיכוי לדחיית השתל ולזיהומים נלווים. הניתוח מתבצע בחולים עם קרטוקונוס או מחלות קרנית אחרות המצריכות ניתוח להחלפת קרנית ובתנאי ששכבת האנדותליום בעין המנותחת שמרה על מבנה ותפקוד תקינים.[10]
שתלי טבעת[עריכת קוד מקור | עריכה]
בטיפול זה מוחדרים שתלים דמויי טבעת אל תוך קרניתו של החולה בעומק השווה בקירוב לשני שלישים מעביה. שתלים אלה משנים את פני הקרנית והחרוט שבה וגורמים ליצובה בצורה "כדורית" יותר. בהתאם לחומרת הבעיה, לעיתים יידרש צורך במשקפיים או עדשות מגע אף לאחר הטיפול. בימינו נעשה השימוש בעיקר בטבעות מסוג Intacs, אם כי טבעות מסוג Ferrara ממתינות אף הן לאישור ה-FDA האמריקני לשימוש עבור טיפול בקרטוקונוס (כיום משמשות לטיפול בקוצר ראייה). לעיתים, טיפול זה משפר את איכות הראייה של המושתל.[11]
טיפול בלייזר[עריכת קוד מקור | עריכה]
 ערך מורחב – ניתוח תשבורת
ערך מורחב – ניתוח תשבורת
טיפול זה איננו מקובל לרוב אצלי חולי קרטוקונוס שכן הסיכון בו עבורם גבוה. קיים פרוטוקול ניתוחי המשלב טיפול בקרוס לינקינג עם ליטוש בלייזר - ״פרוטוקול אתונה״, אך נכון להיום פרוטוקול זה עדיין שנוי במחלוקת ורופאים רבים מסתייגים ממנו וחולקים עליו.
טיפול קרוס-לינקינג (קשרי צילוב) לעצירת המחלה[עריכת קוד מקור | עריכה]
קרוס לינקינג היא שיטת טיפול אשר מטרתה לעצור את התקדמות מחלת הקרטוקונוס.
הטיפול בקשרי צילוב של הקרנית נהפך כיום לטיפול מקובל בקרטוקונוס המתגלה בשלבים הראשונים, והוא נחשב כיום לטיפול היעיל ביותר והיחיד שמסוגל לעצור החמרה של קרטוקונוס ולייצב את הקרנית. ההחמרה בקרטוקונוס תביא לירידה בראייה, וככל שהקרנית מתקמרת – כך קשה יותר להתאים עדשות מגע, ולבסוף יש צורך בהשתלת קרנית. מסיבות אלו חשוב האבחון המוקדם של קרטוקונוס, וההפניה המוקדמת לטיפול בקשרי צילוב של הקרנית.[דרוש מקור]
הטיפול מבוצע בהרדמה מקומית ומורכב משלושה שלבים: בשלב הראשון מתבצעת הסרת שכבת תאי האפיתל מהקרנית. בשלב השני מתבצעת הזלפת טיפות ריבופלאבין (ויטמין B2) על פני הקרנית, ובשלב השלישי מתבצעת חשיפת הקרנית לקרינה אולטרה סגולה (UVA). שרשרת פעולות זו גורמת ליצירת קשרים פנימיים (קשרי צילוב) בין מולקולות הקולגן המרכיבות את הקרנית. קשרים אלו תורמים להקשחת הקרנית, למניעת ההתקמרות הגוברת שלה ולעצירת הקרטוקונוס.[12]
בעולם ובארץ הצטבר ניסיון רב בטיפול הזה. הטיפול מתאים במיוחד אם הוא ניתן זמן קצר לאחר גילוי הקרטוקונוס או כשיש עדות להתקדמותו. הטיפול לא מחזיר את הקרנית למצבה התקין, אך הוא מייצב את הקרנית ומונע את החמרת הקרטוקונוס והידרדרות הראייה.[13]
נעשה שימוש בטיפול זה מאז 1999. התוצאות ועדויות הבטיחות של קרוס לינקינג הודגמו כחיוביות מאוד במספר רב של מאמרים שפורסמו בכל העולם. בספטמבר 2006, טיפול הקרוס לינקינג אושר על ידי כל 25 המדינות החברות בגוש האירו. קרוס לינקינג מבוצע כיום על פציינטים כבר מגיל 10 על מנת למנוע את הידרדרות הקרטוקונוס.[דרוש מקור]
ב-18 באפריל 2016, אושר טיפול הקרוסלינקינג (באמצעות מכשירי Avedro) על ידי ה־FDA.[14]
פיתוחים עתידיים וניסיוניים[עריכת קוד מקור | עריכה]
בשנת 2016 דווח על קבוצת חוקרים מאוניברסיטת אוקלנד אשר פיתחו טיפות עיינים חדשניות לטיפול בקרטוקונוס.[15] אלו אמורות לעבות את הקרנית (בדומה למטרת הקרוסלינקינג) בשיטה חדשנית ולהביא בעצם לעצירת התקדמות המחלה. החוקרים דיווחו על הצלחה בניסוי על קרנית אנושית בתנאי מעבדה, וכעת נבדקות ההשפעות על כבשים.
טיפול זה נמצא בפיתוח, אך ייתכן ובעתיד יהווה כלי יעיל לטיפול במחלת הקרטוקונוס.
ראו גם[עריכת קוד מקור | עריכה]
קישורים חיצוניים[עריכת קוד מקור | עריכה]
- הערך "קרנית חרוטית - Keratoconus", באתר ויקירפואה
- אתר עמותת הקרטוקונוס
- מור אלזון, קרטוקונוס: בעיית הראייה של גיל ההתבגרות, באתר ynet, 17 ביוני 2013
- גילי בושרי, המחלה שפוגעת בחדות הראייה ועלולה להוביל לעיוורון, באתר ynet, 12 בדצמבר 2013
- Pacific University College of Optometry, Etiology, Diagnosis, and Management of Keratoconus: New Thoughts and New Understandings, 2006 (באנגלית), מאמר מקיף על החקר והטיפול בקרטוקונוס
- The Global Keratoconus Foundation
- אתר "הקרן הלאומית לקרטוקונוס" (באנגלית)
- "קרטקונוס- עדכון קליני"- מאמר הסוקר את המחלה (באנגלית)
- הסבר מפורט על ניתוח DALK
הערות שוליים[עריכת קוד מקור | עריכה]
- ^ קַרְנִית חֲרוּטִית במילון מונחים שונים ברפואה ב (תשע"ד), באתר האקדמיה ללשון העברית
- ^ 1 2 3 4 5 6 Pacific University College of Optometry, Etiology, Diagnosis, and Management of Keratoconus: New Thoughts and New Understandings, 2006 (באנגלית)
- ^ Deepak Gupta, Keratoconus A clinical update, optometry.co.uk, 15 ביולי 2005 (באנגלית)
- ^ WHAT IS KERATOCONUS?, nkcf.org, 2007 (באנגלית)
- ^ Facts About The Cornea and Corneal Disease, www.nei.nih.gov, אוקטובר 2004 (באנגלית)
- ^ Keratoconus, emedicine.com, 8 בינואר 2007 (באנגלית)
- ^ M P Rubinstein, S Sud, The use of hybrid lenses in management of the irregular cornea, Contact Lens & Anterior Eye, 3 22, 1999, עמ' 87-90 doi: 10.1016/s1367-0484(99)80044-7
- ^ M. A. Javadi, B. F. Motlagh, M. R. Jafarinasab, Z. Rabbanikhah, A. Anissian, H. Souri, S. Yazdani, Outcomes of penetrating keratoplasty in keratoconus, Cornea, 8 24, 2004, עמ' 941-946 doi: 10.1097/01.ico.0000159730.45177.cd
- ^ Cornea Transplant, nkcf.org, 2004 (באנגלית)
- ^ V. John, K. M. Goins, N. A. Afshari, Deep Anterior Lamellar Keratoplasty, EyeNet Magazine, ספטמבר 2007
- ^ D. Miranda, M. Sartori, C. Francesconi, N. Allemann, P. Ferrara, M. Campos, Ferrara intrastromal corneal ring segments for severe keratoconus, Journal of Refractive Surgery, 6 19, נובמבר-דצמבר 2003, עמ' 645-653
- ^ צילוב קולגן בקרנית לטיפול בקרטוקונוס וקרטקטזיה, באתר קופת חולים מאוחדת
- ^ קרטוקונוס, באתר שירותי בריאות כללית
- ^ Avedro Receives FDA Approval for Photrexa® Viscous, Photrexa® and the KXL® System for Corneal Cross-Linking, avedro.com
- ^ Olivia Wannan, Laurence Derbyshire, Optometry Today | Out of the eyes of babes, www.aop.org.uk
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.
