דום נשימה בשינה
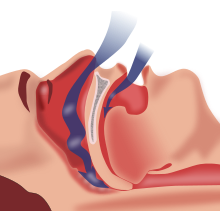 | |
| צניחת בסיס הלשון וההחך הרך, כסיבה שכיחה לדום נשימה חסימתי | |
| תחום |
רפואת ריאות |
|---|---|
| טיפול |
CPAP |
| קישורים ומאגרי מידע | |
| eMedicine |
1004104 |
| MeSH | D012891 |
| סיווגים | |
| ICD-10 |
G47.3 |
| ICD-11 |
7A42 |
תסמונת דום נשימה בשינה (באנגלית: Sleep Apnea) היא הפרעת שינה המתבטאת בהפסקת נשימה (אפניאה) או ירידה בקצת בנשימה היפופניאה (אנ') בזמן השינה, וכאשר היא חוזרת על עצמה פעמים רבות במהלך השינה, היא גורמת לירידה משמעותית באיכות השינה. ככל הידוע, מתסמונת זו סובלים כשישה אחוזים מהאוכלוסייה[1].
סוגים של דום נשימה
[עריכת קוד מקור | עריכה]דום נשימה הנגרם מחסימה בדרכי האוויר נקרא דום נשימה חסימתי. סוג אחר של דום נשימה, פחות שכיח, הוא דום נשימה מרכזי.
דום נשימה חסימתי
[עריכת קוד מקור | עריכה]דום נשימה חסימתי בשינה (Obstructive sleep apnea) נגרם מכך שבשעת השינה צונחים בסיס הלשון והחך הרך, וחוסמים את דרך מעבר האוויר. חסימת מעבר האוויר מביאה להפסקת הנשימה ולירידה ברמת החמצן בדם, מה שגורר יקיצה קצרה, בשביל חידוש הנשימה ופתיחת מעברי האוויר, פעולה שעל-פי רוב מלווה בנחירה. הפסקת הנשימה נמשכת בין 10 ל-30 שניות בדרך-כלל, אך יכולה להגיע עד לשתי דקות. כאשר היקיצות תכופות, הן פוגעות ברצף השינה ובאיכותה מה שגורם לעייפות במשך היום. עד חמישה אירועי דום נשימה בשעה נחשב למצב נורמלי. אנשים בעלי מצב דום נשימה חמור יכולים גם להגיע ל-60 מצבי דום נשימה בשעה.
דום נשימה מרכזי
[עריכת קוד מקור | עריכה]דום נשימה מרכזי (CSA) נגרם מכך שמרכז הנשימה במוח לא שולח גירוי חשמלי לשרירי הנשימה. דום נשימה מרכזי יכול להיגרם מפגיעה במוח. אצל ילדים קטנים ותינוקות הוא יכול להיגרם מחוסר ההתפתחות של אזור זה במוח. סוג זה של דום נשימה הוא נדיר יחסית. קללת אונדין מהווה דוגמה לסוג דום נשימה זה.
דום נשימה משולב
[עריכת קוד מקור | עריכה]דום נשימה משולב, כשמו, נובע משילוב של דום נשימה חסימתי ומרכזי.
סימפטומים
[עריכת קוד מקור | עריכה]לתסמונת דום נשימה יש השפעות רבות על הגוף ובהם - נחירות, יובש בפה, יקיצות תכופות בלילה, עייפות וישנוניות בבוקר ובמהלך היום. אך לא תמיד מופיעים כל הסימפטומים. יש להסתייע בעדות של בן הזוג כדי להגיע לאבחנה, היות שבמקרים רבים החולה אינו מודע להפסקות הנשימה שלו. רק מקצת הנוחרים סובלים מ-OSA. להשמנה יש קשר הדוק עם דום נשימה, נמצא כי אחד מכל שלושה אנשים שסובלים מהשמנת יתר סובל גם מדום נשימה בשינה. לגברים יש סיכוי גדול יותר לסבול מדום נשימה בשינה מאשר לנשים. דום נשימה בשינה מגביר את הסיכוי לחלות ביתר לחץ דם, מחלות לב, סוכרת ולעיתים אף להפרעות בריכוז ולדיכאון וכן מגביר בצורה ניכרת את הסיכוי למעורבות בתאונות דרכים.
אבחנה
[עריכת קוד מקור | עריכה]ראשית יש צורך בבדיקה מקיפה על ידי רופא מומחה באף אוזן גרון כדי לשלול סיבה מכנית לבעיה. האבחנה וחומרת המחלה נקבעת רק לפי תוצאות בדיקה במעבדת שינה בו רושמים את תנועות שרירי הנשימה, קצב הלב, EEG, תנועות גלגלי העיניים וריווי החמצן בדם כשהנבדק ישן במעבדה. לאחרונה פותח מכשיר לבדיקה ביתית אבל הוא עדיין אינו נמצא בשימוש רחב.
התמודדות עם דום נשימה חסימתי
[עריכת קוד מקור | עריכה]

לאנשים הסובלים מעודף משקל, ירידה במשקל הגוף יכולה להביא לשיפור משמעותי בהפסקות הנשימה עד כדי היעלמותן. בבדיקות CT הסתבר כי לאנשים אלו יש הסננה של שומן הגורם להיצרות מעבר האוויר מאחורי הלשון. ירידה במשקל גורמת להיעלמות הרקמה הזאת. קשה לטפל בתסמונת OSA ללא ירידה במשקל.
לרוב, אמצעי הבחירה להתמודדות עם דום נשימה בשינה הוא בעזרת מכשיר CPAP. מכשיר זה מונע את צניחת הרקמות על ידי הזרמת אוויר. המכשיר בנוי ממדחס המזרים אוויר בלחץ בעזרת מסכה לאף. מכשיר ה-CPAP איננו מרפא את הבעיה אלא רק מונע ממנה להפריע לתפקוד האדם. ההסתגלות ל-CPAP לעיתים לא נוחה כיוון שהוא מזרים אוויר קר על הפנים ומשפיע על תנוחת השינה.
בשנים האחרונות מתרחב השימוש בהתקן לקידום הלסת - מכשיר פלסטי שמורכב על השיניים בזמן השינה. ההתקן דוחף את הלסת התחתונה הרחק מבסיס הלסת, ויחד איתה נדחף קדימה גם בסיס הלשון, ובכך גדל המרווח של הלוע ומתפנה מקום למעבר אוויר דרכו. זהו פתרון טוב ונוח לחולים שאינם יכולים להסתגל למכשיר CPAP.
על פי מרבית המחקרים מכשיר ה-CPAP יעיל יותר מאשר ההתקן הדנטלי. בכל זאת, במקרים רבים, מטופלים עם מכשיר CPAP אינם משתמשים בו במהלך כל הלילה או אינם משתמשים בו כלל. במחקר השוואתי[2] נמצא, כי מקרב 126 מטופלים ב-CPAP, 71% העדיפו את השימוש בהתקן הדנטלי, 19% העדיפו את ה-CPAP ו-10% לא יכלו להצביע על מכשיר מועדף.
טיפול תומך חדשני במקרים קשים שלא יכולים להיות מטופלים ב-CPAP, הוא גרוי העצב התת-לשוני - Hypoglossal Nerve Stimulatin. מחדירים מכשיר ממוחשב המחובר לאלקטרודה. האלקטרודה מחוברת לעצב התת-לשוני. המכשיר שולוח גרוי חשמלי בהתאם לחיישנים של תנועות שרירי הנשימה. גרוי העצב התת-לשוני גורם להתכווצות שרירי הלשון ופותח את מעבר האוויר.
טיפול ניתוחי בדום נשימה חסימתי
[עריכת קוד מקור | עריכה]מכשירי ה-CPAP או ההתקנים הדנטליים הם טיפול התמיכה הנבחר, אולם הם יוצרים תלות של המשתמש וכאמור, אינם פותרים את הבעיה הפיזיולוגית.
הטיפול שהיה פופולרי לחולים בדום נשימה חסימתי בדרגת חומרה קלה עד בינונית בעבר היה ניתוח UPPP (Uvulopalatophryngoplasty) ששימש במקור לטיפול בנחירות. בניתוח זה היו כורתים את החך הרך, הענבל והחגורה הלימפטית על שם ולדייר מה שיצר קשת המאפשרת זרימת אוויר טובה יותר. בשל שיעור ההצלחה הנמוך יחסית של ניתוח זה ותופעות לוואי מרובות הוא מבוצע פחות בשנים האחרונות.
כיום, טיפול הבחירה הניתוחי לדום נשימה חסימתי חמור בחולים צעירים שאינם מסתגלים למכשיר CPAP הוא ניתוח לקידום הלסתות והסנטר (Maxillo-Mandibular Advancement MMA). בניתוח זה מגדילים את מבנה דרכי האוויר העליונות באמצעות הפרדה מבוקרת וקיבוע מחדש של עצמות הלסת העליונה, הלסת התחתונה והסנטר וכל השרירים המחוברים אליהן (ובכלל זה גם שרירי הלוע, בסיס הלשון והחיך הרך). הניתוח מבוצע בהרדמה כללית ואורך כשלוש שעות. שיעור ההצלחה, המתבטא בהפחתת מספר אירועי דום הנשימה בשינה לערכים נורמליים, מגיע ל-90%. ניתוח זה שייך לתחום האורתו-כירורגיה[3] ומבוצע על ידי מנתח פנים ולסתות (Maxillo-facial surgeon).
טיפול בדום נשימה מרכזי
[עריכת קוד מקור | עריכה]בשנת 2017 אישר מנהל המזון והתרופות האמריקאי (FDA) ביצוע השתלת קוצב חשמלי למניעת דום נשימתי בשינה. הקוצב מושתל בחזה ומגרה את עצב הסרעפת (phrenic nerve) האחראי על פעילות הסרעפת. השתל יכול לזהות הפסקת נשימה ושולח גירוי לסרעפת להתכווץ ולהרפות ולגרום לריקון וניפוח הריאות. דווח כי פחתו שיעורי דום הנשימה במחצית מהחולים שהושתל בם הקוצב.[4][5]
קשר בין דום נשימה בשינה וסוכרת סוג 2
[עריכת קוד מקור | עריכה]על פי מטא אנליזה שפורסמה בשנת 2017 ופורסם במגזין Chest[6], קיים קשר בין דום נשימה חסימתי בשינה לבין סוכרת מסוג 2. קשר זה יכול להיות דו כיווני, כלומר שהשפעת דום הנשימה יגרום לחוסר רגישות לסוכר, לחלופין אפשרי כי דווקא סוכרת מסוג 2 תגרום להפרעה בנשימה בעת השינה. המחקר בדק את ההשפעה המצויה של מסיכת חמצן (CPAP) על מרקרים של מטבוליזם של גלוקוז, ומצא ממצאים סותרים. לטענת כותבי המאמר ייתכן כי הדבר נובע מחוסר משמעת של הנבדקים שהתבטאה בחוסר עקביות של הנחת מסכת החמצן במחקרים שנבדקו.
קישורים חיצוניים
[עריכת קוד מקור | עריכה]- תסמונת דום נשימה בשינה, באתר מעבדת השינה של הטכניון
- איתי גל, דום נשימה בשינה: צעירים עד 30 בסיכון הגבוה ביותר, באתר ynet, 1 במרץ 2005
 דרור מ. אלון, איזה מבנה פנים תורם להפסקות נשימה בשינה?, באתר הארץ, 10 במאי 2015
דרור מ. אלון, איזה מבנה פנים תורם להפסקות נשימה בשינה?, באתר הארץ, 10 במאי 2015- Apnex Hypoglossal Nerve Stimulation for OSA, Medgadget.com, 16 March 2009
- דום נשימה בשינה, באתר אנציקלופדיה בריטניקה (באנגלית)
 תסמונות דום נשימה, דף שער בספרייה הלאומית
תסמונות דום נשימה, דף שער בספרייה הלאומית
הערות שוליים
[עריכת קוד מקור | עריכה]- ^ ה-Wisconsin Sleep Cohort Study קבע ב-1993 כי בערך 1 מכל 15 אמריקנים סובל מדום נשימה בשינה
- ^ McGown AD, Makker HK, Battagel JM, et al. Long-term use of mandibular advancement splints for snoring and obstructive sleep apnoea: a questionnaire survey. Eur Respir J. Mar 2001;17(3):462-466.
- ^ Stanley Yung-Chuan Liu, MD, DDS,* Leh-Kiong Huon, MD,y Nelson B. Powell, MD, DDS,z Robert Riley, MD, DDS,x Hyunje Grace Cho, BA,k Carlos Torre, MD, and Robson Capasso, MD, Lateral Pharyngeal Wall Tension After Maxillomandibular Advancement for Obstructive Sleep Apnea Is a Marker for Surgical Success: Observations From Drug-Induced Sleep Endoscopy, J Oral Maxillofac Surg-:1-8, 2015
- ^ remedē System, remedē® System (באנגלית אמריקאית)
- ^ איתי גל, אושר: קוצב חשמלי שמפסיק דום נשימה בשינה, באתר ynet, 24 באוקטובר 2017
- ^ Reutrakul, S., & Mokhlesi, B. (2017). Obstructive sleep apnea and diabetes: a state of the art review. Chest, 152(5), 1070-1086.
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.
