סרטן המעי הגס
 | |
| דיאגרמה של המעי הגס | |
| תחום |
אונקולוגיה |
|---|---|
| מיקום אנטומי |
כרכשת |
| גורמי סיכון |
עישון, צריכת אלכוהול, השמנת יתר, גיל |
| טיפול |
irinotecan |
| קישורים ומאגרי מידע | |
| eMedicine | article/277496 |
| DiseasesDB | 2975 |
| MedlinePlus | 000262 |
| OMIM | 114500 |
| סיווגים | |
| ICD-10 | 153.0-154.1 |
| ICD-11 |
2B91 |
סרטן המעי הגס (באנגלית: Colorectal Cancer) היא מחלה הכוללת גידולים סרטניים במעי הגס, בחלחולת (סרטן הרקטום) ובתוספתן. זהו סוג הסרטן השלישי בשכיחותו, והשני בגורמי המוות הסרטניים בעולם המערבי. סרטן המעי הגס הוא אחת ממחלות הסרטן הנפוצות והקטלניות בישראל.
לפי סברה נפוצה, גידולים סרטניים במעי הגס מקורם לרוב בפוליפים אדנומטיים במעי הגס; גידולים אלה שפירים בדרך כלל, אך כמה מהם עלולים להיעשות ממאירים עם הזמן.
המחלה מאובחנת באמצעות קולונוסקופיה, בדיקה פולשנית של המעי הגס דרך החלחולת. הטיפול הוא לעיתים ניתוחי, ובמקרים רבים נדרשת גם כימותרפיה.
באמצעות מודעות ואורח חיים בריא ניתן להקטין את הסיכוי לחלות; גילוי מוקדם של המחלה ותרופות חדשות מקטינים את סיכויי הסיבוכיות והתמותה. פותחו תרופות כימיות חדשות וטיפולים המקטינים את סיכויי התמותה ומאריכים חיים. שילוב של פחד וחוסר מודעות בקרב האוכלוסייה בישראל גורמים לכך שהתחלואה והתמותה גבוהים יחסית למדינות מפותחות אחרות.
תסמינים[עריכת קוד מקור | עריכה]

לעיתים קרובות החולה לא ירגיש שום תסמין. זו אחת הסיבות לכך שארגונים רפואיים רבים ממליצים על סריקה תקופתית אחר המחלה על ידי ביצוע בדיקת דם סמוי בצואה וקולונוסקופיה. כאשר יש תסמינים, הם תלויים באזור הפגיעה. באופן כללי, ככל שהגידול קרוב יותר לאזור פי הטבעת, יש יותר תסמיני-מעי כגון:
- שינויים בהרגלי היציאות:
- דם בצואה או דימום מפי הטבעת
- צואה עם ריר
- צואה שחורה דמוית זפת או צואה שמתמהמהת (מלנה)
- תחושה של התרוקנות חלקית, או טחירה (טנסמוס)(אנ'), (שיוך רק לסרטן החלחולת)
- ירידה בקליבר של הצואה (שיוך רק לסרטן החלחולת)
- חסימה בצואה (נדיר)
- כאבי בטן לא מוסברים
- אנמיה
במקרה שהגידול הוא במעי הגס הימני, שהוא רחב יותר מהמעי הגס השמאלי ולכן יותר קשה לחסום אותו, יש פחות מצבים של חסימות ויותר דימומים ואנמיה. גידול במעי הגס השמאלי גורם לשינוי בהרגלי היציאה עד כדי חסימה, כיוון שהמעי הגס השמאלי צר יותר ולא גמיש. גם כאן ניתן למצוא אנמיה. בגידול ברקטום ניתן לראות דם אדום בהיר בבדיקה רקטלית, ולכן קשה להפריד באבחנה בין סרטן לבין טחורים. לסיכום: הסימפטומים העיקריים של סרטן המעי הגס הם ירידה בתיאבון ובמשקל, דימום, שינויים ביציאות, וכאבי בטן בשלב מאוחר.
גורמי סיכון[עריכת קוד מקור | עריכה]
- גיל: עם העלייה בגיל יש עליה בסיכון לסרטן המעי הגס, ומגיל 50 העלייה ליניארית. 80 אחוז מהחולים הם מעל לגיל 60.
- מיקום גאוגרפי: במדינות מערביות יש סיכוי גדול יותר לחלות במחלה מאשר במדינות אסיה ואפריקה.
- הימצאות פוליפ: באופן כללי, ברירית המעי הגס יש התחדשות של תאים. בשלב מסוים, אצל חלק מהאנשים, יש שינוי בתא אחד - מדובר בשינוי ראשוני שפיר, כאשר הרירית נראית תקינה מבחינה מקרוסקופית. התא הזה מתחלק ומתרחשת בו התמרה שנייה, שגם היא שפירה, אולם היא יוצרת פוליפ שניתן לראות (גידול שפיר). פוליפ זה יכול להישאר שנים בגודלו המקורי אולם בחלק מהמקרים אחד מהתאים עלול לעבור התמרה ממאירה והפוליפ הופך לגידול ממאיר. על כן, פוליפים במעי הגס הם בעלי נטייה להתפתח לגידולים.
- היסטוריה משפחתית: באופן כללי, אם ידוע על סרטן מעי הגס במשפחה הסיכון עולה לחלות בסרטן המעי הגס. ישנם סוגי סרטן במעי הגס שהם כתוצאה ממחלות גנטיות – כך למשל, פוליפוזיס משפחתית היא מחלה גנטית המורשת אוטוזומלית דומיננטית ללוקים במחלה יש פגם כרומוזמלי בגן APC[דרושה הבהרה]. הם נולדים עם קולון תקין אולם בעשור השני לחייהם מפתחים מאות פוליפים במעי הגס (דרושים 100 לאבחנה). עם השנים מתפתח באחד מהפוליפים סרטן המעי הגס. בכמעט 100% מהחולים יתפתח סרטן המעי הגס עד גיל 40, אלא אם הם יטופלו באופן מניעתי (למשל, על ידי כריתת המעי הגס בעשורים הראשונים לחיים). בנוסף, תסמונת HNPCC היא תסמונת נוספת המאופיינת בכך שהתאים במעי הגס מתחלקים כל הזמן אולם ללא בקרת טעויות - וכך יש נטייה ליצור סרטנים שונים כולל סרטן המעי הגס.
- מחלות מעי דלקתיות (קרוהן, קוליטיס כיבית), IBD: שכיחות מקרי סרטן המעי הגס גבוהה יותר אצל אנשים החולים בקרוהן או בקוליטיס כיבית.
- גורמים אחרים: אכילת בשר מעובד או בשר אדום, שתיית אלכוהול,[1] עישון,[1] מיעוט באכילת סיבים תזונתיים, צריכה של מזון מזוהם ולא בריא, מיעוט בפעילות גופנית, משקל יתר[2] וגורמים סביבתיים אחרים.
אבחנה[עריכת קוד מקור | עריכה]
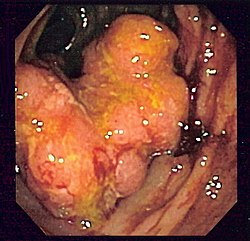
בירור סרטן המעי הגס נעשה על ידי בדיקת קולונוסקופיה. זאת השיטה המומלצת בארצות הברית, באירופה וגם בישראל. במהלך הבדיקה, ניתן לשלב גם טיפול: במהלך הבדיקה ניתן לכרות פוליפים ולקחת דגימות לבדיקה פתולוגית כדי לברר את אופי הרקמה שנדגמה. ניתן לערוך גם בירור חלקי על ידי רקטוסקופיה, המגיע עד אמצע הסיגמא, לאורך כ־22 ס"מ אולם יכולים להיות גידולים גם בהמשך המעי הגס. בבדיקות דם ניתן לראות מהי רמת ההמוגלובין (לצורך בירור אנמיה), רמות CEA (מרקר גידולי אשר עולה בגידול במעי הגס אולם גם בגידולים אחרים, לא מדד אבחוני טוב אלא משמש למעקב), תפקודי כבד - היות שסרטן המעי הגס שולח גרורות באופן שכיח לכבד. דרכים נוספות לאבחן סרטן המעי הגס: סיגמואידוסקופיה - בדיקה המסוגלת לאבחן 80%-70% ממקרי סרטן המעי הגס. היא פשוטה יותר מקולונוסקופיה בהכנה אליה בכך שהיא דורשת שימוש בכדורים משלשלים ובחוקן בלבד, עם זאת הבדיקה בודקת רק את 60 הס"מ האחרונים של המעי. חוקן בריום עם קונטרסט כפול- כמעט לא בשימוש. בעבר זו הייתה הבדיקה השכיחה ביותר - למעשה, לא רואים את המעי הגס עצמו אלא את החלל שבתוכו; במקרה שיש גידול, ניתן לראות פגם במילוי, הוא נראה כמו "ליבת תפוח" (apple core) כתוצאה מההיצרות של הגידול. קולונוסקופיה וירטואלית- מדובר באותה הכנה כמו קולונסקופיה - משלשלים ודיאטה. הבדיקה טובה לצורך סקירה בלבד כי לא ניתן לקחת ביופסיות, ואם יש חשד גבוה לפוליפ ממאיר יש לערוך קולונוסקופיה רגילה. חיסרון נוסף הוא בקרינה (CT). היתרון הוא בכך שיש גם CT של הבטן עם ממצאים מחוץ למעיים עצמם. US טרנס רקטלי- ניתן לזהות גידול, חדירה שלו, ובלוטות לימפה. הבדיקה אורכת כרבע שעה. MRI- הבדיקה המדויקת והאמינה ביותר, מבחינת אנטומיה של המעי הגס ועומק החדירה של הגידול - החיסרון בה הוא עלותה הגבוהה.
טיפול[עריכת קוד מקור | עריכה]
בחלק מהמקרים ניתן לטפל ללא ניתוח, כגון דרך טיפול תרופתי ולגבי חלק אחר ייתכן ויומלץ טיפול ניתוחי.
טיפול תרופתי[עריכת קוד מקור | עריכה]
רגורפניב (סטיוורגה) היא תרופה אונקולוגית המאושרת ורשומה לטיפול בסרטן המעי הגס.[3] זוהי תרופה ביולוגית שפוגעת באופן ממוקד ביכולתם של התאים הסרטניים להתרבות ולשגשג. מנגנון הפעולה של סטיברגה:
- דיכוי ההתחלקות הבלתי נשלטת של תאי הגידול (פרופליפרציה)
- דיכוי צמיחת כלי הדם החדשים שמזינים את הגידול
- דיכוי סיגנלים במיקרו-סביבה של הגידול
מחקר עולמי בשם CORRECT שבוצע ב-760 חולי סרטן מעי גס גרורתי, אצלם כשלו כל הטיפולים הקיימים, בדק את היעילות והבטיחות של סטיברגה בטיפול בחולים אצלם המחלה התקדמה גם לאחר הטיפולים הסטנדרטיים הקיימים. יותר מ-20 מהחולים היו מישראל, בבתי החולים איכילוב, בילינסון, רמב"ם והדסה עין כרם. ממצאי המחקר הראו כי התרופה מצליחה להאריך חיים במספר שבועות עד מספר חודשים. בממוצע האריכה התרופה את הישרדותם בכ-6.4 חודשים בהשוואה ל-5 חודשים ללא הטיפול בתרופה. מחקר CORRECT התפרסם בכתב העת The Lancet.[4] בספטמבר 2012 קיבלה התרופה את אישור מנהל המזון והתרופות האמריקאי (FDA) להתוויה זו,[5] וב-2013 גם בישראל.
טיפול ניתוחי[עריכת קוד מקור | עריכה]
באופן כללי, יש לכרות את המקטע עם הגידול, לדאוג לסגירת הניקוז הלימפטי, לזהות ולסתום את המוצא של העורק שמספק את החלק של המעי הגס מהעורק המזנטרי בלבד, ולדאוג לכך ששולי הניתוח יהיו חופשיים (כלומר ללא פריצה של הגידול, מקובל לקחת שוליים של כ־2 ס"מ).
מניעה[עריכת קוד מקור | עריכה]
רוב המקרים של סרטן המעי הגס ניתנים למניעה על ידי הגברת המעקב, אורח חיים משופר, וככל הנראה, דיאטה המכילה חומרים המספקים הגנה כימית:
- מעקב: רוב מקרי סרטן המעי הגס נגרמים בעקבות גידולים שפירים (adenomatous polyps). ניתן לגלות ולהסיר גידולים אלו בעת ביצוע קולונוסקופיה. ממחקר תצפיתי הוסק כי פרוצדורה זו תקטין את הסיכון למוות מסרטן זה ב-80% אם מתחילים לבצע אותה בגיל 50, כל 5 או 10 שנים.[6] עם זאת, בשנת 2023 נמצא כי בדיקות סקר כמו בדיקת דם סמוי בצואה, קולונוסקופיה וסיגמואידוסקופיה לא הביאו להארכת חיים ממוצעת של יותר מכ-3 חודשים.[7]
- אורח חיים: השוואה של מקרי סרטן המעי הגס בין מדינות שונות מצביעה באופן מובהק שהעדר פעילות, אכילת יתר (כלומר צריכה של קלוריות מרובות), ואולי גם דיאטה עשירה בבשר (אדום או מעובד) יכולה להגדיל את הסיכון לסרטן המעי הגס.[8] ולעומת זאת, פעילות גופנית, ואכילה של הרבה פירות וירקות מקטינה את הסיכון לסרטן, כנראה היות שהם מכילים פיטו-כימיקלים (phytochemicals) מגינים – חומרים שמקורם בצמחים המספקים הגנה כימית, כגון נוגדי חימצון. אכילת תפוחים עם קליפתם, מספקת יתרונות כלשהם למניעת סרטן.[9] לפיכך, שינויים בהרגלי החיים יכולים להקטין את הסיכון של סרטן המעי הגס ב-60–80 אחוז.[10]
- מניעה כימית: למעלה מ-200 חומרים שונים, כולל הפיטו-כימיקלים לעיל, וכן מרכיבי מזון נוספים כמו סידן, או חומצה פולית (סוג של ויטמין בי), וכן NSAID כמו אספירין, מסוגלים להקטין את הקרצינוגניות במודלים טרום-קליניים: כמה מהמחקרים מראים מניעה מלאה של גידולים קארצינוגניים במעי הגס של עכברים[דרוש מקור]. מחקרים אחרים מראים מניעה חזקה של גידולי מעי ספונטניים בעכברים מוטנטיים (עכברי Min). מבחנים קליניים השוואתיים במתנדבים אנושיים הראו מניעה חלשה יותר, אבל מעט מחקרים התערבותיים הושלמו עד היום.[דרוש מקור] תוספי סידן ואספירין, שניתנו במשך 3 עד 5 שנים לאחר הסרת הגידול, הקטינו במעט את ההתחדשות של גידולים במתנדבים (ב-15-20%). "מאגר המונעים הכימיים",[11] מציג את התוצאות של כל המחקרים המדעיים שהתפרסמו על חומרים מונעים כימיים, בחיות ובבני אדם.
בישראל[עריכת קוד מקור | עריכה]
בישראל סרטן המעי הגס הוא סוג הסרטן השני בשכיחותו (אחרי סרטן השד). מדי שנה מתגלים בין 3,200 ל-3,600 מקרים חדשים. מבין המדינות המפותחות, ישראל נמצאת במקום הראשון בשיעור התחלואה במחלה בקרב נשים ובמקום השלישי בקרב גברים. יש מגמת ירידה בתחלואה בכלל האוכלוסייה. שיעור הנשים החולות מתוך 100 אלף נשים היה 24.9 בשנת 1998, וירד ל-21 בשנת 2005. הנתון המקביל אצל גברים ירד מ-29.8 ב-2003 ל-27 בשנת 2005.
על פי מחקר משנת 2007 מטעם רישום הסרטן הלאומי במשרד הבריאות, הסיכון של צאצאים של חולי סרטן המעי הגס לחלות במחלה גבוה פי 2.1 בקרב גברים ופי 2.15 בקרב נשים. המחקר, שנערך על ידי ד"ר מיכה ברחנא, רשם הסרטן הלאומי, ועל ידי אירנה ליפשיץ ורחל אלון, מצא עוד כי הסיכון גדול יותר לבנים כאשר האם חולה ולבנות כאשר האב חולה. באוכלוסייה היהודית הגברת הסיכון עמדה על פי 2.02 ואילו בקרב האוכלוסייה הערבית הסיכון היה גבוה פי 3.14.[12]

סרטן המעי הגס הוא השני מסוגי הסרטן הקטלניים ביותר בישראל, ובשנת 2012 מתו ממנו 1,342 בני אדם. על פי נתוני רשם הסרטן הלאומי בישראל מאובחנים מדי יום כ־9 חולים בסרטן המעי הגס והחלחולת וכארבעה מתים ממנה. גם בתמותה יש ירידה מתמשכת בזכות פעולות המניעה וגם בעקבות הכנסת תרופות חדשניות ושיטות כירורגיות מתקדמות.
הירידה משנת 2001 לכלל האוכלוסייה היא כ-25% ולקבוצות הגיל של 55–64 שנים ירידה ב-52% ולקבוצת הגיל 65–74 שנים ירידה ב-44% בתמותה (מקור –דו"ח משרד הבריאות 12-201 מחקר של משרד הבריאות הצביע שהסיכון בקרב עולים משנות התשעים גבוה בכ-30 אחוזים בהשוואה לעולים ותיקים. יש מגמת ירידה בתמותה מקרב אוכלוסיית החולים. ניתן לייחס את השיפור המתמשך בתחלואה ובתמותה בישראל מסרטן המעי הגס לעליה המשמעותית במודעות הציבור לבדיקות המניעה. עמותת 'צו מניעה' פועלת כבר שנים בהתנדבות להעלאת המודעות הציבורית לבדיקות השונות ומגיעה לכל שכבת האוכלוסייה כדי לסייע לציבור להתגבר על החסמים הפסיכולוגיים. בנוסף, בעקבות הדרישה של העמותה מאשרות כל הקופות לכל המבוטחים הבריאים שמבקשים לעבור בדיקת קולונוסקופיה כבדיקת סיקור ללא תסמינים מוקדמים.
על פי נתוני התוכנית הלאומית למדדי איכות לרפואת הקהילה בישראל, שפורסם בדצמבר 2018, בשנת 2017 כ-63% מקהל היעד, נשים וגברים בגילאי 50–75 שנים, עברו בדיקות סיקור שכללו בדיקת קולונוסקופיה בעשר השנים האחרונות או בדיקת דם סמוי בצואה בשנה האחרונה.[13]
ראו גם[עריכת קוד מקור | עריכה]
לקריאה נוספת[עריכת קוד מקור | עריכה]
- ד"ר רוברט ברקוב (עורך ראשי), מֶרְק - המדריך הרפואי השלם, בהוצאת כנרת זמורה ביתן דביר והד ארצי, 2002, עמ' 553-554
קישורים חיצוניים[עריכת קוד מקור | עריכה]
- הערך "סרטן המעי הגס והחלחולת - Colorectal cancer", באתר ויקירפואה
- מחקר בנושא סרטן המעי הגס, באתר המרכז הרפואי תל אביב ע"ש סוראסקי
- מיטל יסעור בית-אור, בקרוב: בדיקת דם פשוטה לגילוי סרטן המעי הגס, באתר ynet, 24 בינואר 2010
- ד"ר איתי גל, תקווה לחולי סרטן המעי: תרופה מאריכת חיים, באתר ynet, 12 בספטמבר 2012
- אלה הר-נוי, ביספוספונטים מפחיתים סיכון לסרטן המעי הגס, באתר כמוני, 7 בינואר 2013
- סרטן המעי הגס, באתר אנציקלופדיה בריטניקה (באנגלית)
 קולון (אנטומיה) - סרטן, דף שער בספרייה הלאומית
קולון (אנטומיה) - סרטן, דף שער בספרייה הלאומית
הערות שוליים[עריכת קוד מקור | עריכה]
- ^ 1 2 Alcohol and Cancer Risk Fact Sheet - NCI, www.cancer.gov, 2021-07-14 (באנגלית)
- ^ Risk Factors: Obesity - NCI, www.cancer.gov, 2015-04-29 (באנגלית)
- ^ עלון התרופה סטיוורגה במשרד הבריאות
- ^ Regorafenib CORRECT Trial
- ^ FDA approves new treatment for advanced colorectal cancer
- ^ Winawer SJ, Zauber AG, Ho MN, O'Brien MJ, Gottlieb LS, Sternberg SS, Waye JD, Schapiro M, Bond JH, Panish JF, Ackroyd F, Shike M, Kurtz RC, Hornsby-Lewis L, Gerdes H, Stewart ET, The National Polyp Study Workgroup. Prevention of colorectal cancer by colonoscopic polypectomy. N Engl J Med 1993;329:1977-81. PMID 8247072.
- ^ Michael Bretthauer, Paulina Wieszczy, Magnus Løberg, Michal F. Kaminski, Tarjei Fiskergård Werner, Lise M. Helsingen, Yuichi Mori, Øyvind Holme, Hans-Olov Adami, Mette Kalager, Estimated Lifetime Gained With Cancer Screening Tests: A Meta-Analysis of Randomized Clinical Trials, JAMA internal medicine, 2023-08-28, עמ' e233798 doi: 10.1001/jamainternmed.2023.3798 (באנגלית)
- ^ Chao A, Thun MJ, Connell CJ, McCullough ML, Jacobs EJ, Flanders WD, Rodriguez C, Sinha R, Calle EE. Meat consumption and risk of colorectal cancer. JAMA 2005;293:172-82. PMID 15644544.
- ^ Jeanelle Boyer and Rui Hai Liu, Apple phytochemicals and their health benefits, Nutr J.
- ^ Cummings JH, Bingham SA. Diet and the prevention of cancer. BMJ 1998;317:1636-40. הטקסט המלא. PMID 9848907.
- ^ Chemoprevention Database Colorectal Cancer Prevention
- ^ מיטל יסעור בית-אור, דור שני לחולי סרטן המעי הגס - בסיכון כפול למחלה, באתר ynet, 26 בפברואר 2007
- ^ שיעורי המדדים, בדיקות סקר לגילוי מוקדם של סרטן, אתר התוכנית הלאומית למדדי איכות לרפואת הקהילה בישראל
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.
