תסמונת כאב אזורי מורכב
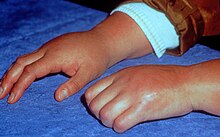 | |
| CRPS בשלב ראשוני | |
| תחום |
Medicina fisica y rehabilitacion |
|---|---|
| טיפול | |
| קישורים ומאגרי מידע | |
| eMedicine |
328054 |
| MeSH | D020918 |
| סיווגים | |
| ICD-10 |
M89.0, G56.4, G57.7 |
| ICD-11 |
8D8A.0 |
תסמונת כאב אזורי מורכב (Complex Regional Pain Syndrome, CRPS) הידועה גם בשם דיסטרופיה סימפתטית רפלקס (RSD) היא תסמונת כאב לטווח ארוך, אם כי לעיתים קרובות מחמירה עם הזמן. היא מאופיינת בכאב חסר פרופורציה לפגיעה המקורית ולעיתים קרובות מלווה ברגישות, נפיחות ושינויים בעור. היא יכולה בתחילה להשפיע על איבר אחד ולאחר מכן להתפשט בכל הגוף; 35% מהאנשים הפגועים מדווחים על תסמינים בכל הגוף. התסמונת אף מוגדרת ככאב הקשה ביותר שמוכר לרפואה על פי סרגל הכאב של מקגיל.
הסיבה ל- CRPS אינה ידועה, אם כי CRPS קשורה לדיסרגולציה של מערכת העצבים המרכזית ומערכת העצבים האוטונומית, וכתוצאה מכך נוצרת טמפרטורה חריגה וכאב של הגפיים הנגועות, וכתוצאה מכך ליקוי תפקודי ונכות. גורמים מזיקים כוללים פציעה וניתוח, אם כי ישנם מקרים בהם לא הייתה פגיעה מזוהה באתר המקורי. CRPS אינה נגרמת על ידי גורמים פסיכולוגיים, אך הכאב המתמיד ואיכות החיים המופחתת יכולים לגרום לבעיות פסיכולוגיות (כגון דיכאון וחרדה). מסווג גם כתסמונת כאב שריר-שלד מוגבר.
הטיפול כרוך בגישה רב תחומית הכוללת תרופות, ריפוי פיזי וריפוי בעיסוק, טיפולים פסיכולוגיים ונוירומודולציה. למרות זאת, התוצאות לעיתים קרובות אינן מספקות, במיוחד אם הטיפול מתעכב.
הגדרה[עריכת קוד מקור | עריכה]
CRPS היא תסמונת של כאב כרוני של אחת הגפיים, לרוב בחלקה המרוחק המופיע לאחר חבלה באותו אזור. הכאב הוא קשה וגורם לסבל ולרוב אינו פרופורציונלי לעוצמת החבלה. קיימים חולי CRPS קשה מאוד שהופיע לאחר חבלה קלה של אותו אזור. מכניזם היווצרות התסמונת אינו ברור ונעשים מחקרים רבים כדי לגלותו. בנוסף לכאב יכולים להופיע תסמינים נוספים כמו רגישות יתר, לעיתים קיצונית, למגע וכן שינויים של העור, של השיער, של הצבע ושל הטמפרטורה של האזור החולה והפרעה מוטורית אזורית. התסמונת מתחלקת לשני תת-סוגים:
- CRPS סוג I - כאשר התסמונת מופיעה ללא עדות לפגיעה עצבית מקומית (מכונה גם reflex sympathetic dystrophy).
- CRPS סוג II - כאשר יש הוכחה שקיימת פגיעה עצבית משנית לחבלה (מכונה גם posttraumatic neuralgia או במקרים חמורים causalgia).
שכיחות התסמונת היא 20 מקרים ל-100000 אנשים, ב-80% מהמקרים נפגעות נשים והגיל הממוצע הוא 30–50.
היסטוריה[עריכת קוד מקור | עריכה]
ככל הנראה, התיאור המתועד המוקדם ביותר של CRPS הוא דו"ח של אמברוז פאר (Ambroise Pare) מהמאה ה – 16. הוא מתאר את הכאב המתמיד שחווה המלך צ'ארלס התשיעי לאחר הליך של מתן דם.
בשנת 1766 תיאר האנטר (Hunter) את תסמונת הכאב לאחר פציעה.
סילאס וייר מיטשל (Silas Weir Mitchell), אבי הנוירולוגיה האמריקנית תיאר בפירוט בפעם הראשונה את התסמינים של CRPS בשנת 1864. מיטשל (Mitchell) יחד עם מורהאוס ((Morehouse וקין (Keen) ציינו את ההתרחשות של הצגה מוגזמת של כאב ביחס לפציעה אצל ותיקי מלחמת האזרחים האמריקאית. מיטשל טבע את המונח causalgia, מהמילים היווניות: Kausis (אש) + Algos (כאב). התיאור הגרפי שלו נשאר התיאור הטוב ביותר של המצגת הקלינית של CRPS אפילו היום. Causalgia מאופיין בכאב שורף המתחיל בחלוקת עצב היקפי שנפגע ולאחר מכן מתפשט מעבר לו. זה כמעט תמיד קשור עם פגיעה בגזע עצב גדול.
בשנת 1946, אוונס (Evans) הציג את המונח רפלקס סימפתי ניוון (RSD) עבור מצב זה.
בשנת 1986, רוברטס (Roberts) השתמש במושג sympathetically mediated pain (כאבים בתיווך סימפטטי) (SMP) כדי לתאר RSD, בעוד קמפבל (Campbell) ועמיתיו השתמשו במונח sympathetically independent pain (כאב סימפטטי עצמאי) (SIP) עבור חולים עם פציעות עצביות.
השימוש במונחים שונים בסיווגים לא מדויקים ובאבחנה לא ברורה גרם לבלבול, לזיהוי שגוי ולטיפול לא נכון בחולים עם CRPS.
בשנת 1993, IASP (האגודה הבין-לאומית לחקר הכאב) מינתה צוות כדי לחקור את התסמונת ולפתח קריטריונים לאבחנה. בשנת 1994, בפלורידה, צוות המשימה קבע את השם: CRPS, והציע את הקריטריונים האבחוניים. הם גם חילקו את התסמונת לשני סוגים: המאפיינים הקליניים של שני הסוגים זהים בעוד שבסוג 1 אין נוכחות פגיעה עצבית, ובסוג 2 יש נוכחות של פגיעה עצבית פריפרית.
בעיקרו של דבר, סוג 1 מתאים יותר לתסמונת - RSD וסוג 2 מתאים יותר לתסמונת causalgia.

מכניזם היווצרות התסמונת[עריכת קוד מקור | עריכה]
- מערכת העצבים האוטונומית (Autonomic nervous system) היא מערכת עצמאית שאינה מצויה בשליטתנו.
- למעשה, היא מורכבת משתי מערכות עצבים משניות:
- מערכת העצבים הסימפתטית (The sympathetic nervous system) - מערכת זו אחראית על התפקוד שלנו במצבי חירום ודחק, כאשר הגוף חייב "להחליט" באופן מיידי ולהוציא לפועל האם "להילחם או לברוח" (Flight or fight). במצבי קיצון אלו משפיעה מערכת העצבים הסימפתטית על קצב הלב, לחץ הדם, הזעה, וויסות זרימת הדם אל איברים פנימיים, הרמת הסוכר בדם, הפרשת אדרנלין, הרפיית שרירי הנשימה ועוד כדי לתעל את האנרגיה הדרושה לצורך מצב החירום, כגון: כאב בעת פציעה הגורם לטפל בפציעה עצמה.
- מערכת העצבים הפאראסימפתטית (Parasympathetic nervous system) - מערכת זו אחראית על התפקוד של הגוף בעתות שגרה ומנוחה, משמרת את התפקוד של מערכות הגוף השונות במצבי שגרה כדוגמת מערכת העיכול, הנשימה ועוד.
קליניקה[עריכת קוד מקור | עריכה]
על פי התאוריה, תסמונת כאב אזורי מורכב היא תסמונת כאב כרונית הנובעת מפגיעה במערכת העצבים הסימפתטית (Sympathetically Maintained Pain-SMP) ועל כן מגיבה בכאב עז שאינו פרופורציונלי לנזק המקורי שגרם להתפתחות התסמונת. מלבד כאב כרוני קשה צפוי החולה לסבול גם ממגבלות תנועה, רגישות מקומית, נפיחות, שינויי גוון בעור ועוד.
למעשה, על אף שהתסמונת מוכרת כבר כמאה וחמישים שנים, עדיין אין מנגנון ברור המסביר את התסמונת. נוכל לדמות את מערכת העצבים למערכת של חוטי טלפון מבודדים, הנעים יחדיו בצברים בתוך צינורות, המוליכים אותם מהמוח לרקמות ומהרקמות חזרה אל המוח.
בזמן הפגיעה בעצב, יכולים להיווצר מספר מצבים שבהם יש הרס מוחלט או חלקי של כל אחד מחלקי המערכת. רקמת עצב יכולה לגדול שוב גם אם השלוחות והרקמות סביבה נפגעו, בתנאי שגוף תא העצב לא נפגע. קצב הגדילה של עצב עומד על כ-1–2 מ"מ ליממה, והגידול מחדש יכול לקחת זמן רב. למשל, פגיעה בעצב באזור הישבן יכולה להתרפא במשך שלוש שנים, ולאפשר לשלוחות העצב לגדול חזרה לכף הרגל.
הגדילה מחדש של עצב היא חלק מההחלמה, אך לעיתים היא גם חלק מהבעיה. שלוחות העצב (Axons) הגדלות מחדש, לא תמיד גדלות בצורה סדירה. לחלק מן השלוחות אין רקמות בידוד, והן יוצרות מעין קצר עם שלוחות אחרות שאינן מבודדות. שלוחות אלה יכולות לגרום לכך שתחושה שאינה כאב, תעבור למסלול של כאב או להפך.
כאשר רקמות החיבור המובילות את שלוחות העצב נהרסות, השלוחות שגדלות מחדש ממשיכות לגדול ללא אבחנה, ויוצרות מבנה כדורי הנקרא נוירומה (Neuroma), הרגיש לכל מגע ולעיתים מופעל באופן עצמוני וגורם לכאב עז.
השינויים אינם מבניים בלבד אלא גם כימיים, ונגרמים במעטפות התאים ובתוכם.
מנגנון חשוב נוסף הנפגע בזמן פגיעה עצבית הוא המערכות המדכאות הולכה במערכת העצבית.
באופן תקין, ישנם מסלולים עצביים במוח ומסלולים עצביים היורדים מהמוח אל חוט השדרה, אשר תפקידם לדכא את ההולכה של גירויים מהרקמות לכיוון המוח. דיכוי זה מונע מצב של גירויים בלתי פוסקים, כדוגמת תחושה של מגע הבגד על גופינו.
בפגיעה עצבית יש ירידה בפעילותן של מערכות אלו, שחלקן מדכא הולכת כאב. מקצתן של התרופות מנסות לטפל דרך התערבות במנגנונים אלה, אף על פי שהמנגנונים טרם הובהרו די צורכם.
אפידמיולוגיה[עריכת קוד מקור | עריכה]
התסמונת אינה נפוצה. היא מתפרצת בעיקר במבוגרים צעירים בדרך כלל בגילאים 30–50, מעט יותר בנשים, למרות שגם ילדים סובלים ממנה. עשויה להתפתח לאחר פציעה, שבץ מוחי או אוטם בשריר הלב ומתאפיינת בכאבים עזים ביותר ובפגיעה תפקודית.
בדרך כלל CRPS פוגעת בעיקר באחת או יותר מהגפיים, אך לעיתים רחוקות עלולה להתפתח או להתפשט בכל חלקי הגוף כולל בגב ובצוואר. טיפול מהיר עשוי להניב את התוצאות הטובות ביותר ולמנוע נזקים כרוניים קשים והתדרדרות תפקודית.
קיימים שני סוגים לתסמונת:
- מתפתח בעקבות נזק מינימלי לאחת מרקמות הגוף כולל נזק לסיבי עצבים הקטנים, גידים, שרירים, רצועות, עור, אמתחות (בורסות) ועצמות (שבר או סדק). בין הגורמים לפציעות הללו: פציעת ספורט, תאונת דרכים, נפילה, נקיעה, שבר גרמי והטיפול באמצעות גבס, ניתוח, כווייה, דלקת זיהומית, תסמונות לכידה עצבית (מרפק, שורש כף היד, קרסול), פציעות ממאמץ חוזר (Repetitive Stress Injuries, RSI).
- סוג נדיר יותר, ונגרם על רקע של נזק משמעותי לסיב העצב הפריפרי.
תסמינים[עריכת קוד מקור | עריכה]
הכאב והפגיעה באיכות החיים יכולים להיות כה עזים עד כדי שבמקרים מסוימים יש הממליצים על כריתת הגף החולה. האבחנה נעשית בעקבות תסמינים אלו. בנוסף, צילומי הדמיה שונים יראו ירידה בצפיפות עצם אזורית, נוון שרירי ובצקת. אין בדיקות מעבדה ייחודיות לתסמונת.
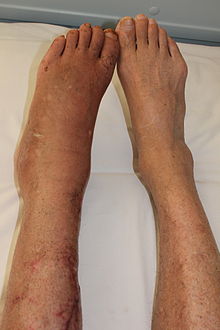
המאפיינים הקליניים של CRPS נמצאו כבעלי דלקת הנובעת משחרור של אותות כימיים פרו-דלקתיים מסוימים מן העצבים, קולטני עצבים רגישים ששולחים איתותי כאב למוח, תפקוד לקוי של יכולת כלי הדם המקומיים להתכווץ ולהתרחב בצורה נכונה, הסימפטומים של CRPS בדרך כלל מופיעים בסמוך לאתר של פגיעה (בדרך כלל קלה). התסמינים השכיחים ביותר הם תחושות כאב, כולל צריבה, דקירה, ופעימות. הזזה או נגיעה באיבר היא לעיתים קרובות בלתי נסבלת. החולה עלול גם לחוות התכווצויות שרירים; נפיחות מקומית; רגישות קיצונית לדברים כגון רוח ומים, מגע ורטט; הגברת הזעה חריגה; שינויים בטמפרטורת העור (בדרך כלל חם אבל לפעמים קר) וצבע (אדום בוהק או סגול אדמדם); ריכוך ודילול של עצמות; רכות או נוקשות של המקום; שינויים בציפורניים ובשיער ו / או בתנועות מוגבלות או כואבות. נפילות, כמעט התעלפויות, התקפי התעלפות דווחו לעיתים רחוקות, כמו גם בעיות ראייה. הסימפטומים של CRPS משתנים בחומרתם ובמשכם.CRPS היא בעיה מערכתית, יש פוטנציאל שכל איבר יהיה מושפע.
הכאב של CRPS הוא מתמשך ומשתנה בחומרה. ידוע כי ניתן להגביר אותו על ידי מתח נפשי או פיזי.
- ידועים שלושה שלבים
- מאופיין בכאב חמור, צריבה במקום הפציעה, התכווצויות שרירים, נוקשות, ניידות מוגבלת, גדילת שיער מהיר וצמיחת ציפורניים, ופגיעה בVasospasm שהוא הגורם לשינויים בצבע ובטמפרטורה של העור. חלקם עשויים לחוות hyperhydrosis (הזעה מוגברת). במקרים מתונים שלב זה נמשך מספר שבועות, שבו הכאב יכול לשקוע באופן ספונטני או להגיב במהירות לטיפול (פיזיותרפיה, מומחה כאב).
- מאופיין בכאב עז יותר. נפיחות מתפשטת, צמיחת השיער פוחתת, ציפורניים הופכות סדוקות, שבריריות, מחוררות ומרווחות, אוסטאופורוזיס הופכת לחמורה ומפוזרת, המפרקים מתעבים, וניוון שרירים.
- מאופיין בשינויים בלתי הפיכים בעור ובעצמות, בעוד הכאב הופך להיות בלתי נסבל ועשוי לכלול את האיבר כולו. יש ניוון ניכר בשרירים, ניידות מוגבלת מאוד של האזור הפגוע, והתכווצויות של השרירים והגידים.
טיפול[עריכת קוד מקור | עריכה]
פעמים רבות המטופל מופנה למחלקות השיקום המתמחות בנושא. הטיפול מתבצע במספר שלבים שנכונים עבור כל טיפול: התחלה בטיפול שמידת הסיכון בו נמוכה, ועליה במידת הפולשניות במידת הצורך. הטיפול מתחיל בטיפול תרופתי, עובר להזרקות ולבסוף מגיע לניתוק עצבים ולהשתלת מוליכים חשמליים.
טיפול תרופתי[עריכת קוד מקור | עריכה]
- סטרואידים (למשל, Prednisone) - מביא להקלה בכאב בכ-80% מהחולים. m.c.r ( מורפין) תרופות לשיכוך כאב בשחרור מבוקר
- גאבאפנטין (Gabapentin) נחשבה למאוד יעילה בעבר, היום ידוע שיעילות זאת הולכת ופוחתת עם הזמן
- ביספוספונטים אלו תרופות המפחיתות את הפגיעה בצפיפות העצם, לאור העובדה שיש הסבורים שהפגיעה בעצם היא הגורם הראשוני לכאב
- הרדמה מקומית מבוצעת עם חומר הרדמה המוזרק תוך ורידית באזור הפגוע, במשך מספר ימים. יעילות יחסית טובה
- חסימה תרופתית של גנגליון סימפתטי מבוצע על ידי הזרקת חומרים חוסמים ומעכבי פעולה לתוך הגנגליון הסימפטתי האזורי ממנו יוצאים העצבים הסמפתטיים לאזור הפגוע. נחשב ליעיל במקרים רבים
טיפול לא תרופתי[עריכת קוד מקור | עריכה]
- גירוי חשמלי של חוט השדרה מבוצע על ידי השתלת אלקטרודה המחוברת לסוללה ומגרה באופן מתמיד את חוט השדרה. טיפול זה, ביחד עם פיזיותרפיה נחשב ליעיל מאוד
- פיזיותרפיה היא טיפול משני שתכליתו מניעת נוון ועיוותים של האזור, לימוד הפעלה נכונה ושימוש במכשירי עזר המשפרים את תפקוד האזור הפגוע
- טיפול פסיכולוגי חשוב ביותר לאור התסכול והנזק הנפשי שתסמונת קשה זו יכולה לגרום
פסיכולוגיה[עריכת קוד מקור | עריכה]
ההיבט הפסיכולוגי של התסמונת, הוא היבט חשוב כבכל כאב קבוע.
כאב כרוני מוביל לדיכאון במקרים רבים, ובמיוחד אם מתלווה אליו קושי בתפקוד, או חוסר תנועה שמוביל לקושי גדול להשתלב בעבודה בפרט ובחברה בכלל.
תסמינים מוטוריים ותחושתיים מפריעים באופן משמעותי לתפקוד היומיומי של חולי CRPS ולאיכות חייהם, וכמעט כולם מדווחים על מוגבלות משמעותית בפעילויותיהם: עבודה, חברה ובידור.
בדרך כלל חולי CRPS מדווחים על תקופת לחץ, חרדה או מתח לפני פרוץ התסמונת וגם לאחריה, וייתכן שהמתח הנפשי עודד או אפילו גרם לכך. על כן, חשוב להתייחס לדבר, למרות שאין עדיין הוכחה מדעית ברורה שמתח נפשי מעודד את התפתחות התסמונת.
מאחר שהתסמונת קשה לאבחנה, עוברים חודשים רבים ולעיתים אף יותר משנה עד שמקבלים אבחון ברור ומתחילים לטפל טיפול אפקטיבי מתאים. גם לאחר האבחון, לא תמיד מצליחים להבין את המטופל. אם משום שלא רואים את הכאב ונראה כאילו הוא יכול לקום ולהתגבר עליו, אך למעשה בשל הפגיעה העצבית הכאב נשאר בחריפותו. לעיתים לא מצליחים להבין את המטופל משום חוסר המודעות לתסמונת בשל נדירותה, (לשם המחשה: איש לא יצפה מאדם ששבר את רגלו לקום וללכת, כי שבר מצב מוכר וידוע).
בדרך כלל, במהלך הטיפול המתמשך זמן רב, הסביבה הקרובה למטופל לא מתייחסת באמון מלא לתלונות שלו ולקשייו, דבר המתיש את המטופל. בנוסף, החולה נשלח על ידי הצוות הרפואי לטיפול פסיכולוגי, ועל כן חש שהרופאים חושבים שכאביו אינם ממשיים, דבר המוסיף לו צער וקושי בתפקוד וחוסר רצון לשתף פעולה.
מטופלים המקבלים תמיכה נפשית והבנה מהמשפחה והמטפלים, משתקמים מהר יותר ומתקדמים בהצלחה לקראת חיים מלאים. לעומתם, חולים בודדים שוקעים בכאבם ומשום כך המחלה שלהם אינה מטופלת כראוי ומצבם מחמיר.
המטופל ומשפחתו, נתקלים לא פעם שצוות רפואי שאינו ממרפאות הכאב או השיקום (כגון: רפואת עור, אנדוקרינית וכדומה) אינו מכיר את התסמונת, וע"כ לא יודעים איך להתייחס אליה.
אפילו המערכות שאמורות לסייע לאנשים עם מוגבלויות אינן מודעות די הצורך לתסמונת:
בשנים האחרונות הביטוח הלאומי הכיר ב-CRPS כנכות. חולים רבים דיווחו על חוסר התייחסות ואף על התעלמות מכאבם במהלך בדיקה שהייתה כואבת ומשפילה. לא תמיד הוועדה הרפואית אישרה נכות ועזרה כספית ההולמת את המצב, למרות התסמינים הברורים של הבדלי צבע, טמפרטורה, דלדול שריר וכדומה.
גם משרד הביטחון והצבא לא הכירו בתסמונת. מאחר שמרגע הפגיעה ועד להתפתחות התסמונת ואבחונה עוברים חודשים רבים, לא הייתה הסכמה שגורם הפגיעה התרחש בזמן השרות והוא הגורם לתסמונת. במיוחד אם החייל כבר סיים את השרות.
קישורים חיצוניים[עריכת קוד מקור | עריכה]
- הערך "תסמונת הכאב האזורית המורכבת - Complex regional pain syndrome", באתר ויקירפואה
- ד"ר יצחק בכר תסמונת כאב אזורי מורכב מאתר כירופרקטיקה, פציעות ספורט ושיקום
- וועדה רפואית של ביטוח לאומי CRPS מהאתר כמוני
- תסמונת כאב אזורי מורכב – CRPS בראי אגף השיקום, משרד הביטחון מאתר שחר המאירי ושות'
- Sebastin, J. (2011). Complex regional pain syndrome Sandeep. Indian Journal of Plastic Surgery מאתר PMC
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.
