שורש כף היד
 | |
| שיוך |
גפה חופשית עליונה |
|---|---|
| תיאור ב |
האנטומיה של גריי (מהדורה 20) (327) |
| מזהים | |
| לטינית (TA98) |
carpus |
| טרמינולוגיה אנטומיקה |
A01.1.00.026 |
| TA2 (2019) |
147 |
| FMA |
24922 |
| קוד MeSH |
A01.378.800.875 |
| מזהה MeSH |
D014953 |
| מערכת השפה הרפואית המאוחדת |
C1322271 |
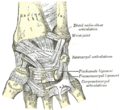
שורש כף היד (אנגלית: wrist, לטינית: articulatio radiocarpea) הוא מפרק צר וגמיש בין כף היד לאמה. מופרקות עם עצם הגומד ועם עצם החישור.
שמונה העצמות (עצמות שורש כף היד) היוצרות את שורש כף היד נקראות: קרפוס (carpus).
תמונות נוספות[עריכת קוד מקור | עריכה]
-
תצלום קדמי של שורש כף היד
-
פרקי כף היד
-
רצועות שורש כף היד
-
רצועות שורש כף היד
ראו גם[עריכת קוד מקור | עריכה]
קישורים חיצוניים[עריכת קוד מקור | עריכה]
- שורש כף היד, באתר אנציקלופדיה בריטניקה (באנגלית)
| מפרקים עיקריים | ||
|---|---|---|
| עמוד השדרה | צוואר • מפרק לסתי-רקתי • מפרק העצה והכסל |  |
| גפה עליונה | כתף • מרפק • שורש כף היד • אצבעות | |
| גפה תחתונה | מפרק הירך • ברך • קרסול • אצבעות כף הרגל | |
| סממנים חיצוניים בגוף האדם | ||
|---|---|---|
| ראש וצוואר | קרקפת • פנים • מצח • רקה • עצם הרקה • עין • אוזן • תנוך • לחי • אף • פה • שפתיים • לשון • שיניים • סנטר • גרגרת • עורף • גרון |  |
| גו | בית החזה • בית השחי • שדיים • פטמה • בטן • טבור • אגן • מותן • פות • פין • אשכים • גב • פי הטבעת | |
| יד | כתף • זרוע • מרפק • אמה • שורש כף היד • כף יד • אצבעות (אגודל, אצבע מורה, אמה, קמיצה, זרת) • ציפורניים | |
| רגל | עכוז • ירך • ברך • שוק • קרסול • כף רגל • סוליה (עקב, קשת, כרית) • אצבעות כף הרגל (בוהן) | |
| עור | שיער • שיער פנים • ריסים • גבות • שער הערווה | |
| פורטל גוף האדם | ||