הרפורמה בשירותי הבריאות בארצות הברית
יש לשכתב ערך זה. הסיבה היא: הערך עוסק בנושא אקטואלי והוא תורגם מערך אנגלי עם ניסוח פתלתל שהתגבש ערב בחירות.
| ||
| יש לשכתב ערך זה. הסיבה היא: הערך עוסק בנושא אקטואלי והוא תורגם מערך אנגלי עם ניסוח פתלתל שהתגבש ערב בחירות. | |
יש לעדכן ערך זה.
| ||
| יש לעדכן ערך זה. | |

הרפורמה בשירותי הבריאות בארצות הברית היא שינוי מקיף בחוק ובאופן התנהלות מערכת הבריאות, שאת יישומו יזם וקידם ממשלו של נשיא ארצות הברית ברק אובמה. מטרת הרפורמה לאפשר שירותי בריאות וביטוח רפואי לכל אזרח, באמצעות שינוי תנאי קבלת שירות רפואי וביטוח רפואי והרחבת מעגל הזכאים והמחויבים בביטוח, כך שיכלול גם אוכלוסיות שעד לרפורמה זו, לא בוטחו או שלא ביקשו להיות מבוטחים.
הצעות החוק השונות המרכיבות את הרפורמה, קיבלו במרץ 2010 את תמיכת הקונגרס, אשר המפלגה הדמוקרטית נהנתה בו מרוב משמעותי. החוקים הועברו בשתי חטיבות נפרדות: חוק הגנת החולה וטיפול בר השגה, שאושר בסנאט ב-23 במרץ 2010, וחבילת "תיקונים לחוק ביטוח בריאות", שזכו לאישור ב-30 במרץ אותה שנה. אף לא רפובליקני אחד תמך בהצעות החוק הללו. בקונגרס הצביעו 34 מחברי בית הנבחרים הדמוקרטיים נגד ההצעות.
מערכת הבריאות האמריקנית[עריכת קוד מקור | עריכה]
מערכת הבריאות בארצות הברית משלבת מערכות פרטיות וציבוריות. המערכת הציבורית כוללת את:
- תוכנית מדיקר המיועדת לאוכלוסייה מעל גיל 65, וזכאים לה מי ששילמו מיסים עשר שנים לפחות.
- תוכנית Medicaid המיועדת בעיקר למשפחות במצב כלכלי חמור. התנאים לזכאות לתוכנית מחמירים, וכ 60% מהנמצאים מתחת לקו העוני לא היו זכאים לה[דרוש מקור].
שתי התוכניות הוקמו במסגרת תוכנית "החברה הגדולה" של נשיא ארצות הברית לינדון ג'ונסון. בנוסף מנהל הממשל הפדרלי תוכניות ליוצאי צבא אשר הוצאותיהם הרפואיות מכוסות במידה משתנה התלויה בשירותם, מצבם הכלכלי ואם נפצעו תוך כדי השירות.
שוק הביטוח הרפואי הפרטי פועל בשתי דרכים שונות. ראשית הוא נחלק בין אלה אשר נהנים מביטוח רפואי ממקום עבודתם ואלה אשר קונים ביטוח כפרטים. אלה הראשונים נהנים ממספר יתרונות: שייכות לקבוצה גדולה מוזילה משמעותית את הביטוח ומעניקה תנאים מועדפים ובנוסף התשלומים לביטוח פטורים ממס. כמו כן, יש יתרון מחיר משמעותי למי שהמעסיק שלו גדול.
במספר מדינות בארצות הברית המצב היה מעט שונה, בשל חקיקה מקומית: מספר מדינות יצרו קבוצה שתאגד את כל העצמאים, הלא מועסקים או כל מי שלא מקבל ביטוח בריאות ממקום העבודה. במטרה לעודד את המעסיקים לתת ביטוחי בריאות לעובדים, ניתנות הטבות מס משמעותיות, הן פדרליות והן על ידי המדינות ובמדינות מסוימות החוק מחייב את המעסיקים לבטח את העובדים. מדינות מסוימות מחייבות את האזרחים המרוויחים מעל לסף מסוים לרכוש ביטוח מינימלי[דרוש מקור], ומבטחות את אלו שאין ידם משגת[דרוש מקור].
דרך החלוקה השנייה היא ל-PPO ול-HMO. מבוטחי ה-PPO הם מבוטחים שמשלמים עבור פוליסות יקרות יחסית, העומדות בסטנדרטים המקובלים בעולם ביטוח הבריאות. לעומתם מבוטחי ה-HMO משלמים על פוליסות זולות שאינן עומדות בסטנדרטים כאלה ומותרות בארצות הברית בעזרת חוק ה-HMO של ריצ'רד ניקסון. חוק זה נועד לאפשר ביטוח בריאות זול לעניים על ידי פשרות באיכות הטיפול ובאתיקה הרפואית, הפך פשרות אלה לקבילות בנורמות החברתיות[1][2].
קבוצת חסרי ביטוח מכילה, בעיקרון, אנשים שבוחרים לא לרכוש פוליסות ביטוח בריאות למרות שהם יכולים לעמוד ברכישת פוליסות, ואנשים שאינם יכולים לעמוד ברכישה זו.
המשבר[עריכת קוד מקור | עריכה]
במחצית השנייה של המאה העשרים ובעשור הראשון של המאה ה-21 חלה שחיקה הדרגתית ביכולת מימון הבריאות של מרבית תושבי ארצות הברית. שיעור גדל והולך מהתושבים נאלץ להסתפק בפוליסות ביטוח בעלות כיסוי נמוך יותר מבעבר או שאינו יכול להרשות לעצמו כל ביטוח בריאות שהוא[3][4][5][6]. יתרה מזאת, הפער בין זכויות המבוטחים בכוח לבין הזכויות בפועל הולך וגדל- יותר ויותר זכויות שהמבוטחים כן רכשו אינן באות למימוש[דרוש מקור]. מעבר לזאת, רשתות הבריאות החלו לחייב את מי שאין לו ביטוח בסכומים הגבוהים פי כמה מאלה שיש ברשותם ביטוח. כך, למעשה, מי שאין לו ביטוח סבסד את מי שיש לו[7][8].
מחירי הטיפול הרפואי בארצות הברית גבוהים ביחס למדינות מתועשות אחרות[9]. הוצאות אלה היו, למשל, גורם משמעותי ב 62% מפשיטות הרגל של אנשים פרטיים במהלך 2007[דרוש מקור].
למרות שהחל מ-2006 תוכניות הביטוח הרפואי הממשלתי בארצות הברית כוללות כיסוי לתרופות מרשם, תרופות חדשות שעדיין תחת הגנת פטנט יקרות בארצות הברית יותר מאשר במדינות אחרות. בין הסיבות לכך ניתן למנות את היעדר פיקוח על המחירים ואכיפת ההגנה על זכויות יוצרים, שמונעת מתרופות גנריות זולות להיכנס לשוק. ישנם אזרחים אמריקאים שרוכשים תרופות מחוץ לגבולות ארצות הברית בשל פערי המחירים.
עם התפתחות המשבר קבוצת האנשים שלא יכלו לרכוש כל ביטוח רפואי שהוא גדלה והכילה אנשים שאינם עניים, למשל אלה שעובדים אצל מעסיק קטן[10]. בריאותם של חברי קבוצה זו ירודה באופן משמעותי מזו של שאר הקבוצות[11].
עלות שירותי הבריאות בארצות הברית[עריכת קוד מקור | עריכה]
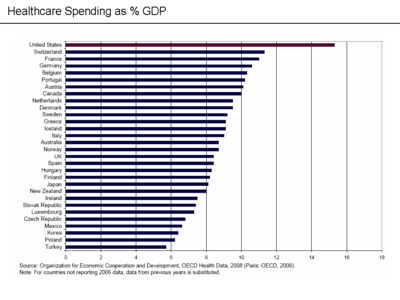
הערכות מסוף שנת 2009 [דרוש מקור] מראות כי הוצאות בריאות מהוות 16% מהתוצר המקומי הגולמי של ארצות הברית. ב-2007, 2.26 טריליון $ הוצאו בארצות הברית על שירותי בריאות; 7,439$ לנפש. עלויות הבריאות עולות בקצב גבוה הן מעליית מדד המחירים לצרכן, הן מהגידול בשכר הממוצע והן מהתמ"ג לנפש.
בפועל, הוצאות הממשלה לבדה על בריאות גבוהות באופן קבוע במונחי אחוז מהתמ"ג ממדינות אחרות כמו קנדה, בריטניה, איטליה ויפן – מדינות שבהן מערכת הבריאות היא בעיקרה ציבורית[דרוש מקור][דרושה הבהרה][דרושה הבהרה] ויותר מכל מדינה אחרת החברה באו"ם[דרוש מקור]. זאת בנוסף לחלק אף גדול יותר של התמ"ג שמשולם לביטוחי בריאות פרטיים ולשירותי בריאות שלא דרך ביטוח[דרושה הבהרה]. ב 2004, ארצות הברית הוציאה 6,102$ לנפש על שירותי בריאות – 92.7% יותר מכל מדינה אחרת ב G7[דרוש מקור].
משרד התקציבים של הקונגרס טען כי תוכניות הבריאות הממשלתיות לא יוכלו להמשיך להתקיים במתכונתן הנוכחית לאורך זמן, כי הכנסות המס המתקצבות אותן לא מכסות את העלויות ההולכות וגדלות. בנוסף, הראה המשרד כי "ההוצאה הפדרלית על תוכניות בריאות תעלה מ 4% מהתמ"ג ב 2007 ל 12% ב 2050 ול 19% ב 2082 – שהוא נכון להיות כלל ההוצאה הפדרלית מהתמ"ג. הגידול בהוצאות נובע מגידול בעלויות לכל מבוטח, ולא מגידול במספר המבוטחים, שצפוי בשל הזדקנות האוכלוסייה".
משרד הבקרה הממשלתי (Government Accountability Office) דיווח כי הגרעון של תוכניות הבריאות הממשלתיות, בצפי ל 75 השנים הבאות מגיע ל 32.1 מיליארד דולר במתכונת הנוכחית של התוכנית. הצפי הוא שעלויות תוכניות הבריאות הממשלתיות יוכפלו עד 2018. ללא שינוי, תוכניות הבריאות צפויות "להרוס את יסודות התקציב הפדרלי", הצהיר אובמה ביולי 2009.
איכות הטיפול הרפואי[עריכת קוד מקור | עריכה]

| +80 +77,5 +75 +72,5 +70 +67,5 +65 | +60 +55 +50 +45 +40 - 40 |
תוחלת החיים בארצות הברית נאמדת ב-78.11 שנים. זהו ערך גבוה ביחס למרבית מדינות העולם, אך נמוך ביחס למדינות המתועשות[12][13]. ערך זה מציב את ארצות הברית, על פי הערכות ה-CIA בעשירון השלישי (מקום 49 מתוך כ-224) מבחינת תוחלת חיים בין מדינות העולם[14].
בשנת 2000, ארגון הבריאות העולמי דרג את איכות מערכת הבריאות של 191 המדינות. מערכת הבריאות האמריקאית דורגה במקום ה 37 בתפקוד כללי, בגבול התחתון של העשירון השני - דהיינו, מערכת הבריאות של כמעט אחת מכל חמש מדינות בעולם הוערכה כבעלת מצב כללי טוב מזה של ארצות הברית. מערכת הבריאות האמריקנית דורגה במקום ה 72 ברמת הבריאות, בעשירון השלישי. הדירוג זכה לביקורות מחסידי השוק החופשי, מכיוון ש"חלוקה שווה של התשלומים" היוותה גורם בהערכה, מה שהוריד את הדירוג למדינות שבהן ביטוחי הבריאות נרכשים באופן פרטי או דורשים תשלומי השתתפות. מחקר נוסף מצא קשר מועט בלבד בין הדירוג של ארגון הבריאות העולמי לשביעות הרצון של האזרחים ממערכת הבריאות.
קל להשוות את מערכת הבריאות של ארצות הברית לשכנה מצפון, קנדה (מיקום דומה, מנהל פדרלי דומה, גודל שטח דומה, שפה דומה). בקנדה מערכת הבריאות היא בעיקרה ציבורית. ב 2006 הוציאה ממשלת ארצות הברית[דרושה הבהרה] על שירותי בריאות $6,714 לנפש, 15.3% מהתמ"ג. קנדה הוציאה באותה שנה $3,678 (דולר אמריקני), 10% מהתמ"ג. מהשוואה ע"פ מספר מדדים[דרושה הבהרה] ב 2007 עולה כי איכות הטיפול הרפואי בקנדה לא נופל מזה שבארצות הברית.
על פי הערכות תוחלת החיים של ה-CIA [1] לקראת שנת 2010, תוחלת החיים של הקנדים גבוהה באופן מובהק מזו של תושבי ארצות הברית. קנדה מוערכת כשייכת לעשירון העליון של מדינות העולם על פי סדר תוחלת החיים וארצות הברית בעשירון השלישי. קל יחסית להשוות את ארצות הברית גם לאוסטרליה (גודל שטח דומה, שפה דומה, מנהל פדרלי דומה) ולאיחוד האירופי (גודל שטח דומה). על פי מדד זה גם תוחלת חיי אזרחיהן גבוהה באופן מובהק מזה של אזרחי ארצות הברית. אוסטרליה מוערכת בעשירון העליון והאיחוד האירופי הוא בעל תוחלת חיים שערכה דומה לזה שבמדינות העשירון השני.
פעילות של ממשל אובמה[עריכת קוד מקור | עריכה]
מספר גרסאות לרפורמה בביטוח הבריאות הוצעו במהלך נשיאותו של ברק אובמה. בסופו של דבר הוצעה על ידי ממשל אובמה חבילת רפורמות, ובמקביל הוצעו מספר הצעות חוק על ידי הקונגרס.
- יוני 2009 - בנאומו התווה הנשיא אובמה את האסטרטגיה לרפורמת הבריאות. הוא הזכיר שמירת מידע דיגיטלית, קיצוץ בשומנים, שינוי במיקוד הרופאים מכמות לאיכות, שינוי בשיטת התשלום למכוון מצב רפואי ולא ע"פ שירות רפואי, זיהוי והפצה מדויקים יותר של שיטות רפואיות אפקטיביות יותר, והקטנת ממדי הרפואה ההגנתית (כינוי שניתן לבדיקות ופרוצדורות לא נחוצות שנעשות רק למען הצורך להגנה מפני תביעות).
- ספטמבר 2009 - אובמה המשיך ותיאר את תוכניתו בנאום בפני שני בתי הקונגרס. בתוכנית נזכרו: איסור על חברות הביטוח להפלות מבוטחים על בסיס מצבם הרפואי, הגבלת התשלומים הנוספים למבוטחים, יצירת חלופת ביטוח ליחידים ועסקים קטנים, הטבות מס ליחידים ועסקים קטנים, מערכת לזיהוי רמאויות, בזבוז ושימוש לרעה בביטוח הממשלתי, ושינוי באפשרויות התביעה על רשלנות רפואית.
- ב-22 בפברואר 2010 פרסם אובמה את רפורמת הבריאות שלו. בתוכנית הוא הציג את הנושאים שבהם הוא רוצה להתמקד, בין השאר: מדיניות לשיפור יכולת המימון של המבוטחים והאחריות של חברות הביטוח, מדיניות לצמצום בזבוז, רמאות ושימוש לרעה, ומדיניות להבטחת היציבות הפיננסית ויכולת המימון של התוכנית.
- ב-25 בפברואר 2010 קיים הנשיא מפגש "בלייר האוס" לשיחה פתוחה עם נציגי הרפובליקנים. בין הנושאים שנידונו היו העלויות התופחות והתנהלותן הלא הגונה של חברות הביטוח. היו מספר נושאים שבהם הייתה הסכמה בין הדמוקרטים והרפובליקנים: מניעת בזבוז ורמאות בתוכניות הביטוח הממשלתיות, הצורך ברפורמה בתביעות רשלנות רפואית, הצורך ברפורמה בשוק הביטוח הרפואי, הרחבת אפשרויות הביטוח, ומתן האפשרות לעסקים קטנים להתארגן לצורך קבלת תנאי ביטוח מועדפים.
- ב-2 במרץ 2010 - שלח הנשיא מכתב למספר נציגים דמוקרטים ובהם לדוברת בית הנבחרים ננסי פלוסי. במכתב הוא מציג מספר נושאים שהועלו על ידי נציגים רפובליקנים ולדעתו ראויים לבחינה. הראשון הוא הצעה לבחינה אקראית וחשאית של נותני שירות במסגרת הביטוחים הממשלתיים במטרה לזהות רמאויות. השני הציע הגדלת מענקים למדינות שימצאו דרך ליישב תביעות רשלנות רפואית. השלישי – הגדלת התשלום לרופאים העובדים במסגרת הביטוח הרפואי הממשלתי, והרביעית – הגדלת תקרת הפטור ממס על הוצאות רפואיות דרך הפרשה לקופות חיסכון למטרות בריאות, ובכך להצהיר במפורש על תמיכה בתוכניות ביטוח עם השתתפות עצמית גבוהה (High deductible plans).
- ב-8 במרץ 2010 - נאם אובמה בפנסילבניה. בנאום שכותרתו "נלחמים למען רפורמה בביטוח הבריאות" חזר אובמה והצהיר כי האומה זקוקה למערכת בריאות יציבה. הוא הסביר מדוע לדעתו רפורמת הבריאות היא חיונית וקרא לקונגרס לשים בצד יריבויות פוליטיות ולקיים הצבעה על הרפורמה המוצעת.
- ב-21 במרץ 2010 - חוק הגנת החולה וביטוח בריאות בר השגה שהחל את דרכו בסנאט עבר בהצבעה בבית הנבחרים ברוב של 219 לעומת 212. חבילת התיקונים עברה בסנאט שלושה ימים לאחר מכן, בתהליך בהסכמה (Reconciliation), שמאפשר העברה של חוק ברוב ללא אפשרות פיליבסטר, ואושר בבית הנבחרים מאוחר יותר באותו היום.
לוח הזמנים של הפעלת חוק הגנת החולה וטיפול בר השגה[עריכת קוד מקור | עריכה]
 ערך מורחב – חוק הגנת החולה וטיפול בר השגה
ערך מורחב – חוק הגנת החולה וטיפול בר השגה
- בתוך שנה מהחוק (2010–2011)
- יאסר על חברות הביטוח לבטל את ההתקשרות החוזית עם מבוטחים שחלו. כמו כן, יבוטלו תקרות הביטוח הנקובות לתקופת חיים שלמה, ויוגדרו תקרות לשנה.
- צעירים יוכלו להישאר בביטוח של ההורים עד גיל 26. חברות ביטוח רבות כיום מבטחות צעירים בחבילה משפחתית עם הוריהם עד גיל 19 בלבד או עד סיום הקולג'.
- מבוגרים לא מבוטחים בעלי מחלות רקע יבוטחו במסגרת תוכנית ממשלתית זמנית מיוחדת, עד 2014 שאז יחויבו חברות הביטוח לקבל גם מבוטחים כאלו.
- תוכנית ממשלתית זמנית נוספת תאפשר רכישת ביטוח מוזל ליוצאים לגמלאות מוקדם, בגילאי 55–64. גם תוכנית זו תפוג ב 2014.
- שינוי בזכאות לתרופות למבוטחי התוכניות הממשלתיות לביטול פער ההשתתפות (שכונה "חור הסופגנייה" – ונתן מימון ללא השתתפות להוצאות קטנות מאוד או גדולות מאוד על תרופות).
- הטבת מס לעסקים קטנים על ביטוח עובדים.
- 10% מס על מכוני שיזוף המשתמשים באור אולטרה סגול.
- במהלך 2011
- תוכניות הביטוח הממשלתיות יעניקו בונוס של 10% לרופאים ומנתחים כלליים.
- מבוטחי התוכניות הממשלתיות יהיו זכאים לביקורת כללית פעם בשנה ותוכנית אישית לרפואה מונעת. תוכניות ביטוח חדשות יחויבו להציע שירותי רפואה מונעת ללא עלות או בעלות סמלית.
- תוכנית ביטוח ממשלתית חדשה מציעה למדינות לארגן מסגרות קהילתיות לטיפול בנכים שאחרת זקוקים לאשפוז קבוע במוסד טיפולי.
- התשלומים למבטחים המציעים את שירותיהם לתוכניות הביטוח הממשלתיות יוקפאו לרמתם ב 2010. התשלומים צפויים אף לרדת בהדרגה.
- הפרשות המעסיק לצורכי ביטוח בריאות צריכים להשתקף בדו"ח המס של העובד.
- היטל על חברות התרופות לפי נתח השוק שלהן. ההיטל תקף רק לחברות עם מכירות של 5 מיליון $ או יותר.
- עד 2012
- רפורמה במבנה התשלומים לרופאים לקידום שירותי רפואה בסיסית ולעידוד רופאים להתאגד בארגוני בריאות להגדלת היעילות והאיכות של השירות הרפואי.
- תוכנית תמריצים כחלק מתוכניות הביטוח הממשלתיות לשיפור האיכות והתוצאות של מחלקות הטיפול הנמרץ.
- תוכניות הביטוח הממשלתיות יתחילו לעקוב אחר עלויות קבלה חוזרת לבתי החולים, ולתמרץ כלכלית בתי חולים להקטין את מספר האשפוזים החוזרים.
- עד 2013
- תוכנית ניסיונית לתשלום באמצעות חבילות תשלום לרופאים שיתמרצו רופאים ומוסדות רפואיים לתאם טוב יותר ביניהם את הטיפול בחולה.
- הסף לבקשת זיכוי מס על הוצאות רפואיות עולה מ-7.5% ל-10%. הסף נשאר 7.5% לקשישים עד 2016.
- גביית מס מדיקר עולה מ-1.45% ל-2.35% ליחידים המרוויחים מעל 200,000$ או למשקי בית המרוויחים במשותף מעל 250,000$.
- מס של 2.9% על מכירת מכשור רפואי. רכישה של יחידים פטורה ממס זה.
- עד 2014
- חלופת ביטוח רפואי מדינתי פתוחה לעסקים קטנים וליחידים.
- יחידים בעלי הכנסה של עד 133% מקו העוני זכאים לביטוח ממשלתי.
- הכרה במס להוצאות רפואיות עד 400% מעלות החלופה של המדינה.
- תקרת הוצאה למבוטח מעבר לכיסוי הביטוחי.
- רוב האזרחים יחויבו ברכישת ביטוח כלשהו או יחויבו במס אחרת.
- תוכניות ביטוח לא יוכלו יותר לסרב לצרף לשורותיהן מבוטחים עם מחלות רקע.
- מעסיק עם מעל 50 עובדים שלא מעניק ביטוח בריאות לעובדים ישלם קנס של 2,000$ על כל עובד שמקבל סיבסוד ממשלתי לביטוח רפואי (30 העובדים הראשונים לא נספרים לצורך המס).
- חברות הביטוח הרפואי ישלמו היטל על פי נתח השוק שלהן.
- עד 2015
- התוכניות הממשלתיות ינהיגו מבנה תשלומים חדש, שיציב למטרה את איכות השירות ולא את נפח הפעילות.
- עד 2018
- מס על תוכניות ביטוח יקרות מאוד הממומנות על ידי המעסיק. תוכניות אלה מיועדות בדרך כלל למנהלים בכירים.
הדיון הציבורי בנושא הרפורמה[עריכת קוד מקור | עריכה]
לטענת כמה חוקרים[15], הרפורמה עשויה להועיל לאזרחים שאין ידם משגת לרכוש ביטוח, לכאלו הנאלצים להשלים עם ביטוח שאינו מלא, ולכאלו הזכאים היום לביטוח על חשבון המדינה. למי שאינו יכול להיות מבוטח, למי שנאלץ להשלים עם תת-ביטוח ולמי שזכאי לביטוח על חשבון המדינה. עבור המבוטחים במסגרת מקומות עבודה מסדר גודל בינוני או גדול לא יחול שינוי של ממש. לטענת קאטר ואחרים, התוכנית אף תביא לקיטון בהוצאות הבריאות בארצות-הברית[16][17]. חוקרים אחרים הזהירו מפני אופטימיות יתר[18], ואילו אחרים, ובמיוחד כלכלנים, עמדו על כך שלחוק תהיינה עלויות גבוהות בהרבה מהחזוי[19][20][21].
האמריקאים עצמם נחלקים (לרוב על פי השתייכותם המפלגתית) בשאלת תפקיד הממשלה בשוק הבריאות ובעיקר תפקידו של השלטון הפדרלי (לעומת מחוקקי המדינות). התומכים בביטוח בריאות כלל-אמריקני טוענים כי המספר העצום של אזרחים לא מבוטחים יוצר עלויות ישירות ונסתרות רבות, שרק הרחבת הביטוח על ידי הממשלה הפדרלית תוכל להקטין את העלויות. המתנגדים טוענים כי החיוב לרכוש ביטוח בריאות פוגע בחופש הפרט, ויש למצוא דרכים אחרות להקטין העלויות. שני צידי הספקטרום הפוליטי דנו גם בטיעונים פילוסופיים יותר, כמו האם הזכות לטיפול רפואי היא זכות יסוד שצריכה להיות ממומנת ומוגנת על ידי המדינה.
ראו גם[עריכת קוד מקור | עריכה]
קישורים חיצוניים[עריכת קוד מקור | עריכה]
הערות שוליים[עריכת קוד מקור | עריכה]
- ^ HMOs, moral hazard and cost shifting in workers' compensation, Butler, Richard J., Hartwig, Robert P., Gardner, Harold, Journal of Health Economics, 1997
- ^ Insurer and provider as the same firm: HMOs and Moral Hazard, T.E. Duston
- ^ AHRQ Employer-Sponsored Health Insurance Trends in Cost and Access Research in Action Issue 17
- ^ Int J Health Serv. 2009;39(4):669-97. The erosion of employer-sponsored health insurance: declines continue for the seventh year running. Gould E.
- ^ Health Serv Res. 2010 Jun;45(3):806-24. Epub 2010 Mar 10. Moral hazard matters: measuring relative rates of underinsurance using threshold measures. Abraham JM, Deleire T, Royalty AB.
- ^ Issue Brief (Commonw Fund). 2009 Sep;67:1-22. Out of options: why so many workers in small businesses lack affordable health insurance, and how health care reform can help. Findings from the Commonwealth Fund Biennial Health Insurance Survey, 2007. Doty MM, Collins SR, Rustgi SD, Nicholson JL.
- ^ health policy prescriptions. The Uninsured Versus The Insured: Who Subsidizes Whom? By John R. Graham. Vol.5 No.2, Revised. February 2007
- ^ Uninsured billed unfairly, USA Today, 2004
- ^ It’s The Prices, Stupid: Why The United States Is So Different From Other Countries, Higher health spending but lower use of health services adds up to much higher prices in the United States than in any other OECD country. by Gerard F. Anderson, Uwe E. Reinhardt, Peter S. Hussey, and Varduhi Petrosyan. Health Spending, HEALTH AFFAIRS - Volume 22, Number 3, May/ June 2003
- ^ "Income, Poverty, and Health Insurance Coverage in the United States: 2007."
"Income, Poverty, and Health Insurance Coverage in the United States: 2006."
Kaiser Commission on Medicaid and the Uninsured
News Conference by the President, July 22, 2009 - ^ American Journal of Public Health, December 2009, Vol 99, No.12
State-by-state breakout of excess deaths from lack of insurance
"Obama signs health care bill: Who won't be covered?" - ^ אומדן ה-CIA לתוחלת חיים בארצות העולם
- ^ World Population Prospects The 2006 Revision, ארגון הבריאות העולמי
- ^ הערכות הCIA לתוחלת חיים בלידה לקראת שנת 2010 לפי מדינות וישויות מדיניות
- ^ Newhouse JP., "Assessing health reform's impact on four key groups of Americans", Health Aff (Millwood). 2010 Sep;29(9):1714-24. תקציר: כאן
- ^ DaviD M. Cutler, Karen Davis, anD Kristof streMiKis, "The Impact of Health Reform on Health System Spending", Center for American Progress issue brief
- ^ Peter R. Orszag, Ph.D., and Ezekiel J. Emanuel, M.D., Ph.D., "Health Care Reform and Cost Control", N Engl J Med 2010; 363;7, August 12, 2010.
- ^ http://www.hsph.harvard.edu/centers-institutes/population-development/files/nejm_fiscal_sustainability.pdf Michael E. Chernew, Ph.D., Lindsay Sabik, B.A., Amitabh Chandra, Ph.D., and Joseph P. Newhouse, Ph.D., "Ensuring the Fiscal Sustainability of Health Care Reform", N Engl J Med 2010.]
- ^ http://www.cato.org/pubs/wtpapers/BadMedicineWP.pdf Christopher J. Conover, Bad Medicine: A guide to the real costs and Consequences of the New Health Care Law, Cato Institute, 2010.]
- ^ ]http://mises.org/daily/3914 Eric M. Staib, "New Regulations Will Destroy the Insurance Market", Mises Daily: Thursday, December 17, 2009.]
- ^ Eric M. Staib, "Obamacare is a Devastating Tax on the Working Class", Mises Daily: Thursday, Thursday, November 12, 2009.
