עצם
 | |
 | |
| תמונה תלת־ממדית של עצם. אפשר להקיש על התמונה ולסובב עם מקש שמאלי בעכבר לכל הכיוונים, כדי לראות את המבנה המדויק | |
| שיוך |
שלד |
|---|---|
| תיאור ב |
המילון האנציקלופדי ברוקהאוס ואפרון |
| מזהים | |
| לטינית (TA98) |
systema skeletale |
| טרמינולוגיה אנטומיקה |
A02.0.00.000 |
| TA2 (2019) |
366 |
| טרמינולוגיה היסטולוגיקה |
H3.01.00.0.00001 |
| FMA |
5018 |
| קוד MeSH |
A02.835.232 |
| מזהה MeSH |
D001842 |
| מערכת השפה הרפואית המאוחדת |
C0262950 |

עצם היא רקמת חיבור קשה וצפופה, המהווה חלק מרכזי בשלדם של רוב החולייתנים, מעניקה להם את צורתם, ומאפשרת את תפקודם. העצמות משתתפות בפעילויות תמיכה, תנועה, הגנה, אגירה, והפקת תאי דם בגוף. זוהי רקמה קשיחה, אך קלה ופריכה, שבחלקה החיצוני צפופה ובחלקה הפנימי ספוגית, דבר המקנה קלות בתנועה. אצל פעוט ישנן 270 עצמות, אשר חלקן מתאחות עם הזמן, ובבגרות ישנן 206 עצמות.
לעצם מספר תפקידים. העצם מאפשרת לגוף תנועה ומעניקה לו תמיכה. העצמות מספקות את ההתנגדות הנחוצה לשרירי השלד כדי לפעול. הן מסייעות לשרירים לשמור על מבנה אברי הגוף או לשנותו. בנוסף, הן מספקות אתרי אחיזה לשרירים. עצמות כגון הגולגולת והצלעות מספקות לאברי גוף פנימיים (כמו המוח והריאות, בהתאמה) הגנה מפני כוחות חיצוניים. העצם משמשת כאתר למאגר מינרלים בגוף. היא מסייעת בשמירה על מאזן היונים בגוף, ובפרט על משק הסידן, ובפעילות מטבולית. בעצמות מסוימות קיימים אתרים המכילים מח עצם בו מיוצרים ומתמיינים תאי הדם.
רקמת העצם היא רקמה דינמית – עצם נהרסת ונבנית במהלך החיים בתהליך של תחלופה. תהליך זה תלוי בגירויים מכניים, בגורמים מטבוליים, בהשפעות הורמונליות ובתרופות. עם ההזדקנות יש יותר הרס מבנייה, ולכן בזקנה העצמות נשברות בקלות רבה יותר.[1]
סוגי עצמות
[עריכת קוד מקור | עריכה]העצמות באדם מרכיבות את השלד ואת הגולגולת. ניתן להבדיל בין חמישה סוגי עצמות: ארוכות, שטוחות, קצרות, לא רגולריות, וססמואדיות.
עצמות ארוכות (Os longum) הן העצמות הבונות את הגפיים. הן מחולקות לשלושה מבנים עיקריים. קצה העצם (אפיפיזה) מורכב בעיקר מעצם ספוגית ומכיל את סחוס הגדילה. בין שני קצוות העצם מצוי גוף העצם (דיאפיזה), שהוא המוט המרכזי בעצם אשר מורכב בעיקר מעצם צפופה. חלק זה מכיל מח עצם ורקמת שומן. המטאפיזה היא אזור הגדילה בין קצה העצם לגוף העצם. אזור זה נעלם עם הגיל.
עצמות שטוחות (Os planum), הנקראות גם עצמות ממברנליות, נפוצות בעיקר בגולגולת. הן בנויות משלוש שכבות. הלוח החיצוני (Outer table) והלוח הפנימי (Inner table) הן שתי שכבות של עצם קומפקטית, וביניהן נמצא ספוג הביניים (diploe), שכבה מרכזית של עצם ספוגית. דוגמאות: עצם השכם, עצם הקודקוד, עצם המצח.
עצמות קצרות (Os breve) מרכיבות חלק מעצמות שורש כף היד ושורש הרגל. הן חסרות צורה מוגדרת ובדרך כלל מרובעות או מלבניות.
עצמות לא רגולריות (Os irregulare) הן עצמות שאין להן מראה אחיד, למשל האגן, חוליות עמוד השדרה, הלסת התחתונה ועוד.
עצמות ססמואידיות (Ossa sesamoideum) הן עצמות המשולבות בתוך גידים. מיקומן האופייני בגיד שעובר בסמוך למפרק כך שהן מרחיקות את הגיד מהמפרק וכן מגדילות את מומנט פעולת שריר, למשל עצם הפיקה בברך או עצם העדשה בשורש כף היד.
מבנה רקמת העצם
[עריכת קוד מקור | עריכה]העצם מורכבת מתאי רקמת חיבור מתמחה. בין תאים אלה מרובדות שכבות של סידן וסיבי קולגן המעניקות לעצם את קשיחותה. בעצם טיפוסית שני סוגי רקמת עצם המורכבים ממרכיבים אלה: רקמת עצם צפופה ורקמת עצם ספוגית. בנוסף לרקמות אלה, ניתן למצוא בחלק מהעצמות חלל במרכז העצם. בחלל זה נמצא על פי רוב מח העצם. את רקמת העצם עוטף מבחוץ מסב העצם (periosteum) העשוי רקמת חיבור צפופה ומבפנים מסב פנים העצם (endosteum) העשוי גם הוא רקמת חיבור. שתי רקמות חיבור אלו הן המקור לתאי המוצא של רקמת העצם (Osteoprogenitor cells), והן מכילות כלי דם המזינים את העצם.
חלקי רקמת העצם
[עריכת קוד מקור | עריכה]רקמת העצם הצפופה
[עריכת קוד מקור | עריכה]

רקמת העצם הצפופה (Substantia corticalis; Substantia compacta), הנקראת גם קומפקטית, מצויה בעיקר בחלקה החיצוני של העצם. היא בנויה ממבנים הקרויים "מערכות האוורס" (אוסטאונים). כל מערכת האוורס שכזו בנויה בצורה גלילית סביב תעלה קטנה המכילה כלי דם – תעלת האוורס. כלי הדם נושאים דם אל התאים החיים המצויים ברקמה, מספקים להם חמצן ומזון, ומפנים את הפסולת. סביב התעלה מסודרות 4–20 לוחיות (lamellae) מעגליות משותפות-מרכז, כאשר בין כל לוחית נמצאים סיבי הקולגן בזווית שונה. המערכות מסודרות בצפיפות זו לצד זו ליצירת מבנה קשיח העומד בפני זעזוע מכני. את החלל בין האוסטאונים ממלאות מערכות בין-רקמתיות (interstitial) – שרידים של אוסטאונים ישנים יותר שכבר החלו בתהליך התחלופה. נוסף על תעלות האוורס, שהולכות במקביל למסב העצם, תעלות פולקמן הולכות באלכסון לו ומובילות חומרי מזון ממסב העצם לתעלות ההאוורסיאניות. בין המפרציות שבהן יושבים תאי העצם מחברות תעליות, וזאת בניגוד לסחוס ששם התאים מבודדים.
את רקמת החיבור הצפופה עוטפות לוחיות היקפיות. הלוחיות ההיקפיות החיצוניות נמצאות מתחת למסב העצם, ובינן לבין המסב ישנם אגדים של סיבי קולגן שתפקידם לעגן את המסב ללוחיות אלו, ואלה נקראים סיבי שארפי (Sharpey's fibers) או סיבים מנקבים (perforating fibers). סיבים אלה נפוצים באזורים של חיבור גידים. השכבות ההיקפיות הפנימיות נמצאות מעל למסב פנים העצם.
רקמת העצם הספוגית
[עריכת קוד מקור | עריכה] ערך מורחב – רקמת עצם ספוגית
ערך מורחב – רקמת עצם ספוגית
רקמת העצם הספוגית מורכבת מאותם המרכיבים של הרקמה הצפופה, אך המבנה שלה כולל ענפים, הנקראים קוריות (trabeculae) וחללים רבים המעניקים לה מראה ספוגי. מראה זה עלול להטעות, שכן רקמה זו גם היא קשה ויציבה. תפקידה של הרקמה הספוגית הוא הענקת יציבות ונפח לעצם, בלא תוספת משמעותית במסתה.
מח העצם
[עריכת קוד מקור | עריכה] ערך מורחב – מח עצם
ערך מורחב – מח עצם
מח העצם הוא רקמת המוצא להתמיינות תאי הדם. הוא נמצא בעצמות ארוכות ובעצמות שטוחות. בעצמות מסוימות ניתן למצוא את מח העצם האדום (Medulla ossium rubra) – רקמה המהווה את האתר העיקרי לייצור תאי הדם. בשאר העצמות בהן נמצא חלל מרכזי הוא מכיל מח עצם צהוב (Medulla ossium flava) – רקמה המורכבת בעיקרה משומן, אך בשעת איבוד דם רציני היא משתנה למח עצם אדום המסייע בהפקת המלאי החסר של תאי הדם.
הרכב רקמת העצם
[עריכת קוד מקור | עריכה]תאי הרקמה
[עריכת קוד מקור | עריכה]תאי הרקמה מהווים שני אחוזים מרקמת העצם כולה. קיימים ארבעה סוגים של תאי עצם: אוסטאופרוגניטורים (Osteoprogenitor), הנותנים מוצא לתאי עצם בוגרים, אוסטאובלסטים (תאים בוני עצם), אוסטאוציטים ואוסטאוקלסטים (תאים סופגי עצם).
תאי המוצא לתאי עצם נמצאים במסב העצם ובמסב פנים העצם. יש להם פוטנציאל אוסטאוגני, כלומר הם יכולים להתמיין לתאי עצם, והם בעלי כושר חלוקה גבוה. תאים אלה אינם מפרישים מטריצה חוץ-תאית.
האוסטאובלסטים מסודרים בשורות באזור שבו העצם מתחדשת. יש להם גרעין גדול ואליפטי, והם מאוד פעילים עם רשתית תוך-פלזמתית מחוספסת ועם מערכת גולג'י מפותחות. הם מייצרים את האנזים פוספטאז בסיסי, שתפקידו ליצור משקעים של סידן וזרחן במטריצה. האוסטאובלסטים מפרישים משתית עצם (osteoid), אשר עוברת הסתיידות ליצירת מטריצת העצם.
האוסטאוציטים הם תאי עצם בוגרים אשר מתפתחים מהאוסטאובלסטים. הם נמצאים בתוך מפרציות, ומכיוון שמשקעי הסידן מקשים על העברת חומרי ההזנה בפעפוע, יש ביניהם תעליות אשר מתחברות למצמתים בממברנה שלהם.
האוסטאוקלסטים הם תאים גדולים מאוד שמטרתם הוא עיכול האוסטאוציטים לצורך תחלופה. מקורם הוא באיחוי של מספר תאים מקרופאגיים, כך שלכל תא אוסטאוקלסט גרעינים רבים. האוסטאוקלסטים ממוקמים באזורים של ספיגת עצם הנקראים מפרצי האושיפ (Howship's lacunae) והם יכולים לנוע. לתאים אלה יש קיפולים קטנים בממברנה אשר מגדילים את שטח הפנים שלהם. האוסטאוקלסטים סופגים את העצם באמצעות הפרשת חומצה שמאכלת את המטריצה האי-אורגנית, ובכללה את משקעי הסידן והזרחן, ואנזימים שמפרקים את החלק האורגני.
המטריצה החוץ-תאית
[עריכת קוד מקור | עריכה]המטריצה החוץ-תאית בעצם מתחלקת לאורגנית ואי-אורגנית. הרכיב האורגני מהווה כ-30% מרקמת העצם וכולל סיבי קולגן מסוג I, פרוטאוגליקנים וחלבונים נוספים. הפרוטאוגליקנים בעצם שונים מאלה שבסחוס בכך שהם קטנים יותר ומכילים פחות סולפט, דבר ההופך אותם לקשיחים יותר וגמישים פחות. עם החלבונים הנוספים בעצם נמנים האוסטאוקלצין וסיאלופרוטאין. הרכיב האי-אורגני מהווה כ-70% מרקמת העצם. עיקרו גבישים של הידרוקסיאפטיט המקנים לעצם קשיחות. ההידרוקסיאפטיט נוצר במטריצה החוץ-תאית של כונדרוציטים היפרטרופיים במהלך ההתגרמות התוך-סחוסית, והוא משמש מאגר של סידן וזרחן. שאר המינרלים הם כמויות קטנות של מגנזיום, נתרן, אשלגן, פלואור וכלור.
התגרמות העצם
[עריכת קוד מקור | עריכה]עצמות החולייתן נוצרות בשלב העוברי ומתפתחות אט-אט עד לקבלת עצם בוגרת. ההתפתחות מתחילה בשלבים המוקדמים של ההתפתחות העוברית, שם נוצרות לראשונה תבניות סחוס בהן תיווצרנה העצמות העתידיות. בשלבים מתקדמים יותר של העוברות, חודרות אל כל תבנית שכזו כלי דם. כלי הדם מזינים את האוסטאובלסטים, המפרישים את חומרי היסוד של רקמת העצם העתידית אל התבנית הסחוסית. מרגע שתאים אלה מוקפים ושקועים בהפרשות של חומר היסוד הם קרויים אוסטאוציטים. האוסטאוציטים אחראים בעצם הבוגרת על תחזוקתה השוטפת של הרקמה. העצם ממשיכה להתפתח לדמות עצם בוגרת גם לאחר הלידה. אף שרוב התבנית הסחוסית הראשונית מתפרקת (התפרקות זו אחראית גם ליצירת חלל מח העצם), נותר סחוס בקצות העצם ובאזורים מסוימים בתוכה. גם סחוס זה מתבלה ונשחק במהלך חיי האורגניזם. הסחוס שבקצות העצם מסייע בהגנה על שחיקת העצם במפרקים. בגלל ההתכלות ההדרגתית של הסחוס הנותר, משתמשים בפתולוגיה ובארכאולוגיה באותם אתרים בתוך העצם בהם נותר סחוס כדי לקבוע את גיל העצם.
רקמת העצם הראשונה שמתפתחת היא העצם הארוגה (woven bone, immature bone, primary bone). זוהי רקמת עצם ספוגית המאופיינת במפרציות לא מסודרות, וכן בסיבי קולגן עבים שאינם מסודרים. זהו מבנה זמני, אשר לאחר הלידה ניתן לראותו רק בעצמות שטוחות בגולגולת, בכיסי השיניים, בכמה נקודות אחז של גידים, וכן בעת חידוש עצם שבורה. עצם זו היא קשיחה פחות ועומדת בכוחות גזירה או מתיחה שבהם עצם בוגרת הייתה נשחקת. מהעצם הארוגה מתפתחת העצם הלוחיתית (lamellar bone, mature bone, secondary bone), הבוגרת. העצם הלוחיתית יכולה להיות צפופה או ספוגית, כאשר במבנה זה התאים וסיבי הקולגן מסודרים במבנה.
נהוג להבחין בין שתי צורות עיקריות בהן העצם מתפתחת: התגרמות תוך-סחוסית (endochondral ossification), האופיינית לעצמות ארוכות, והתגרמות תוך-ממברנלית (intramembranous ossification), האופיינית לעצמות שטוחות.
התגרמות תוך-ממברנלית מתרחשת בעיקר בהתפתחות העוברית. העצם מתפתחת ישירות מתאי המזנכימה (התאים הראשוניים שמהם מתמיינים כל סוגי רקמת החיבור, אולם כאן ההתפתחות מהמזנכימה היא ישירה). רקמת המזנכימה, אשר מכילה כלי דם רבים, מתמיינת לאוסטאובלסטים, המפרישים את המטריצה החוץ-תאית ומאורגנים סביבו. המטריצה בשלב זה טרם עברה הסתיידות. האוסטאובלסטים מפרישים גם שלפוחיות (matrix vesicles), המכילות אנזימים שמסייעים בתהליך ההסתיידות ויצירת ההידרוקסיאפטיט. בשלב זה ישנם גם אוסטאוציטים היושבים במפרציות בתוך מטריצת העצם המתהווה, וכן אוסטאוקלסטים הסופגים את העצם. בשלב מאוחר יותר תיווצר רקמת מסב העצם מסביב לעצם השטוחה.

בהתגרמות תוך-סחוסית העצם מתגרמת מסחוס זגוגי. ההתגרמות מתחילה להתפתח בעובר בשבוע העשירי, אז תאי מזנכימה מתמיינים לכונדרובלסטים, אשר יוצרים את הסחוס הזגוגי. בקצוות הסחוס נוצר הצווארון של מסב העצם (periosteal collar) מעצם ארוגה על ידי התגרמות תוך-ממברנלית. מרכז ההתגרמות הראשוני נמצא בגוף העצם, ובו כונדרוציטים עוברים היפרטרופיה בעוד המטריצה עוברת הסתיידות. הכונדרוציטים ההיפרטרופיים מפרישים שני סוגים של שלפוחיות למטריצה, והן יכולות להכיל אנזימים ליזוזומליים או פוספטאז בסיסי שגורם להסתיידות ראשונית. כתוצאה מההפרשה אין אפשרות לפעפוע דרך המטריצה והכונדרוציטים מתים מכיוון שאינם מקבלים חומרי הזנה. הכונדרוציטים משאירים אחריהם סחוס שעבר הסתיידות. לאחר מכן כלי דם ותאים דמויי מזנכימה חודרים ממסב העצם לאזור גוף העצם, ואוסטאובלסטים המתפתחים מהתאים דמויי המזנכימה בונים עצם ראשונית ארוגה על גבי הסחוס. כמו כן, אוסטאוקלסטים יוצרים בגוף העצם חלל למח העצם. נוסף, במרכז ההתגרמות השניוני שנמצא בקצה העצם, תאי הסחוס עוברים גם כן היפרטרופיה והמטריצה עוברת הסתיידות. אוסטאובלסטים אז בונים עצם ספוגית באזור זה.
במהלך ההתגרמות התוך-סחוסית, סחוס הגדילה, הבנוי סחוס זגוגי, יוצר מבנה מסודר של ארבעה אזורים שניתן להבחין בהם: אזור הסחוס הנח, שבו תאי הסחוס במנוחה במפרציות קטנות, אזור ההתרבות, שבו יש חלוקות רבות והתאים מסתדרים בשורות או בעמודים, אזור ההיפרטרופיה, שבו התאים והמפרציות גדלים על מנת לבנות מקום לבניין העצם, אזור ההסתיידות, שבו שוקע הסידן במטריצה ותאי הסחוס מתים מחוסר תזונה.
לקראת סוף גיל ההתבגרות, נסגר קצה העצם, כאשר חללי מח העצם של קצה העצם וגוף העצם מתאחדים וסחוס הגדילה נעלם. כאשר משתמשים בצילום רנטגן לניבוי גדילה לאורך בודקים כמה חומר נשאר בסחוס הגדילה – אם הסחוס כמעט סגור אפשר לנבא שהגדילה לאורך כמעט נעצרה.
גדילת עצם ארוכה לרוחב מאופיינת בהתעבות העצם, אשר נעשית על ידי אוסטאובלסטים שבונים רקמת עצם באזור מסב העצם. במקביל, אוסטאוקלסטים סופגים רקמת עצם מאזורים פנימיים בעצם ומגדילים את נפח חלל מח העצם. התעבות העצם ממשיכה לרוב עד גיל 25–30, ובמסגרתה עולה צפיפות מסת העצם. העלייה הגדולה בצפיפות זו מושגת בעיקר בתקופת ההתבגרות, והיא מושפעת בין היתר מקיומו של עומס פיזי על העצם. לכן, פעילות גופנית אצל מתבגרות, לרבות תרגילי כוח ומשקולות, עוזרת להגדלת מסת העצם ויכולה לעזור במניעת דלדול עצם.
תחלופת רקמת העצם
[עריכת קוד מקור | עריכה]תחלופה תדירה של מינרלים בעצמות שומרת על רמות המינרלים בגוף ועל מבנה העצם. בתהליך זה אוסטאוקלסטים סופגים את הרקמה בפנים העצם ומפחיתים ממסת העצם, דבר החיוני לחופש התנועה של האורגניזם, ומנגד, אוסטאובלסטים מרבדים מינרלים על פני העצם וכך מעלים את קשיחות העצם ועמידותה. המינרלים אשר נגרעים מהעצם נספחים אל פעילותם המטבולית של תאי הגוף. תהליך תחלופת העצם הוא חלק בלתי נפרד בשמירה על משק הסידן בגוף, וכן בתחזוקה של העצם אשר נשחקת בצורה מכנית במהלך החיים.
אוסטאוקלסטים נדבקים למשטח הרקמה על ידי אינטגרינים וקדהרינים ומפרישים אנזימים פרוטאוליטיים שמפרקים את המטריצה החלבונית בעצם וחומצות המפרקות את החלק המינרלי בה. כך האוסטאוקלסטים יוצרים חרירים של ספיגת עצם. שלב זה לוקח כשבועיים, כאשר באדם בוגר יש בזמן נתון כשני מיליון חרירים. אל תוך החרירים הללו נכנסים אוסטאובלסטים ומניחים את המטריצה החלבונית, שעוברת תהליך של מינרליזציה. שלב הבנייה ומינרליזציה אורך כשלושה חודשים, ומאחר שהוא אורך יותר זמן משלב הפירוק, ישנו סיכוי גדול יותר לפגיעה בו אשר תגרום לפתולוגיה – מסת עצם קטנה או מינרליזציה פחותה.
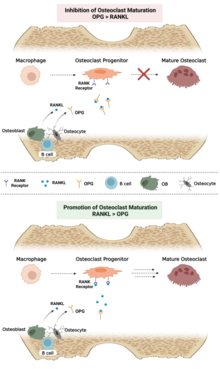
תהליך תחלופת העצם מווסת על ידי הורמונים וחומרים כימיים אחרים. פעילות האוסטאובלסטים מוגברת על ידי הורמון גדילה, הורמונים המופרשים מבלוטת התריס והורמוני מין (אסטרוגנים ואנדרוגנים). אוסטאובלסטים, בתורם, יכולים לצד בניית העצם גם לעודד את פעילות האוסטאוקלסטים, קרי את ספיגת העצם, על ידי האצת התמיינותם מתאי המוצא. תהליך זה מתווך על ידי הפרשת ציטוקינים כמו RANK-ליגנד ואינטרלויקין 6.
על גבי תאי המאקרופאג'ים אשר עתידים להתאחות לכדי אוסטאוקלסט ממוקמים קולטנים המכונים RANK, והפעלת קולטנים אלו גורמת להיווצרות אוסטאוקלסטים. הליגנד לקולטן זה, אשר מכונה RANKL או RANK-ליגנד, מופרש על ידי מספר תאים, כולל אוסטאובלסטים ותאי B ממח העצם. לפיכך תאי הבלסט בוני העצם מווסתים גם את פעילותם של תאי הקלסט מפרקי העצם. לצד הפרשת RANKL, מפרישים אוסטאובלסטים, אוסטאוציטים ותאי B גם אוסטאופרוטגרין (OPG). למולקולה זו מבנה דומה ל-RANK, ולכן נקראת גם "Decoy Receptor"; ביכולתה לקשור את ה-RANKL החופשי ולמנוע ממנו לקשור את קולטני ה-RANK של תאי הקלסט. ההשפעה הסופית על תאי האוסטאוקלסט תלויה במאזן RANKL-OPG, וישנם חומרים כימיים רבים והורמונים רבים המשפיעים על מאזן דינאמי זה. למשל, הורמוני תריס והורמון הגדילה מגבירים את פעילות תאי האוסטאובלסט, מפחיתים הפרשת אוסטאופרוטגרין (OPG), ומעודדים בניית עצם. במקביל, ויטמין D ו-PTH הגורמים להפרשת חומרים אשר מפחיתים את ההפרשה של אוסטאופרוטגרין, ולפיכך מגבירים את התמיינות תאי המוצא לאוסטאוקלסטים לשם פירוק העצם. קלציטונין הוא הורמון המעכב את ספיגת העצם על ידי האוסטאוקלסטים.
מכיוון שלעצם הספוגית שטח פנים גדול יותר מאשר לעצם הצפופה, קצב התחלופה של העצם הספוגית גבוה פי שישה מזה של העצם הצפופה. זאת אומרת שלעצם הספוגית תפקיד גדול יותר בוויסות משק הסידן. הדבר גם מתבטא בגיל המבוגר כאשר רמת בניית העצם יורדת, ולכן העצמות שנוטות יותר להידלדל הן עצמות בעלי תכולת רקמת עצם ספוגית גבוהה יותר.
מחלות ופציעות
[עריכת קוד מקור | עריכה]
מחלות עצם מסווגות ב-ICD-10 תחת הפרעות של מערכת השריר-שלד ורקמות החיבור (פרק 13). פציעות המערבות את העצם נכללות תחת פציעות, הרעלות ותוצאות של גורמים חיצוניים (פרק 19), וזאת לפי האיבר שנפגע.
הפרעה בהמשכיות מבנה העצם מוגדרת כשבר. הפרעות כאלה עלולות להיגרם כתוצאה מטראומה גופנית, או בעקבות מאמץ נורמלי בעצמות הסובלות מפגיעה בהרכבן. באורתופדיה משתמשים בצילום רנטגן על מנת להתבונן במבנה העצם, ותוך כדי כך לבחון קיום של שבר ואת חומרתו, בהתבסס על חדירותן הנמוכה של רקמות צפופות, כמו עצם, לקרני רנטגן. במקרים רבים של שברים משתמשים בתחבושת גבס, על מנת לקבע את העצם השבורה ולאפשר לה להתאחות.
מחלה של העצם שבה דחיסות המינרלים בעצם פוחתת היא דלדול עצם (אוסטאופורוזיס). מכיוון שדחיסות המינרלים פוחתת, העצם חשופה יותר לשברים, גם כתוצאה ממאמצים לא חריגים. המחלה אופיינית לגילאים מבוגרים (מעל 50), כאשר סיכויי התחלואה הם אחת מתוך שלוש נשים ואחד מתוך שנים-עשר גברים. מחלות בולטות אחרות הן דלקת העצם, נמק העצם, רככת, פרכת ונוירופיברומטוזיס.
ראו גם
[עריכת קוד מקור | עריכה]לקריאה נוספת
[עריכת קוד מקור | עריכה]- Keith L. Moore, Arthur F. Dalley, Anne M. R. Agur, Clinically Oriented Anatomy, 6th Edition, Lippincott Williams & Wilkins, 2010, pp. 19-25, ISBN 978-1-60547-652-0.
- Anthony L. Mescher, Junqueira's Basic Histology, 12th Edition, McGraw-Hill, pp. 121-139, ISBN 978-0-07-160431-4
קישורים חיצוניים
[עריכת קוד מקור | עריכה]- הסבר והדמיה תלת־ממדית של סוגי העצמות בגוף האדם, מתוך אתר ה-BBC (באנגלית)
- איתי נבו, חקר בדגי חרב שופך אור חדש על תהליכי בניית עצמות, אוקטובר 2014 (ארכיון)
- אתר מטח - עצמות, שברים והתאחות: מבנה העצם.
- מבט אל תוך העצם בתלת מימד - Hilzbook.(הקישור אינו פעיל)
- עצם, באתר אנציקלופדיה בריטניקה (באנגלית)
 עצמות, דף שער בספרייה הלאומית
עצמות, דף שער בספרייה הלאומית
הערות שוליים
[עריכת קוד מקור | עריכה]- ^ קולגן פלוס, עצמות חלשות, 21/06/2021
- ^ Gal Kojuchov, The Interplay of Hypoxia Signaling and B Cells Drives Bone Remodeling, JIMS - Journal of Israeli Medical Students, 2022, עמ' JIMS 2022; 03: 42–51
