מחלת עור
יש לערוך ערך זה. ייתכן שהערך סובל מבעיות ניסוח, סגנון טעון שיפור או צורך בהגהה, או שיש לעצב אותו, או מפגמים טכניים כגון מיעוט קישורים פנימיים.
| ||
| יש לערוך ערך זה. ייתכן שהערך סובל מבעיות ניסוח, סגנון טעון שיפור או צורך בהגהה, או שיש לעצב אותו, או מפגמים טכניים כגון מיעוט קישורים פנימיים. | |
| תחום |
רפואת עור |
|---|---|
| מיקום אנטומי |
חלק מהעור |
| גורמי סיכון |
עישון |
| טיפול | |
| קישורים ומאגרי מידע | |
| MeSH | D012871 |
| סיווגים | |
| ICD-10 |
L98.9 |
| ICD-11 |
EM0Z |
מחלת עור היא שם כולל לקבוצה של מחלות הפוגעות במערכת הכסות. קיימות מחלות עוריות ראשוניות, מחלות דלקתיות סיסטמיות, מחלות זיהומיות, תפרחות משניות, תגובות לתרופות ומחלות קולגן או מחלות סיסטמיות אחרות.
מחלות העור נחקרות במסגרת ענף הדרמטולוגיה שמתייחס לפתולוגיות בכל שכבות העור (האפידרמיס, הדרמיס וההיפודרמיס); פתולוגיות בשכבה העליונה הן השכיחות יותר.
רקע
[עריכת קוד מקור | עריכה]העור הוא אחד האיברים הגדולים של הגוף. במבוגר, שטח העור מגיע ל-1.5 עד 2 מ"ר ומשקלו יכול להגיע ל-18 עד 20 ק"ג. העור מונע את כניסתם של מיקרואוגניזמים ואנטיגנים לגוף. הוא מווסת את כמות הנוזלים ואת טמפרטורת הגוף, מגן נגד הקרינה האולטרה סגולה ואחראי על סינתזת ויטמין D.
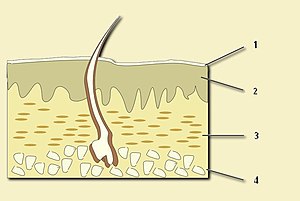
העור הוא איבר שכבתי, הבנוי משלוש שכבות:
לכל שכבה מבנה, תאים ומחלות משלה.
בנוסף, כולל העור את השְׂעָרוֹת, הציפורניים ובלוטות החֵלב (טפולות העור (adnexa)).
מחלות עור גנטיות ומשפחתיות
[עריכת קוד מקור | עריכה]מחלות עור תורשתיות נקראות "גנו-דרמטוזות". הבסיס התורשתי יכול להיות בעל תורשה ברורה (רצסיבית או דומיננטית), או מחלות המופיעות בשכיחות גבוהה יותר אצל משפחות מסוימות לעומת השכיחות באוכלוסייה הכללית (clustering).
תמס בועתי של העור
[עריכת קוד מקור | עריכה] ערך מורחב – תמס בועתי של העור
ערך מורחב – תמס בועתי של העור
תמס בועתי של העור (Epidermolysis Bullosa) הוא מחלה תורשתית מולדת, שבה יש פגם בחיבור בין שכבות העור. מקובל לחלק את המחלה לשלוש קבוצות לפי הפגם – כאשר הפגם יכול להיות באפידרמיס עצמו, בתאים הבזאליים, בחיבור שבין האפידרמיס לדרמיס, או בשכבה הדרמלית. התורשה אוטוזומלית – דומיננטית או רצסיבית. הפגיעה במחלה זו, מלבד היווצרותן של שלפוחיות, יכולה לערב גם את מערכת העיכול, או לגרום לצלקות, אובדן של ציפורניים ודיסטרופיה שלהן (פגם או ליקוי, בתפקוד או באנטומיה).
יובש העור (Ichthyosis)
[עריכת קוד מקור | עריכה] ערך מורחב – יובש העור
ערך מורחב – יובש העור
במרבית המקרים, סימני המחלה מופיעים בלידה או סמוך לזמן הלידה. קיימות תצורות שונות התלויות בתורשה (גנטיקה), וקיימת גם תצורה נרכשת אצל מבוגרים, שבה המחלה מלווה בגידולים ממאירים. מחלות אלו מאופיינות בקשׂקשׂת הנוצרת כתוצאה מהפרעות בקרטינזציה של העור. בחלק מן המקרים יש הקלה בתופעות העוריות בתקופת הקיץ. המחלה מטופלת בחומרים המביאים להגברת הלחות של העור. התורשה יכולה להיות רצסיבית, דומיננטית או בת-אחיזה ל־x.
טרשת גבשושית
[עריכת קוד מקור | עריכה]טרשת גבשושית (Tuberous sclerosis) היא מחלה תורשתית שנובעת מפגיעה בגנים TCS1 או TCS2. גן זה מקודד לחלבון tuberin שהוא סוג של מַדְבַּר גידול (tumor suppressor). המחלה מועברת בצורה אוטוזומלית דומיננטית, בחדירות משתנה. המאפיינים העיקריים של המחלה הם אפילפסיה, פיגור שכלי ואנגיופיברומות בפנים – חטטיות (פפולות) כיפתיות ורודות אדומות בפיזור סימטרי על הלחיים. מעבר לכך המחלה עלולה לפגוע כמעט בכל איבר בגוף - במערכת העצבים המרכזית (בליטות בין החומר הלבן והאפור בקורטקס), כתמים היפופיגמנטריים בעור (דמויי עלה - ash leaf), רבדומיומה (גידול של השריר) בעליה, ציסטות בכליות, נקבים באמייל ופיברומות בחניכיים, המרטומה של הרשתית.
קסרודרמה פיגמנטוזום
[עריכת קוד מקור | עריכה] ערך מורחב – קסרודרמה פיגמנטוזום
ערך מורחב – קסרודרמה פיגמנטוזום
קבוצת מחלות תורשתיות נדירות אוטוזומליות רצסיביות. במחלות אלו קיים פגם ביכולת הגוף לתקן נזקים ב־DNA – בעור של חולים אלו קיימת רגישות יתר לאור על סגול באזורי העור החשופים לשמש. מתפתחת אריתמה (אודם) וקשׂקשׂים בדומה לשינויים שגורמת בכוויית שמש. במשך מספר שנים העור נעשה דק ואטרופי, עם נמשים וטלנגיאקטזיה. שינויים דומים מופיעים בעיניים, עם דלקת ופיגמנטציה של הלחמית ולעיתים עם דלקת קרנית והפרעות בראייה. בגיל ההתבגרות עלולים להופיע גידולים ממאירים בעור הפגוע, בעיקר קרצינומה קשׂקשׂית אך גם קרצינומה של תאי הבסיס, או מלנומה ממאירה.
אטופיק דרמטיטיס
[עריכת קוד מקור | עריכה] ערך מורחב – אטופיק דרמטיטיס
ערך מורחב – אטופיק דרמטיטיס
מחלה זו, המכונה גם "דלקת עור אטופית" ו"אסתמה של העור", מתבטאת דלקת כרונית של העור והיא שכיחה ביותר אצל תינוקות. ההורשה אינה בתבנית דומיננטית או רצסיבית אלא מסוג clustering – ל־60% מהחולים במחלה זו יש רקע משפחתי של מחלה אטופית (כגון, נזלת אלרגית ואסתמה). היא מאופיינת באדמומיות של העור, פריחה אקזמטוטית וגרד. לילדים החולים במחלה זו יש נטייה לפתח נזלת אלרגית ואסתמה. במרבית החולים רמת הנוגדן IgE גבוהה, פי 5 עד 10 מהנורמה. אצל חלק מהחולים ניתן למצוא הפרעות בחיסון התאי – יצירה מופחתת של אינטרפרון גמא למשל. בנוסף החולים נושאים את החיידק סטפילוקוק אוראוס בשכיחות גבוהה מאוד ביחס לאוכלוסייה הכללית, כי העור הסדוק מעלה את יכולתם של החיידקים להיכנס לתוכו. סוברים כי אחד הגורמים המביאים למחלה הוא רמות גבוהות מדי של האנזים הכימוטרופי, אשר גורם לפגיעה מוקדמת בתאים ובפרט ב־corneodesmosomes, ועל ידי כך מביא לפגיעה בחיץ של העור וביכולתו לחסום איבוד נוזלים או מניעת כניסה של פתוגנים.
פסוריאזיס
[עריכת קוד מקור | עריכה] ערך מורחב – פסוריאזיס
ערך מורחב – פסוריאזיס
מחלה נפוצה יחסית המאופיינת בתורשה מסוג clustering. זו מחלה כרונית של העור הפוגעת בכ־1%–3% מהאוכלוסייה והיא מתחילה לפני גיל 20. הנגעים במחלה זו מאופיינים באזור אריתמטוטי (אדום) כתוצאה מהרחבה של כלי דם, ומעליו שכבה קשׂקשׂית. המחלה נוצרת כתוצאה מתחלופה מוגברת של התאים. במצב נורמלי התאים משכבת הבסיס של האפידרמיס מתחלקים ונודדים אל שכבת הקרן במשך 35 ימים ולאחר מכן מתנתקים, לעומת זאת בפסוריאזיס הנדידה של התאים משכבת הבסיס לשכבת הקרן אורכת 7 ימים בלבד, התאים לא מספיקים למות ולכן לא מתנתקים ומתקבלת קשׂקשׂת. קיימות כמה צורות של ביטוי קליני – הצורה השכיחה בגיל הילדות היא פסוריאזיס רובדית (psoriasis vulgaris) יש נטייה להופעת פריחה באזורים האקסטנסוריים, ולעיתים בצורת רבדים. לעיתים קיימים גם שקעים נקודתיים על הציפורן עצמה וזהו סימן למחלה. פסוריאזיס טיפתית (guttate) - מתבטאת בנגעים עגולים, קטנים ומפושטים על פני הגוף. לרוב צורה זו מופיעה בעקבות זיהום סטרפטוקוקלי או וירלי, מכת שמש או לאחר גמילה מטיפול בסטרואידים.
פסוריאזיס אינוורסה - מערבת אזורים פלקסוריים - הנוטים להיות לחים יותר ולכן תהיה פחות קשׂקשׂת. בפסוריאזיס ניתן לטפל בחשיפה לאור על סגול- UVB (למשל בים המלח, שם קרינת ה־UVA נמוכה יחסית ומורידה את סכנת הכוויות), משחות סטרואידיות, שימוש ברטינואידים ועוד.
נוירופיברומטוזיס
[עריכת קוד מקור | עריכה] ערך מורחב – נוירופיברומטוזיס
ערך מורחב – נוירופיברומטוזיס
מחלה הקשורה בפגיעה במערכת העצבים, כרוכה בפגיעה בגן המייצר נוירופיברין, במחצית מהמקרים אלו מוטציות חדשות בגן. נוירופיברומטוזיס יכולה לערב בין היתר כתמי "קפה בחלב" על פני הגוף, נמשים באזורים שאינם חשופים לשמש, נודולים מסוג Lisch nodules בעיניים, גליומה של העצב האופטי, דיספלזיה של עצם היתד ועוד. לצורך אבחון המחלה יש לאבחן 2 קריטריונים קליניים מתוך 7 כאמור לעיל, וכאשר קרוב מדרגה ראשונה שחולה יש צורך רק בקריטריון אחד נוסף למתן האבחנה. התסמונת מלווה בסיבוכים שונים, לרבות סיבוכים במערכת העצבים (אפילפסיה, הידרוצפלוס), קומה נמוכה, סקוליוזיס, התבגרות מוקדמת, יתר לחץ דם וכו'.
קריאטוזיס פילאריס
[עריכת קוד מקור | עריכה]מחלת עור נפוצה מאוד המתאפיינת בעור מחוספס ובהופעת גבשושיות קטנות על פני העור, בעיקר בזרועות. לא מדובר במחלה מסוכנת, והמטופלים מתלוננים בעיקר על המראה הלא אסתטי של העור. אצל אנשים רבים מתלווה קרטוזיס פילאריס לדלקת עור אטופית אך היא יכולה להופיע לבדה, ללא מחלות נלוות.
אחר
[עריכת קוד מקור | עריכה]הפרעות נוספות הכוללות מרכיב גנטי תחת קבוצה זו, הן בין היתר:
- לבקנות - פגם בייצור מלנין, אשר יכול לגרום בנוסף לפוטופוביה, ניסטגמוס, והפרעות בראייה.
- אינקוטיננטיה פיגמנטי - מחלה תורשתית נדירה הפוגעת בדרך כלל בנקבות (קטלנית אצל זכרים) - פריחה קווית ונגעים פיגמנטריים הכוללים בין היתר גם הפרעות בצורת השיניים, מערכת העצבים המרכזית, עיניים, ציפורניים ועצמות.
- סינדרום צ'דיאק היגשי - הגוון של לבקנות - תורשה אוטוזומלית רצסיבית, מאופיין באזורים נרחבים של עור בהיר יותר, פוטופוביה וניסטגמוס, ולעיתים הגדלת טחול, הגדלת כבד ונטייה מוגברת לזיהומים.
נגעים מולדים של כלי הדם וביטויים של דלקת כלי דם בעור
[עריכת קוד מקור | עריכה]נגעים מולדים של כלי הדם
[עריכת קוד מקור | עריכה]ל־50% מהיילודים יש נגע מולד של כלי דם, וזהו הנגע המולד השכיח ביותר. נהוג לחלק את הנגעים של כלי הדם לשתי קבוצות עיקריות:
- המנגיומה - נגעים שבהם יש שגשוג של תאי האנדותל בכלי הדם המעורבים.
- מלפורמציה ווסקולרית - פגם התפתחותי של כלי הדם, שהם בעלי מבנה דיסמורפי ללא שגשוג של תאי האנדותל.
המנגיומה
[עריכת קוד מקור | עריכה] ערך מורחב – המנגיומה
ערך מורחב – המנגיומה
המנגיומה שכיחה בכ־1% עד 2% מהילודים, ואצל פגים השכיחות עולה ל־25% (אצל פגים במשקל של פחות מקילו). הנגע שכיח פי 3 אצל בנות. יש מספר סוגים של המנגיומות: ההמנגיומה יכולה להיות שטחית, בולטת מעל פני העור ודמוית תות, שיכולה להתפתח לאחר הלידה. בנוסף יכולה להיות המנגיומה עמוקה של כלי דם גדולים יותר, כגון ורידים, שהעור מעליה הוא בצבע רגיל או כחלחל, גדלה בהדרגה עד גיל שנה ולאחר גיל שנתיים נסוגה באופן אטי. כ־70% מכלל ההמנגיומות הן בעלות צורה מעורבת. בשל המהלך הטבעי השפיר של המנגיומות בדרך כלל אין צורך בטיפול, עם זאת מקובל לטפל במקרי המנגיומה הגורמים לעיוות, פגיעה תפקודית או סיבוכים במקרים מסכני חיים על ידי שימוש בסטרואידים (פרדניזון). ישנו טיפול בישראל ומחוצה לה באמצעות התרופה דרלין (propranolol) הניתנת במקרים שונים.
מלפורמציה וסקולרית
[עריכת קוד מקור | עריכה]זהו פגם התפתחותי מולד, שיכול להתחלק למספר קבוצות: עיוותים הכוללים זרימה אטית של כלי הדם (פגם בנימים, בזרימה לימפטית או בזרימה הוורידית), זרימה מהירה של כלי דם (נצור עורק־וריד), או עיוותים מורכבים (נימים וורידים, עורקיקים וורידים וכו'). הפגם השכיח ביותר בקבוצה זו הוא שומה (Nevus flammeus) פגם התפתחותי מולד של כלי דם קפילריים, הבא לידי ביטוי ככתם ורוד עד סגול בעל גבולות חדים.
ביטויי ווסקוליטיס בעור
[עריכת קוד מקור | עריכה]מלבד נגעים ווסקולרים מולדים, קיימים ביטויים הקשורים בכלי דם בעור כתוצאה מקיומן של מחלות דופן כלי הדם - דלקת כלי דם (vasculitis). הביטוי העורי של דלקת כלי הדם יכלול הסננה של כלי הדם עצמם בתאי דם לבנים (פולימורפונוקליאריים) והופעה של נמק פיברינואידי בכלי הדם. באופן כללי דלקת בכלי הדם יכולה להיות בכל מיני איברים בגוף ולעיתים פוגעת במספר מערכות בגוף; עם זאת לעיתים קרובות אחד הביטויים הקליניים הראשוניים יהיה בעור עצמו.
- דלקת של כלי הדם הקטנים בעור (cutaneous small vessel vasculitis): קיימת פגיעה בכלי דם קטנים בעור בלבד, הפגיעה בכלי הדם הללו גורמת לפורפורה שניתן למישוש. המחלה מופיעה בגלים, כמחצית מהמקרים הם ללא סיבה ברורה, בחלק מהמקרים כתוצאה מזיהום, מחלות קולגן שונות, תגובה לתרופות כגון פניצילין או ממאירות. הטיפול הוא מתן משככי כאבים, NSAIDS או קולכיצין וסטרואידים, בהתאם לחומרת הנגעים בעור.
- דלקת כלי דם אוטואימונית (Cryoglobulinemic vasculitis): בעיקר כתוצאה מזיהום בהפטיטיס C - נוגדנים שוקעים בדפנות כלי הדם יחד עם מרכיבי משלים וגורמים לדלקת בדופן כלי הדם. מופיעות פופורות קטנות מאוד שיכולות להיות נמושות ותוך מספר ימים הופכות לפריחה חומה. יכולים להיות קשרים תת-עוריים או הופעה של עור בצבע שנהב שם שרטוט כלי הדם מעליו: livedo reticularis. יכולים להיות בנוסף כאבי פרקים, דלקת פרקים וחולשה.
- ארגמנת על שם שונליין-הנוך: דלקת כלי דם אצל ילדים קטנים, כאשר במרבית המקרים קודם לה זיהום בדרכי הנשימה. קיימת פריחה עם חטטיות נמושות שמופיעות בעיקר בגפיים התחתונות. בנוסף במרבית המקרים יש כאבי בטן, ולעיתים גם פגיעה בכליה. במחלה זו יש שקיעה של הנוגדן IgA בכלי הדם עצמם, והמחלה חולפת מאליה לאחר 6 עד 16 שבועות.
- גרנולומטוזיס על שם ווגנר – סוג של דלקת דופן כלי הדם, נדירה, המאופיינת במעורבות ריאתית - גרנולומות עם נמק בדרכי הנשימה העליונות והתחתונות. ניתן לראות מעורבות עורית בכמחצית מהמקרים- פורפורה, עירוב של הגפיים (בעיקר רגליים), כיבים בפה ומרפקים.
- פוליארתריטיס נודוסה: מחלה של כלי דם בינוניים בגודלם. המחלה יכולה להיות מחלה סיסטמית וקשה, המאופיינת בפגיעה כמעט בכל המערכות בגוף (נדירה יחסית, יכולה להופיע בגילאי 40–60)- בין היתר כתוצאה מזיהום של הפטיטיס B. יש שקיעה של קומפלקסים אימוניים. בכ־10% מכלל המקרים של פוליארתריטיס נודוסה, יש צורה עורית, אשר שכיחה בעיקר בילדים ומאופיינת בקשרים תת-עוריים אשר עלולים לעבור נמק. המחלה העורית יכול לכלול בנוסף גם חום, כאבי שרירים ופרקים ונוירופתיה, ולהופיע במקביל לזיהומים שונים או למחלות מעי דלקתיות.
מחלות אוטואימוניות בעלות מעורבות עורית
[עריכת קוד מקור | עריכה]במחלה אוטואימונית הגוף תוקף את עצמו, בין היתר על ידי יצירת נוגדנים הנקשרים לרקמות ולתאים אחרים בגוף וגורמים למחלה.
מעורבות עורית (כלומר, פגיעה עורית כתוצאה מפגיעה אוטואימונית) יכולה לנבוע כתוצאה מקיומה של מחלה אוטואימונית עורית (כגון, פמפיגוס) או כתוצאה מקיומה של מחלה אוטואימונית אחרת (לדוגמה, מחלות קולגן) בהן בין היתר יש פגיעה בעור.
מחלות שלפוחיתיות אוטואימוניות
[עריכת קוד מקור | עריכה]קבוצת מחלות אלה מאופיינת בקיום נוגדנים עצמיים לרכיבים שונים בעור ולהתפתחות של נגעים שלפוחיתיים כתוצאה מכך.
- פמפיגוס — מחלה נדירה (1 ל-100,000) שמאופיינת בהיווצרות נגעים שלפוחייתיים, בעור ובריריות. במחלה זו קיימים נוגדנים הנקשרים לתא ומביאים לפגיעה בחלבון הנקרא desmoglein (מסוג 1 ו-3). חלבון זה אחראי לקישור שבין הקרטינוציטים. אם הוא נפגע, הקשר בין הקרטינוציטים נפגם ויש היפרדות הגורמת ליצירה של שלפוחיות.
- מרבית סוגי הפמפיגוס הם "פמפיגוס וולגריס", מחלה המערבת הן את העור והן את הריריות — 90% מכלל מקרי הפמפיגוס. הסימן הראשון למחלה (והיחיד למשך תקופה ארוכה) יהיה בדרך כלל גלעים כואבים בפה. בהמשך מופיעות בולות (נגעים עם נוזלים מתחת לעור) בדרך כלל בראש ובגוו. הסיבה לפרוץ המחלה אינה ידועה מספיק — קיימות מספר השערות — כגון תגובה לא ספציפית לזיהום ויראלי או רקע גנטי מסוים. זוהי מחלה נדירה של גיל הילדות ולרוב קיימת יותר אצל אנשים מבוגרים בגילאי 40–60. סימן ניקולסקי חיובי – אם מגרדים את העור ליד השלפוחית הוא יתנתק ממקומו. ניתן לאבחן את המחלה בעזרת אימונופלואורסצנציה — נוגדני IgG לחומר הבין־תאי באפידרמיס יוצרים זריחה אופיינית. הטיפול בסוג זה של פמפיגוס כולל בין היתר טיפול בו זמני באזתיופרין, cellcept, ציקלופופסמיד, ציקלוספורין וסטרואידים, בהתאם לחומרת הפגיעה. לרוב נהוג להתחיל לטפל עם סטרואידים ולהוסיף טיפולים נוספים כדי למנוע מתן סטרואידים בכמות גדולה.
- סוג נוסף של פמפיגוס הוא Pemphigus foliaceus — פגיעה בעור בלבד — זוהי מחלה קלה יותר, החולים מתלוננים לעיתים קרובות על גרד, כאבים והרגשת שרפה.
- קיימת צורה קשה של פמפיגוס, הנקראת פמפיגוס פראניאופלסטי — צורה חמורה המאופיינת בנגעים בעור ובריריות עם מעורבות של הלשון, לרבות פגיעה ריאתית שיכולה להביא למוות מהיר. בצורה זו קיימים נוגדנים נוספים מלבד desmoglein, כגון נוגדנים נגד plakin proteins ו-170kd antigen.
- bullous pemphigoid — זוהי מחלה שמאפיינת בעיקר קשישים אך תוארה גם בילדים מגיל חודשיים. במחלה זו נוצרים נוגדנים לרכיבים חלבוניים בשכבת הבסיס (נקראים bullous pemphigoid 1,2) ומיוצרים נגד אנטיגנים בהמידזמוזומים, אשר גורמים להיפרדות התאים מהממברנה הבזאלית. ההפרדה בין התאים כתוצאה מהתרופפות הקשר, נוצרת במרווח האפידרמו־דרמלי, והשלפוחית הנוצרת מוצקה ויכולה להגיע לגודל ניכר בטרם "תבקע". מבחינה קלינית, יש גרד אופייני למחלה, וניתן לאבחן אותה על ידי אימונופלואורסצנציה (IgG, C3). באופן כללי המחלה היא בעלת פרוגנוזה טובה, והטיפול הוא על ידי מתן סטרואידיים סיסטמיים אולם במינון נמוך לעומת המינון המקובל בפמפיגוס.
מחלות קולגן בעלות פגיעה עורית
[עריכת קוד מקור | עריכה]מחלות קולגן הן מחלות אוטואימוניות, בהן יש פגיעה במערכות שונות בגוף, בין היתר בעור עצמו.
- זאבת- מחלת הזאבת יכולה להיות מחלה סיסטמית המערבת מערכות גוף רבות, או מחלה המוגבלת לעור בלבד. באופן כללי, זאבת מאופיינת על ידי רגישות לאור- הפריחה תופיע אצל חולים בתגובה לאור השמש (במקרים רבים בקיץ או לאחר חשיפה לשמש). כדי לאבחן זאבת (לופוס) יש צורך ב-4 קריטריונים מתוך 11 קריטריונים שונים, כשמתוך 11 קריטריונים ארבעה מתוכם הם מאפיינים של העור והריריות עצמן- פריחה דמוית פרפר, פריחה דיסקואידית, רגישות לאור וכיבים בפה. הפריחה יכולה להיות אקוטית- יחד עם המחלה הסיסטמית, ותתאפיין באופן ממוקם (פריחת הפרפר הקלאסית על הפנים) או מפושט. פריחה סאב-אקוטית מופיעה בדרך כלל כאשר הזאבת בצורתה הקלה יחסית- ותופיע בעיקר בפלג הגוף העליון- החלק החיצוני של הזרועות והכתפיים. יכולה להיות גם פריחה כרונית- אלו המקרים בהם הזאבת מוגבלת למחלה העורית בלבד- נגע דיסקואידי המאופיין בהתפשטות לפריפריה תוך ריפוי המרכז והיווצרות צלקת אטרופית.
- דרמטומיוסיטיס- (DM) מיופתיה דלקתית המתבטאת בתופעות עוריות אופייניות ובמיוסיטיס (פגיעה בשריר). מלבד הנגעים העוריים שיתוארו בהמשך, הפגיעה בשקיק היא חולשת שרירים, בחגורת הכתפיים ובזרועות, עליה באנזימי השריר ודלקות. אצל מבוגרים המחלה נוטה להופיע כאשר יש גידול ממאיר, או כאשר יש מחלה של רקמת חיבור. אצל ילדים המחלה נדירה מאוד (1 ל-3 מיליון בשנה). באופן כללי המחלה שכיחה יותר אצל נשים (פי שניים מגברים) ונוטה להופיע בעשורים החמישי והשישי לחיים. קיימת פגיעה אוטואימונית- שקיעה של מרכיבי חלבון המשלים בנגעים עצמם. עם זאת, לא נמצאו נוגדנים ספציפיים למחלה (לעיתים מוצאים נוגדנים מסוג anti jo 1). במחלה זו יש תפרחת סגולה ויש נגעים ספציפיים- רבדים סגולים עם קשׂקשׂת הממוקמים בעיקר בפרקי האצבעות בקטנות של כפות הידיים- Gottron's papules. בנוסף יש נגעים אחרים שהם פחות ספציפיים למחלה זו- רבדים בצקתיים מסביב לעיניים (helitrope), טלנקטזיה סביב הציפורניים (הרחבת כלי דם קטנים), פריחה מפושטת באזורים חשופים לשמש, ורבדים מעובים בכפות הידיים. בנוסף יכולים להופיע משקעי סידן תת-עורי ונגעים דמויי לופוס. אם המחלה עורית בלבד, הטיפול יהיה על ידי plaquenil וכאשר יש פגיעה גם בשריר ניתנים סטרואידים.
- סקלרודרמה- זוהי מחלה אוטואימונית, אשר יכולה להיות סיסטמית או עורית בלבד. במחלה זו יש פיברוזיס של שכבת הדרמיס בעור ושל עורקי הריאה, הכליה ומערכת העיכול. מקובל לסווג את צורות המחלה השונות לפי מידת הפגיעה בעור ובאיברים הפנימיים- המחלה המפושטת כוללת פיברוזיס כללי של העור הכולל גפיים פרוקסימליים, גב, פנים, ומעורבות של איברים פנימיים. המחלה המוגבלת, הנקראת בראשי תיבות CREST, (סינדרום CREST) מערבת חלקים דיסטליים של גפיים, פנים וצוואר, ולאו דווקא מערבת איברים פנימיים. קיימים נוגדנים ספציפיים לטופואיזומרז (במחלה המפושטת) ולצנטרומר (במחלה המוגבלת והקלה יותר). המחלה מאופיינת בפגיעה בכלי הדם, תהליך של הצטלקות והופעה של קולגן עודף, ונטייה לפגיעה אוטואימונית. הסימן הראשון של המחלה הוא תופעת Raynaud- שיכול להקדים את סימני המחלה האחרים בחודשים ואף שנים, ונגרם עקב ספאזם של עורקי האצבעות בחשיפה לקור. לאחר מכן השינויים העוריים כוללים עור מתוח, עם איבוד רקמה תת-עורית ושינויים אטרופיים. השינויים האופייניים באצבעות כוללים הגבלה בתנועה וכן הופעה של כיבים בקצות האצבעות.
המחלה העורית עצמה (ללא מעורבות סיסטמית) יכולה להיות בעלת מספר צורות עוריות- למשל, morphea- ממוקמת או כללית- רובד שטוח שהופך היפרפיגמנטרי, ונוקשה למגע, או guttate- נגעים קטנים ומרובים המופיעים כרבדים לבנים ונוקשים. קיימת מחלה נדירה יחסית- eosinophilic fasciitis- מערבת את הפאציה העמוקה בעור ופוגעת בעיקר ברגליים של אנשים צעירים ופעילים גופנית- היווצרות בצקת וחולשה עד כדי הפרעה בהליכה. ישנה צורה נוספת- linear morphea האופיינית יותר אצל ילדים – פס של אזור נוקשה המופיע בפנים ודמוי "מכת חרב"- coup de saber. במקרים מסוימים פגיעה זו עמוקה ומגיעה עד העצם ותיווצר הפרעה בתנועה.
מחלות זיהומיות
[עריכת קוד מקור | עריכה]קיים מגוון רב של מחלות זיהומיות אשר פוגעות בעור. בין מחלות אלו ניתן למנות מחלות ויראליות המאופיינות בפריחה (אדמת, אדמדמת, חצבת ועוד), זיהומי עור חיידקיים כגון שושנה, צלוליטיס (זיהום עורי כללי), Gas gangrene, necrotizing fasciitis, זיהומי עור פטרייתיים, טפיליים (סקביאס), ועוד.
להלן יתוארו חלק מהמחלות הזיהומיות אשר פוגעות בעור.
מחלות ויראליות
[עריכת קוד מקור | עריכה]
העור מהווה מערכת נוחה להדבקה מבחינת הוירוסים, הוא כולל כמות גדולה מאוד של תאים הנמצאים במגע עם העולם החיצוני. במרבית המקרים, התופעות העוריות (פריחה) נובעות בעיקר מהתגובה האימונית (תאי מערכת החיסון) ולא כתוצאה מפעילותם של הווירוסים.
- אבעבועות רוח - נגיף ההרפס מסוג וריצלה זוסטר, אשר גורם בהמשך גם לשלבקת חוגרת. הפריחה היא פתאומית - מופיעות פפולות אדומות קטנות שהופכות בתוך זמן קצר לשלפוחיות צלולות עם בסיס אדמדם. תוך יום נוסף השלפוחיות הצלולות הופכות להיות עכורות (פוסטולות), מתפוצצות ויוצרות גלד. הפיזור של השלפוחיות הוא מהמרכז אל הפריפריה. אופייני גרד, ולעיתים שלפוחיות ברירית הפה. שלבקת חוגרת היא שלב מאוחר שבו, לאחר שהנגיף נעשה לטנטי, הוא מתפרץ שוב וגורם לפצע שטוח ואדמומי שמתקדם ומקבל נפח.
- חצבת - הפריחה מתחילה מאחורי האוזניים, עוברת לפנים ומשם לכל הגוף. בפנים מופיעות נקודות אדומות קטנות עם מרכז לבן- נקודות קופליק. מבחינים בשלושה שלבים עיקריים - שלב הדגירה, שלב הפרודרום המאופיין בחום גבוה, שיעול, נזלת קשה ונקודות קופליק כאמור, והמחלה עצמה המתבטאת בפריחה, המתחילה כמקולות (כתמים) ההופכות בהדרגה למקולו-פפולות. כאשר הפריחה מגיעה להיקף הגוף, הנגעים הראשונים בפנים מתחילים להתבהר.
- אדמת - הפריחה מתבטאת כפריחה מקולו-פפולרית עדינה מאוד המתחילה בפנים, מתפשטת מהר מאוד ונעלמת מהר מאוד. הפריחה נראית נקודתית בדומה לזו שבמחלת השנית, ולעיתים דומה לאדמדמת - קשה לאבחן הידבקות באדמת ללא בידוד הווירוס עצמו.
- המחלה החמישית או Erythema infectiosum - מכונה כך עקב היותה מחלת הפריחה החמישית שתוארה (אחרי אדמת, חצבת, סקרלטינה (שנית), וצורה לא-טיפוסית של סקרלטינה). המחלה מתחילה בהופעה פתאומית של אודם בסנטר ובלחיים, בדומה לילד שקיבל סטירה. בהמשך הפריחה מתפשטת לאזור הגב - מראה מקולופפולרי, ומופיעה בסופו של דבר התבהרות מרכזית. הווירוס מתבטא בצורה ממוקדת גם בקצות הידיים והרגליים.
- אדמדמת אביבית או המחלה השישית (Roseola infantum) - נגרמת על ידי נגיף ההרפס מקבוצה 6. המחלה מאופיינת בתחילה בחום פתאומי וגבוה (למרות החום, הילדים לא נראים "חולים"). החום יורד בצורה חדה ביום השלישי–רביעי. בד בבד עם הירידה בחום, מופיעה פריחה מקולו-פפולרית עדינה מפושטת, אשר חולפת תוך שתי יממות.
- מולוסקום קונטגיוזום (molluscum contagiosum) - זוהי מחלה דלקתית ויראלית שכיחה של העור, המאופיינת בנגעים מסוג פפולות בקוטר שבין 1–5 מ"מ. אופייני שקע מרכזי, שדרכו ניתן על ידי לחיצה לגרום להוצאת חומר גבינתי. הנגעים יכולים להופיע בכל מקום. תקופת הדגירה ארוכה יחסית, והנגעים חולפים ללא טיפול תוך מספר חודשים עד שנים. מומלץ לסלקם כדי למנוע הדבקה עצמית או סביבתית.
מחלות חיידקיות
[עריכת קוד מקור | עריכה]- מחלת ריטר- המאופיינת בפגיעה על ידי סטפילוקוק אוראוס, הגורם להופעה של פריחה ההופכת לשלפוחית המלאה בנוזל צלול. חלק גדול מהעור מתקלף ונוצרים גלעים בעור. מחלה זו מופיעה בעיקר בתינוקות והיא נדירה לאחר גיל 10.
- שושנה- זיהום עורי, הנגרם בעיקר על ידי סטרפטוקוק פיוגנס. העור הפגוע מאפיין באודם חום ולעיתים קילוף, קיים גבול בולט בין הרקמה הבריאה והחולה, ויש נקודות שחורות באזור הנגוע. אחד הסיבוכים הוא פגיעה בכלי הלימפה אשר עלולה להביא לבצקות ברגליים.
- צלוליטיס- שם כללי לזיהום בעור (לא קשור לשומנים בירכיים הקרויים "צלוליט"). החיידק סטפילוקוקוס ולעיתים גם סטרפטוקוקוס פיוגנס אחראים ליצירת דלקת אשר יכולה לפגוע גם בעומק הרקמה ולהביא לבצקת, אודם ורגישות במקום עצמו.
- gas gangrene- או – clostridial myonecrosis הוא זיהום המאופיין בנוכחות של גז מתחת לרקמות הרכות, ובהרס של השרירים מתחתיהן. ההרס נוצר כתוצאה מחדירתו של החיידק קלוסטרידיום (בעיקר קלוסטרידיום פרפרינגנס) אשר מביא לזיהום מהיר והרסני. החיידק מפריש טוקסינים מסוג אלפא טוקסין והמוליזין, אשר גורמים להמוליזה קשה. ברוב המקרים מדובר בפצעים כתוצאה מטראומה (למשל, פצעי מלחמה) אשר הביאו לחדירת החיידק. אם הפתוגן הוא קלוסטרידיום ספטיקום ואין טראומה, מדובר ב-nontraumatic gas gangrene, אשר נובע מזיהום במעי הגס, לרוב במקביל לקרצינומה של המעי הגס. הטיפול הוא הטריה (הסרת הרקמה הפגועה שעברה נמק), כריתת האיבר במידת הצורך, פניצילין, ושימוש בתא לחץ עם רמות חמצן גבוהות (החיידק אנאירובי, ונפגע כתוצאה מכך).
- necrotizing fasciitis- זוהי דלקת של מעטה השרירים (הפאציה העמוקה והשומן העוטפים את השריר) הנגרמת על ידי סטרפטוקוקוס או סטיפלוקוקוס אוראוס, ומלווה בחום, ירידת לחץ דם, והתקדמות מהירה- עד למוות תוך 3 ימים. בניגוד להדבקה על ידי קלוסטרידיום (gas gangrene) מחלה זו מאופיינת ברגישות יתר או בחוסר תחושה של העור מעל האזור המודלק, היעדר גז תת-עורי בבדיקת רנטגן והיעדר סימנים סיסטמיים (כגון דליריום ואי שקט הנובעים מהפרשת הטוקסין של חיידק הקלוסטירידיום). ישנם שני סוגים לזיהום זה- סוג 1 מאפיין בעיקר חולי סוכרת ונגרם כתוצאה ממספר פתוגנים שונים. הסוג השני נגרם בעיקר על ידי החיידק הטורף (סטרפטוקוק פיוגנס) אשר נכנס דרך פצעים, כוויות או טראומות בעור. הצורה השנייה דומה יחסית מבחינה קלינית ל-gas gangrene וקשה להבדיל ביניהן. מעבר לטיפול הטרייה, מטפלים בחולים אלו בפניצילין בתוספת קלינדמיצין אשר מביא להפסקת ייצור הטוקסינים אצל החיידקים.
זיהומים אחרים
[עריכת קוד מקור | עריכה]סקביאס- מחלה זיהומית מדבקת של העור, הנגרמת על ידי Sarcoptes scabiei. הנגעים העוריים מאופיינים בגרד עז ביותר, הנובע מתגובת יתר רגישות לפתוגן. הנגעים מופיעים בעיקר בין האצבעות, בכף היד, במרפק, בקרסול, בישבן, במפשעות, בבתי השחי ובאיברי המין. המחלה מטופלת באמצעות קרם פרמתרין, הרתחת הכביסה למיגור הקרציון, טיפול לכל בני המשפחה וחזרה על הטיפול כולו תוך שבוע.
גידולי העור
[עריכת קוד מקור | עריכה]גידולים אפיתליאליים
[עריכת קוד מקור | עריכה]גידולים אפיתליאליים הם גידולים בתאי האפיתל המרכיבים את שכבת האפידרמיס וקרויים באופן כללי בשם: "סרטן העור". סרטן העור אחראי לכ־50% ממקרי הסרטן, כאשר 97% ממקרי סרטן העור הם מסוג basal cell carcinoma (מהווה 85%) ו-squamos cell carcinoma, ואילו 3% הם סרטן מסוג מלנומה.
גורמי הסיכון הם צבע בהיר, נטייה להישרף, חשיפה לשמש, מצב חיסוני ירוד או הדבקה בווירוסים שונים. טרם היווצרותו של סרטן עור יכולים להיווצר נגעים טרום ממאירים- למשל, נגעים מסוג solar keratosis המאופיינים ברבדים מורמים מחוספסים המכוסים בקשׂקשׂת לבנה עקב חשיפה ממושכת לשמש. נגעים אלו עלולים להביא להתפתחות של קרצינומה קשׂקשׂית (squamos cell carcinoma) בכרבע מהמקרים. נגע כאמור יכול להתפתח בשפתיים (actinic cheilitis) ואז יש נטייה מוגברת לשליחת גרורות והתפתחות של קרצינומה קשׂקשׂית.
גידולים מזנכימאליים
[עריכת קוד מקור | עריכה]גידולים מזנכימאליים הם גידולים שיכולים להיות ממקור של פיברובלסט (תא הקיים בין היתר בדרמיס), ליומיומה (גידול של השריר בעור), נוירופיברומה (גידול של תאי עצב), שוואנומה (גידול של תאי שוואן העוטפים את העצבים) וגידולים שמקורם באנדותל או בכלי הדם, כגון אנגיוסרקומה, סרקומה על שם קפוסי, או גידולים שומניים כגון ליפומה.
ראו גם
[עריכת קוד מקור | עריכה]קישורים חיצוניים
[עריכת קוד מקור | עריכה]- מחלת עור, באתר אנציקלופדיה בריטניקה (באנגלית)
 עור אדם - מחלות, דף שער בספרייה הלאומית
עור אדם - מחלות, דף שער בספרייה הלאומית
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.
