תסמונת התשישות הכרונית
 | |
| תחום |
נוירולוגיה |
|---|---|
| גורם |
Human herpesvirus 7, Human herpesvirus 6, Borna disease virus, incognita, וירוס אפשטיין בר |
| תסמינים |
post-exertional malaise, כאבי מפרקים, כאב גרון, elevated tumor necrosis factor, elevated interleukin-2, elevated interleukin-4, קשר לימפה, elevated transforming growth factor-β, כאבי שרירים, night sweats, כאב ראש, כאב כרוני מפושט, ערפול מוחי, צמרמורת, elevated c-reactive protein |
| טיפול |
|
| קישורים ומאגרי מידע | |
| eMedicine | article/235980 |
| DiseasesDB | 1645 |
| MeSH | D015673 |
| MedlinePlus | 001244 |
| סיווגים | |
| ICD-10 | G93.3 |
תסמונת התשישות הכרונית (באנגלית: CFS - Chronic Fatigue Syndrome) הידועה גם כאנצפלומיאליטיס מיאלגית (ME - Myalgic Encephalomyelitis) היא תסמונת מורכבת המתאפיינת בתשישות ממושכת שאינה חולפת לאחר מנוחה, והחמרה של סימפטומים לאחר מאמץ יתר גופני או מנטלי. עקב מאפיין זה הציעה ב-2015 האקדמיה הלאומית לרפואה את השם "systemic exertion intolerance disease" או SEID ("מחלת אי-סבילות מערכתית למאמץ")[1], בין היתר כדי להבהיר כי מדובר במחלה רפואית ולא בהפרעה פסיכיאטרית או פסיכולוגית.[2] בעבר הייתה ידועה גם בשמות CFIDS - Chronic Fatigue and Immune Disfunction Syndrome ו-PVFS — Post-viral Fatigue Syndrome.
תסמינים נוספים הנפוצים במחלה הם החמרה של סמפטומים בזמן ישיבה או עמידה, כאבים, בעיות קוגניטיביות, הפרעות שינה, ורגישות לאור וקולות.[3] במחלה מעורבים שינויים נוירולוגיים, אימונולוגיים, אנדוקריניים ומטבוליים. הגורם לתסמונת אינו ידוע, ואין לה טיפול או תרופה שהוכחו כיעילים.
ידוע כי נשים נוטות ללקות בתסמונת זו באחוז גבוה יותר מאשר גברים. היא עשויה להתפרץ בגילאים שונים, כולל בילדים.
התסמונת נפוצה ביותר בגילאים 40–60.[4] אין אפיון סוציו-אקונומי ללוקים בתסמונת, והכינוי שלה בעבר, 'מחלת היאפים', נתגלה כבלתי מבוסס.
תסמינים[עריכת קוד מקור | עריכה]
התסמונת מתאפיינת בתשישות ממושכת שלא חולפת לאחר מנוחה. סימן ההיכר שלה הוא שלאחר מאמץ פיזי, נפשי או רגשי, שבעבר לא היוו כל בעיה, החולים חווים תשישות קיצונית והחמרה של כל הסימפטומים,[5][6] תופעה הנקראת "Post-exertional malaise" (PEM) (אנ') ("תחושת מחלה לאחר מאמץ"). ההתדרדרות יכולה להתחיל 12 עד 48 שעות לאחר הפעילות, ולהימשך ימים, שבועות ואף חודשים.[6]
תסמינים נפוצים נוספים הם בעיות שינה, החמרה של תסמינים בזמן ישיבה או עמידה (אי-סבילות אורתוסטטית (Orthostatic intolerance), מכונה גם "אי סבילות לעמידה"), בעיות קוגניטיביות (פגיעה בזיכרון ובריכוז), כאבי ראש, כאבי שרירים ופרקים, תסמינים דמוויי שפעת ביניהם כאב גרון, רגישות בבלוטות לימפה, רגישות לזיהומים, אלרגיות, רגישות לאור, קולות וריחות, הפרעות במערכת העיכול, קוצר נשימה והפרעות קצב, בעיות בוויסות טמפרטורה, בעיות במערכת המין והשתן, בעיות ראייה.[7]
אדם יכול לסבול מאחד או מכמה תסמינים בבת אחת ותחושותיו יכולות להשתנות לאורך תקופה (הוספת/הורדת תסמינים).
לתסמונת התשישות הכרונית אין מבחן דיאגנוסטי פשוט והתפרסמו כעשרים הגדרות קליניות שונות.[3] בעבר נחשבה כתסמונת דומה לדאבת השרירים ואף נטען ששתי התסמונות הן התבטאויות שונות במעט של אותו גורם, אולם מחקרים העלו שיש להבדיל ביניהן.[8]
גורמים[עריכת קוד מקור | עריכה]
הסיבה או הגורמים ל-ME/CFS עדיין לא ידועים. על פי ארגון הבריאות העולמי וה-ICD היא מסווגת כמחלה נוירולוגית.[9] הסברה הנפוצה היא ששילוב של מספר גורמים מביא להתפתחות המחלה.[10][11] אלה עשויים לכלול:
זיהומים נגיפיים וחיידקיים[עריכת קוד מקור | עריכה]
חלק מהחולים, אך לא כולם, מפתחים את התסמונת בעקבות מחלה כמו-ויראלית אקוטית. ייתכן שאצל אנשים מסוימים זיהום עלול להוביל לשינויים במערכת החיסון התורמים להתפתחות המחלה. תשישות פוסט-ויראליות מתרחשת בכאחד מכל עשרה אנשים שנדבקו בנגיף אפשטיין-בר, נגיף רוס ריבר (אנ') או נגיף Coxiella burnetti (הגורם הגורם לקדחת Q). אנשים עם זיהומים אלה שהיו להם תסמינים חמורים במהלך המחלה היו בסבירות גבוהה יותר מאלה עם תסמינים קלים לפתח מאוחר יותר ME/CFS. תופעה דומה נצפתה עם SARS-CoV-2, הנגיף המחולל את מחלת הקורונה. עם פרוץ מגפת הקורונה ב-2019 נמצא כי חלק ממי שחלה בה סובל מתסמינים של "לונג קוביד" החופפים בצורה משמעותית את התסמינים של ME/CFS.[3][12][13]
זיהומים אחרים שנחקרו בקשר ל-ME/CFS כוללים את נגיף ההרפס האנושי (HHV-6), אנטרו-וירוסים (אנ'), אדמת, Candida albicans, נגיפי בורנה (אנ'), מיקופלזמה ורטרו-וירוסים. עם זאת, ב-ME/CFS, לא נקבע תפקיד סיבתי לגורם זיהומי ספציפי.[11]
טראומה פיזית או רגשית[עריכת קוד מקור | עריכה]
חלק מהמטופלים מדווחים על תאונה, טראומה, חוסר תנועה, ניתוח או מתח רגשי משמעותי לפני הופעת התסמינים.[11]
גנטיקה[עריכת קוד מקור | עריכה]
לקרובי משפחה של החולים בתסמונת יש סיכוי מוגבר לחלות בה,[14] ומחקרי תאומים מראים שיעורים גבוהים יותר של ME/CFS בתאומים זהים מאשר תאומים לא-זהים, דבר המרמז שגורמים גנטיים עשויים להגביר את הסיכון למחלה. עם זאת, לא נמצאו אסוציאציות גנטיות ספציפיות.[11]
גורמים סביבתיים[עריכת קוד מקור | עריכה]
קיים חשד שחשיפה לעובש או לרעלים עלול לפעול כטריגר לתסמונת. עם זאת, לא הוכח קשרים של גורמים סביבתיים ספציפיים עם ME/CFS.[11]
פתופיזיולוגיה[עריכת קוד מקור | עריכה]
תסמונת התשישות הכרונית היא מחלה ביולוגית, לא הפרעה פסיכולוגית. מטופלים עם ME/CFS אינם מעמידים פני חולים, ואינם מחפשים רווח משני.[11] לחולים אלו יש שינויים פתופיזיולוגיים מרובים המשפיעים על מספר מערכות. לא ידוע אם שינויים אלו מתרחשים לפני הופעת המחלה או כתוצאה ממנה. התסמונת מתאפיינת בשינויים נוירולוגיים, אימונולוגיים, אנדוקריניים ומטבוליים. למשל, מחקרים רבים מצאו הפרעה נרחבת של מערכת העצבים האוטונומית כולל שינויים מורפולוגיים, אי תקינות של החומר הלבן ופגיעה בתפקוד רשתות עצביות.[15] פגיעה בתפקוד המערכת החיסונית נפוצה מאוד, בעיקר הפעילות של תאי הרג טבעיים.[16] אצל חלק גדול מהחולים בתסמונת, אך לא כולם, נמצאה חריגוּת בתפקוד ציר ה-HPA.[17] ממחקרים שונים עולה גם כי אצל החולים בתסמונת יש פגיעה במטבוליזם האנרגטי ברמה התאית שנגרמת מתפקוד לא תקין של המיטוכונדריה,[3] אך אין אחידות בממצאים אלה בכל במחקרים.[18]
אבחון[עריכת קוד מקור | עריכה]
לפי הערכות שנעשו בארצות הברית, עד 91% מחולי ה-ME/CFS אינם מאובחנים.[6] חולים שכן אובחנו מדווחים בדיעבד על תהליכים שלקחו שנים, ועל אבחונים שגויים שהם קיבלו בדרך. האבחון השגוי הנפוץ ביותר הוא של דיכאון.[6]
בעבר, האבחון של ME/CFS נעשה על דרך השלילה. דוח מקיף מאת האקדמיה הלאומית לרפואה משנת 2015 קבע כי שיטה זו גרמה לאבחונים איטיים ושגויים, וכי שיש לאבחן ME/CFS בהתקיים כל התסמינים הבאים:
- ירידה או פגיעה משמעותית ביכולת לעסוק בפעילות שקדמה למחלה, הנמשכת לפחות שישה חודשים ומלווה בתשישות. התשישות היא קשה, חדשה, איננה תוצאה של מאמץ מתמשך ואיננה חולפת בעקבות מנוחה.
- תחושת מחלה לאחר מאמץ (PEM), שבה פעילות גופנית או קוגניטיבית גורמת להחמרה מאוחרת וממושכת בתסמינים ולירידה בתפקוד.
- שינה לא מרעננת ומגוון הפרעות שינה.
- ליקויים קוגניטיביים (לעיתים קרובות מתוארים כ"ערפול מוחי" - "Brain Fog") ו/ או אי סבילות לעמידה (תסמינים המופיעים בעמידה ומשתפרים בשכיבה - Orthostatic Intolerance).
מומחים לתסמונת בעולם עשויים לתקף את האבחנה גם על פי קריטריונים קודמים:
- הקריטריונים הקנדיים לאבחנת ME/CFS משנת 2003 ( 2003 ME/CFS Canadian Consensus Criteria)
- הקריטריונים הבינלאומיים משנת 2011 (International Consensus Criteria 2011).
בעבר האבחון של ME/CFS נעשה גם באמצעות הקריטריונים של ה-CDC משנת 1994 ("הקריטריונים של פוקודה"). קריטריונים אלו ספגו ביקורת משמעותית מחוקרים ורופאים מטפלים משום שלא כללו PEM כתנאי הכרחי לאבחון.[2]
שכיחות ואפידמיולוגיה[עריכת קוד מקור | עריכה]
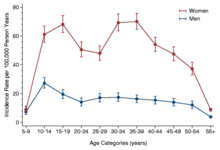
בהיעדר מבחן דיאגנוסטי פשוט לתסמונת, ובגלל ההגדרות הקליניות השונות, שיעורי ההימצאות של ME/CFS משתנים בהתאם ל"הגדרות המקרה ושיטות האבחון".[19] על פי הקריטריונים של ה-CDC משנת 1994, שיעור ההימצאות הוא 0.89%,[19] אך שיעורי ההימצאות על פי הגדרות אחרות נעים בין 0.1% ל-2.5%.[3][9][20] גורם נוסף לאי הוודאות לגבי מספר החולים בתסמונת הוא שבעקבות המחלה החולים נוטים לפרוש חברתית: אחד מתוך ארבעה מרותק למיטה או לביתו לכל החיים, ורבים מהם באופן זמני בזמן התפרצות אקוטית.[3] מעריכים כי בין 17 ל-24 מיליון איש חולים במחלה בעולם. מבחינה דמוגרפית, יותר נשים מאובחנות, אך השיעור נע בין פי 1.5 או 2[19] ועד פי 6.[3] ייתכן שההפרש המשמעותי נובע, בין היתר, מכך שנשים נוטות יותר לדווח על הסימפטומים שלהן לרופאים.[21]
לשיעור ההיארעות על פי גיל יש שני שיאים, אחד בגיל 10–19 והשני בגיל 30–39 שנים. ההשפעה נראית גם אצל נשים וגם אצל גברים, אבל היא בולטת יותר אצל נשים.[22]
טיפול בתסמונת[עריכת קוד מקור | עריכה]
לתסמונת התשישות הכרונית אין טיפול או תרופה שהוכחו כיעילים, ולפיכך הטיפול מתמקד בניהול המחלה, בהקלה על התסמינים, בטיפול בתחלואה נלווית, ובתמיכה נפשית וגופנית.
ניהול התסמונת[עריכת קוד מקור | עריכה]
היבט חשוב בניהול התסמונת הוא פעילות מדודה (pacing) – אסטרטגיה המבוססת על העובדה שהתסמינים נוטים להחמיר בעקבות מאמץ נפשי או פיזי.[23] ניתן לנהל את הפעילות באופן תלוי-סימפטומים, שבו ההחלטה להפסיק (ולנוח או לשנות פעילות) נקבעת על ידי מודעות עצמית להחמרת התסמינים, או באופן מותנה-בזמן, שנקבע על פי לוח זמנים קבוע של פעילויות שהמטופל מעריך שהוא או היא מסוגלים להשלים מבלי לעורר את תחושת המחלה לאחר מאמץ (PEM). לפיכך, העיקרון מאחורי האסטרטגיה הוא הימנעות ממאמץ יתר והחמרה של הסימפטומים. המטרה אינה לטפל במחלה בכללותה. מי שמחלתם יציבה יחסית עשויים להגביר בהדרגה את רמות הפעילות והפעילות הגופנית, אך על פי עקרון הפעילות המדודה, חייבים לנוח או להפחית את רמות הפעילות אם יתברר כי הם חרגו מגבולותיהם.[24] שימוש במוניטור לדופק לניטור וניהול רמות הפעילות מומלץ על ידי מספר ארגוני מטופלים,[25] וה-CDC רואה בכך דרך שימושית עבור אנשים מסוימים כדי לסייע במניעת PEM.[23]
בעוד שפעילות גופנית מומלצת במספר מחלות כרוניות אחרות, במקרה של תסמונת התשישות הכרונית ההמלצה היא לא לעסוק בפעילות אירובית. לטיפול בכאבים מומלץ לעשות תרגילי התמתחות, תנועה והתעמלות, ולהשתמש במשככי כאבים.[23]
היבט חשוב נוסף הוא תזונה מאוזנת ומותאמת. מומלץ להתייעץ עם מומחה לגבי התזונה המתאימה ותוספים.[24][23]
כיוון שהמחלה עשויה להימשך זמן רב, והיא פוגעת לעיתים בצורה קשה בתפקוד היומיומי, טיפול פסיכולוגי או ייעוץ עשויים לעזור למטופלים בהתמודדות הנפשית עם המחלה והכאב הנלווה אליה.[24][23]
טיפולים[עריכת קוד מקור | עריכה]
כאמור, לתסמונת התשישות הכרונית אין טיפול או תרופה שהוכחו כיעילים והתוצאות של ניסויים קליניים עד כה היו מאכזבות במידה רבה.[26]
טיפולים לא-תרופתיים[עריכת קוד מקור | עריכה]
מספר טיפולים לא-תרופתיים שהוצעו בעבר למחלה הם טיפול קוגניטיבי-התנהגותי, טיפול בפעילות גופנית מדורגת (GET - graded exercise therapy) (אנ'), וניהול פעילות אדפטיבי (APT - adaptive pacing therapy) – שבניגוד לפעילות מדודה כאסטרטגיה לניהול המחלה הוצע כטיפול שעשוי לרפא את המחלה. טיפולים אלו היו מבוססים על ההנחה השגויה שהסימפטומים מהם סובלים החולים בתסמונת הם תוצאה של אמונות לא-רציונליות (פחדים) ודרכי התמודדות לקויות (הימנעות מפעילות) שמביאות לירידה במצבם (דה קונדישנינג).[6][27] הנחה זו נסתרת על ידי דיווחים של מטופלים רבים ואינה מצליחה להסביר את הצטברות הראיות על חריגות פתולוגיות ופיזיולוגיות שנמצאו בחולים.[27]
בעקבות הדוח המקיף של האקדמיה הלאומית לרפואה משנת 2015 משך ה-CDC ב-2017 את ההמלצה על טיפול בפעילות גופנית מדורגת (GET) לאחר שמחקרים הראו כי העדויות ליעילותה הן חלשות ובאיכות נמוכה, ואילו דיווחים ממטופלים העלו שאצל חלקם הייתה הרעה במצבם.[28][29][30] ב-2021 המכון הלאומי לבריאות בבריטניה שינה גם הוא את הנחיותיו בנושא.[24][31] על פי ההנחיות החדשות אין להציע שום פעילות גופנית או תרגילים כטיפול שעשוי לגרום לריפוי מהמחלה.[24] גם ההמלצה על טיפול קוגניטיבי-התנהגותי כטיפול שעשוי לרפא את התסמונת שונתה, לאחר שנמצא כי היא אינה יעילה ואף יכולה להזיק,[6][29][30] וטיפול זה מומלץ רק לניהול הסימפטומים ולהתמודדות עם המצוקה הכרוכה במחלה כרונית.[24] היעילות של APT נבדקה במחקר קליני גדול שלא הראה עדות ליעילות של השיטה ביחס לטיפול המקובל, או טיפול רפואי מותאם.[32]
מבין שלושת השיטות רק הטיפול הקוגניטיבי-התנהגותי הראה יעילות מוגבלת בחולי ME/CFS במצב לא חמור. עם זאת, בעוד שחלק מהמטופלים דיווחו על פחות תשישות, הפעילות הגופנית הכוללת שלהם לא עלתה, דבר המצביע על הסתגלות למחלה ולא על התאוששות.[33]
טיפולים תרופתיים[עריכת קוד מקור | עריכה]
הפיתוח של תרופות לטיפול ב-ME/CFS היה איטי בין היתר בגלל היעדר כלי אבחון נאותים לזיהוי חולים, חוסר מודעות והכרה ב-ME/CFS כמחלה ביולוגית ולא הפרעה פסיכולוגית, ההטרוגניות של המחלה והמגוון הרחב של התסמינים, והתרחשות של הפוגות ספונטניות. למרות האתגרים הללו, מאמץ קליני ניכר הושקע בניסיון לזהות טיפולים תרופתיים שיועילו לחולים ויספקו לפחות הקלה סימפטומטית ושיפורים באיכות החיים אם לא הפוגה ארוכת טווח.[33] סקירה שיטתית שנעשתה ב-2020 העלתה כי רק חלק קטן מהמחקרים הקלינים הם באיכות גבוהה; ברבים מהם חסרים קריטריונים קפדניים של הכללה/החרגה של נבדקים, בקרת פלצבו, סמיות מספקת או מספרים רלוונטיים סטטיסטית של חולים.[26] מתוך 116 מחקרים קליניים שהוערכו, רק 25 תיארו ניסוי קליני אקראי ומבוקר עם 45 משתתפים או יותר שבדקו התערבות תרופתית. כתוצאה מכך, הספרות המחקרית מלאה בדיווחים אנקדוטיים על טיפולים שנראים מבטיחים, אך טרם זוהתה תרופה שיעילותה ברורה וניתנת לשחזור.[33]
אף על פי כן, רופאים נותנים מרשמים למגוון רחב של תרופות ל-ME/CFS, כולל כדורי שינה, תרופות נגד כאבים, תרופות לטיפול באי-סבילות תנוחתית ותרופות לתפקוד קוגניטיבי.[34] מעטים מהטיפולים הללו נתמכים על ידי ניסויים קליניים.
ניתן לסווג את התרופות שנחקרו קלינית ל-ME/CFS למספר קטגוריות. המדד העיקרי לתועלת במחקרים אלו הוא לרוב הפחתת התשישות, שהיא התסמין המאחד של ME/CFS ומרכיב של כל הגדרות האבחון של ME/CFS.
תרופות הפועלות על מערכת העצבים המרכזית[עריכת קוד מקור | עריכה]
לפני ש-ME/CFS הוכרה כמחלה מוגדרת וייחודית, היה מקובל להאמין שיש לה מקור פסיכוסוציאלי, והחולים טופלו בתרופות נוגדות דיכאון. תרופות אלה הן עדיין אחת מקבוצות התרופות השכיחות ביותר בטיפול ב-ME/CFS. ניסוי קליני אקראי ומבוקר אחד עם סמיות כפולה דיווח על שיפור בסימפטומים עם שימוש במעכב המונואמין אוקסידאז מוקלובמיד, אך הנתונים לא היו מובהקים סטטיסטית. המחקר הקליני האיכותי היחיד של תרופה הפועלת על מערכת העצבים המרכזית שהראה שיפור מובהק סטטיסטית במדד העייפות (והריכוז) היה של מתילפנידאט, המוכר יותר בשם ריטלין. בהתחשב בתופעות הלוואי החמורות והפוטנציאל להתמכרות הקשורים לתרופה זו, היא אינה בחירה אידיאלית לטיפול ב-ME/CFS.[33]
תרופות אנטי-ויראליות[עריכת קוד מקור | עריכה]
תיאוריה אחת להתפתחות של ME/CFS היא זיהום מתמשך בדרגה נמוכה וחוסר יכולת לנקות את הפתוגן המעורר במלואו. תיאוריה זו מובילה באופן טבעי לעניין בטיפול בחולים בטיפולים אנטי-ויראליים/אנטיביוטיים, וניתן למצוא מחקרים על אנטי-ויראליים לטיפול ב-ME/CFS עוד משנת 1988. אף אחד מהמחקרים הללו לא הכיל מספר מספק של נבדקים.[26] מעכב ה-RNA פולימראז valganciclovir (אנ'), המוכר כתרופה ואלציט, עשוי לסייע לחולי ME/CFS שיש להם רמות גבוהות של נוגדנים לנגיף אפשטיין-בר או נגיף ההרפס האנושי. שיפורים בעייפות ובתסמינים קוגניטיביים נצפו במספרים קטנים של חולים לאחר 6–12 חודשי טיפול, יש צורך בניסויים בקנה מידה גדול יותר כדי לאשר את התוצאות הללו.[33]
תרופות המשפיעות על תפקוד המערכת החיסונית[עריכת קוד מקור | עריכה]
התרופה היחידה שפותחה במיוחד לטיפול ב-ME/CFS היא רינטטולימוד (אנ'), שמוכרת תחת השם Ampligen. רינטטולימוד הוא RNA דו-גדילי שפותח כדי לווסת תגובה חיסונית אנטי-ויראלית באמצעות הפעלה חלבוני Toll-like receptor, מסוג TLR3 (אנ'). הפעלה של TLR3 מעוררת ייצור של אינטרפרונים מסוג 1 וחלבוני TNF-α (אנ').[33] נמצא כי החומר מגביר את התפקוד של תאי הרג טבעיים. שלושה ניסויים קליניים כפולי-סמיות, אקראיים ומבוקרי פלצבו, הראו שיפורים קלים יחסית במספר פרמטרים כולל משך פעילות גופנית, תרגול גופני (צריכת חמצן), חסך קוגניטיבי, ומדדים של פעילויות חיי היומיום ותפקוד, אך נראה כי השיפורים אינם מביאים להפוגה יציבה[35] והעדויות הן באיכות נמוכה-בינונית.[36] התרופה מאושרת לשימוש רק בארגנטינה.[37]
מוצרים ביופרמצבטיים נוספים המווסתים את מערכת החיסון שנחקרו כוללים גאמא-גלובולין (אנ'), אנקינרה (אנ') וריטוקסימאב. גאמא-גלובולין נבדק במחקר קליני אחד שנעשה עם מתבגרים והביא לשיפור בתפקוד, אך תוצאה זו לא שוחזרה. שתי התרופות האחרות הראו תוצאות מבטיחות בחולים אך לא נמצאה יעילות שלהן במחקרים קליניים מבוקרים גדולים.[33]
מחקרים שבדקו טיפול בסטרואידים היו ברובם מאכזבים: מספר מחקרים עם הידרוקורטיזון לא הראו שיפור במחלה.[26][33]
משככי כאבים[עריכת קוד מקור | עריכה]
היות שכאב הוא אחד התסמינים הנפוצים ביותר במחלה, נעשה שימוש במגוון של משככי כאבים ומחקר אחד מצא כי משככי כאבים, כולל תרופות ללא מרשם, הם התרופות הנפוצות ביותר בקרב החולים ב-ME/CFS. לאופיאטים מורפין ונלוקסון יש יעילות מינימלית נגד הכאבים במחלה. בשנת 2019 נמצא כי לאופיאט נלטרקסון יש יכולת להפעיל את החלבון TRPM3 (אנ') בתאי הרג טבעיים ועל כן עשוי להיות תרופה אפקטיבית. גאבאפנטין ופרגאבאלין (ידוע בשם "ליריקה") שנפוצות לטיפל בכאבים הנוירופתיים עשויות להקל על הסימפטומים של החולים בתסמונת ME.CFS, אך הדבר טרם נבדק במחקרים קליניים.[33]
תוספים תזונתיים[עריכת קוד מקור | עריכה]
מגוון רחב של רכיבי תזונה ותוספי תזונה נחקרו בהקשר להשפעתם על תסמונת התשישות הכרונית.[38] לא נמצאה תועלת או תועלת מועטה בלבד של תוספים, מלבד אולי השילוב של NADH והקו-אנזים Q10 שמווסתים את המיטוכונדריה. במחקר קליני מבוקר שנמשך 8 שבועות עם 73 חולים נמצא שיפור קטן אך מובהק סטטיסטית בניקוד הכולל במדד התשישות.[38]
השפעת התסמונת ופרוגנוזה[עריכת קוד מקור | עריכה]
ME/CFS פוגעת בצורה משמעותית ביכולת של חולים להשתתף בשוק העבודה, בלימודים, ובפעילויות חברתיות. רמת החיים של החולים יכולה להיות נמוכה מזו של החולים בטרשת נפוצה, דיכאון, מחלות לב, סרטן ומחלות ריאות.[6] ניתן לחלק את התפקוד של חולים לרמות החומרה הבאות:
- מחלה קלה: החולה נייד/ת, מסוגל/ת לטפל בעצמו/ה ולעבוד, אך מצמצמ/ת פעילויות אחרות לשם כך.
- מחלה בינונית: החולה סובל/ת מניידות מופחתת והגבלות על פעילויות יומיומית. הוא/היא נדרש/ת למנוחה תכופה ולרוב איננו/ה עובד/ת.
- מחלה קשה: החולה כמעט ואיננו/ה יוצא/ת מהבית, ומוגבלת לפעילוית יומיומיות כמו להתקלח ולהכין אוכל. החולה סובלת מבעיות קוגניטיביות משמעותיות ולפעמים נעזרת בכיסא גלגלים.
- מחלה קשה מאוד: החולה נמצא/ת במיטה במרבית הזמן, ומתקשה לבצע פעולות יומיומיות כמו הכנת אוכל או שטיפת הפנים. פעמים רבות החולה סובל/ת מרגישויות לאור ולקול ושאר גירויים חיצוניים.
רמת התפקוד של חולים משתנה על פני זמן, ורבים מדווחים על כך שבימים הכי פחות טובים שלהם הם אינם מסוגלים לצאת מהמיטה.[6]
למרות שחולים רבים מאובחנים כבר עשרות שנים, לא קיימות מסקנות חד משמעיות בנוגע לפרוגנוזה של המחלה. מחקרים רבים מוגבלים על ידי מדגמים קטנים, אחוזי נשירה גבוהים, או קריטריונים מיושנים לבחירת החולים למחקר. בהתאם לכך, סקירה שיטתית של המחקרים הקיימים מצאה הבדלים גדולים בין שיעורי ההחלמה המדווחים בהם, בטווח של 0%–31% (חציון: 5%). אותה הסקירה גם מצאה הבדלים גדולים בשיעור החולים שמצליחים לשפר את רמת התפקוד שלהם, בטווח של 8%–69% (חציון: 39%).[39]
תחלואה נלווית[עריכת קוד מקור | עריכה]
לחולי ME/CFS יש סיכון מוגבר לתחלואה נלווית, אך בהיעדר מחקרים, הקשר בין התסמונות השונות והחפיפה ביניהן אינו ברור. לא ידוע אם מדובר במחלות נלוות החולקות גורמי סיכון גנטיים או סביבתיים, או אם הן חלק מתסמינים של אותה מחלה. היעדר סמן ביולוגי ברבים מהמצבים האלו מוסיף לבלבול ולאי הוודאות האבחנתית. מרפאות שמטפלות בחולי ME/CFS בארצות הברית מדווחת על כך שיותר מ-80% מהמטופלים סובלים לפחות ממצב נלווה אחד.[6][40]
תחלואה נלווית נפוצה ל-ME/CFS כוללת פיברומיאלגיה, תסמונת הטכיקרדיה התנוחתית, תסמונת שפעול תאי פיטום (Mast cell activation syndrome), תסמונות אהלרס-דנלוס וגמישות יתר, דום נשימה בשינה, תסמונת המעי הרגיז, רגישות לכימיקלים מרובים (Multiple chemical sensitivity), תסמונת שגרן, תסמונת כאב מיופציאלי (אנ'), אנדומטריוזיס, ודיכאון/חרדה משניים.[6][40]
זיהוי מוקדם וטיפול מתאים בתחלואה נלווית יכולה לשפר את בריאות המטופלים, רמת תפקודם ואיכות חייהם.
היסטוריה[עריכת קוד מקור | עריכה]
התפרצויות של ME/CFS מתועדות הן בצורת מגפה והן בצורה ספורדית לפחות מאז שנות ה-30 של המאה ה-20, אם כי סביר להניח שהתסמונת הופיעה זמן רב לפני תיעודה הרשמי. לאורך ההיסטוריה הוצעו שמות רבים לתסמונת, תחילה על שם אזור ההתפרצות ואחר כך לפי תסמיניה.[2][1][41] ההתפרצות המתועדת הראשונה של המחלה הייתה בשנת 1934 בלוס אנג'לס. היא נחשבה אז כהתפרצות של פוליו לא טיפוסי. לאחר מכן נצפתה ההתפרצות בעיר אקוריירי באיסלנד בשנת 1946, ובעקבותיה המחלה נקראה "מחלת אקוריירי" או "מחלת איסלנד" במשך רוב שנות ה-40 וה-50.[41]
ב-1955 נצפתה התפרצות בבית החולים Royal Free (אנ') בלונדון ובעקבותיה טבע דוקטור מלוין רמזי את השם Myalgic Encephalomyelitis (ME). שם זה הוצג לראשונה בכתב העת ה-Lancet בשנת 1956 במאמר שבו התפרסמו הממצאים שהתגלו לאחר אותה התפרצות. השם Myalgic Encephalomyelitis מורכב ממה שנחשבו התסמינים העיקריים של המחלה: מיאלגיה (כאבי שרירים), אנצפלו (מוח), מיאל (חוט שדרה), איטיס (דלקת). כלומר, דלקת של מערכת העצבים המרכזית (המוח וחוט השדרה). ME סווגה לראשונה כמחלה נוירולוגית על ידי ארגון הבריאות העולמי בשנת 1969, עם פרסום מדריך ה-ICD. מדריך ה-ICD-8 לא כלל שמות חלופיים עבור ME.[41]
בשנת 1984 נצפתה התפרצות של המחלה במדינת נבדה בארצות הברית. בעקבות התפרצות זו ה-CDC קרא לתסמונת בשם המוכר עד היום – "תסמונת התשישות הכרונית" (CFS - Chronic Fatigue Syndrome).[41][2]
בשנת 2015 המכון האמריקאי לרפואה הציע לשנות את שם התסמונת ל-"Systemic Exertion Intolerance Disease" כדי לשים את הדגש על התסמין המרכזי של התסמונת – אי סבילות למאמץ יתר. אף על פי כן שני השמות CFS ו-ME עדיין נמצאים בשימוש תכוף יותר וארגונים אזרחיים וממשלתיים רבים, ביניהם ה-CDC האמריקאי ושירות הבריאות הלאומי הבריטי, משתמשים בראשי התיבות ME/CFS.[2] מרבית החולים בעולם מעדיפים את השם ME משום שמאחורי השם CFS עומדת היסטוריה של סטיגמטיזציה והקטנת התסמונת לכדי תשישות בלבד.[42][2]
מחקר[עריכת קוד מקור | עריכה]
מחקר המחלה סבל שנים רבות מהיעדר הסכמה לגבי אופי המחלה ומקורה. הגדרות המקרים השונות לחקר המחלה השפיעו על סוגי החולים שנבחרו למחקרים. למשל, על פי הגדרה אחת ניתן היה לכלול חולים עם סימפטומים שעשויים לרמז על הפרעה פסיכיאטרית, בעוד שעל פי הגדרה אחרת שוללים באופן ספציפי הפרעות פסיכיאטריות ראשוניות. בדו"ח האקדמיה הלאומית לרפואה משנת 2015 נמתחה ביקורת על היעדר הגדרת ברורה ומאחדת כיוון שכתוצאה מכך "נוצרה תמונה לא ברורה של הסימפטומים והסימנים של התסמונת" והדבר מקשה על השוואות תוצאות של מחקר שונים.[2]
תסמונת התשישות הכרונית היא גם אחת מהמחלות שקיבלה הכי מעט מימון מחקר מהמכונים הלאומיים לבריאות בארצות הברית. מחקר שהשווה את נטל המחלה (Disease burden) ותקציבי המחקר של תסמונת התשישות הכרונית למחלות אחרות העלה כי נטל המחלה של התסמונת הוא כפול מזה של HIV/AIDS וחצי מזה של סרטן השד. המחקר גם מצא שהיחס בין תקציבי המחקר ונטל המחלה של ME/CFS הוא הנמוך ביותר ביחס לכל מחלה אחר, ומקבל רק כ-7% ממה שהיה אמור להיות בהלימה עם נטל המחלה.[43]
היחס למחקר המחלה עשוי להשתנות בעקבות מגפת הקורונה שפרצה ב-2019, היות שהתברר כי חלק ממי שחלה בקורונה סובל מתסמינים של "לונג קוביד"', החופפים בצורה משמעותית את אלה של תסמונת התשישות הכרונית.[44][13] ההערכה היא שמספר החולים בתסמונת יעלה מכ-1.5 מיליון ל-5–9 מיליון.[45]
תסמונת התשישות הכרונית בישראל[עריכת קוד מקור | עריכה]
ההכרה בME/CFS בישראל נמצאת בחיתוליה. נדיר שלומדים אודות התסמונת בבתי הספר לרפואה ולכן רופאים רבים אינם מודעים לקיומה. לשם אבחנה, חולים פונים לקבוצה קטנה של ראומטולוגים, אימנולוגים, פנימאים ומומחים למחלות מידבקות.
בישראל פועלים שני ארגונים שפועלים למען חולי ME/CFS. הראשון, ארגון הפעילים ME/CFS ישראל, שמספק בין היתר מידע מתורגם מהעולם על המחלה, רשימת רופאים בהן ניתן להיעזר לאבחון וטיפול במחלה, ומפגשי תמיכה לחולות ולחולים. השני, עמותת אס"ף שעוסקת גם בחולי פיברומיאלגיה, ומארגנת למשל כנס שנתי בנושא מחלות אלו בהשתתפות רופאים ישראליים.
קהילה באינטרנט[עריכת קוד מקור | עריכה]
בישראל פועלת קבוצת פייסבוק הנקראת "תסמונת התשישות הכרונית - קבוצת תמיכה", המונה כמה מאות משתתפים. ישנן גם קהילות בינלאומיות רבות באינטרנט בהן חולים נעזרים כדי לשתף מידע.
קישורים חיצוניים[עריכת קוד מקור | עריכה]
- תסמונת התשישות הכרונית, באתר אנציקלופדיה בריטניקה (באנגלית)
- ME/CFS ישראל - מיזם חברתי למען החולים והחולות ב ME/CFS
- אס"ף, אס"ף - אגודת חולי סי.אף.אס ופיברומיאלגיה
- על CFS, מתוך האתר הישראלי על פיברומיאלגיה
- Beyond Myalgic Encephalomyelitis/Chronic Fatigue Syndrome: Redefining an Illness באתר של האקדמיה הלאומית לרפואה
- אתר MEAction - תנועה בינלאומית למען החולות והחולים ב ME/CFS
הערות שוליים[עריכת קוד מקור | עריכה]
- ^ 1 2 The Lancet, What's in a name? Systemic exertion intolerance disease, The Lancet 385, 2015-02-21, עמ' 663 doi: 10.1016/S0140-6736(15)60270-7
- ^ 1 2 3 4 5 6 7 Institute of Medicine, Beyond Myalgic Encephalomyelitis/Chronic Fatigue Syndrome: Redefining an Illness, 2015-02-10, ISBN 978-0-309-31689-7. (באנגלית)
- ^ 1 2 3 4 5 6 7 Emily Wood, Katherine H. Hall, Warren Tate, Role of mitochondria, oxidative stress and the response to antioxidants in myalgic encephalomyelitis/chronic fatigue syndrome: A possible approach to SARS-CoV-2 ‘long-haulers’?, Chronic Diseases and Translational Medicine 7, 2021-03-01, עמ' 14–26 doi: 10.1016/j.cdtm.2020.11.002
- ^ Epidemiology | Presentation and Clinical Course | Healthcare Providers | Myalgic Encephalomyelitis/Chronic Fatigue Syndrome (ME/CFS) | CDC, www.cdc.gov, 2021-04-27 (באנגלית אמריקאית)
- ^ Information for Healthcare Providers | ME/CFS | CDC, www.cdc.gov, 2022-04-20 (באנגלית אמריקאית)
- ^ 1 2 3 4 5 6 7 8 9 10 Lucinda Bateman, Alison C. Bested, Hector F. Bonilla, Bela V. Chheda, Myalgic Encephalomyelitis/Chronic Fatigue Syndrome: Essentials of Diagnosis and Management, Mayo Clinic Proceedings 96, 2021-11, עמ' 2861–2878 doi: 10.1016/j.mayocp.2021.07.004
- ^ Institute of Medicine, Beyond Myalgic Encephalomyelitis/Chronic Fatigue Syndrome: Redefining an Illness, 2015-02-10, ISBN 978-0-309-31689-7. (באנגלית)
- ^ Is chronic fatigue syndrome the same illness as fibromyalgia: evaluating the ‘single syndrome’ hypothesis
- ^ 1 2 Mateo Cortes Rivera, Claudio Mastronardi, Claudia T. Silva-Aldana, Mauricio Arcos-Burgos, Myalgic Encephalomyelitis/Chronic Fatigue Syndrome: A Comprehensive Review, Diagnostics 9, 2019-09, עמ' 91 doi: 10.3390/diagnostics9030091
- ^ Ashley Elizabeth Muller, Kari Tveito, Inger Johanne Bakken, Signe A. Flottorp, Potential causal factors of CFS/ME: a concise and systematic scoping review of factors researched, Journal of Translational Medicine 18, 2020-12-14, עמ' 484 doi: 10.1186/s12967-020-02665-6
- ^ 1 2 3 4 5 6 Etiology and Pathophysiology | Presentation and Clinical Course | Healthcare Providers | Myalgic Encephalomyelitis/Chronic Fatigue Syndrome (ME/CFS) | CDC, www.cdc.gov, 2021-09-28 (באנגלית אמריקאית)
- ^ Jan Choutka, Viraj Jansari, Mady Hornig, Akiko Iwasaki, Unexplained post-acute infection syndromes, Nature Medicine 28, 2022-05, עמ' 911–923 doi: 10.1038/s41591-022-01810-6
- ^ 1 2 Anthony L. Komaroff, W. Ian Lipkin, Insights from myalgic encephalomyelitis/chronic fatigue syndrome may help unravel the pathogenesis of postacute COVID-19 syndrome, Trends in Molecular Medicine 27, 2021-09, עמ' 895–906 doi: 10.1016/j.molmed.2021.06.002
- ^ Joshua J. Dibble, Simon J. McGrath, Chris P. Ponting, Genetic risk factors of ME/CFS: a critical review, Human Molecular Genetics 29, 2020-09-30, עמ' R117–R124 doi: 10.1093/hmg/ddaa169
- ^ Rebekah Maksoud, Stanley du Preez, Natalie Eaton-Fitch, Kiran Thapaliya, A systematic review of neurological impairments in myalgic encephalomyelitis/ chronic fatigue syndrome using neuroimaging techniques, PloS One 15, 2020, עמ' e0232475 doi: 10.1371/journal.pone.0232475
- ^ Natalie Eaton-Fitch, Stanley du Preez, Hélène Cabanas, Donald Staines, A systematic review of natural killer cells profile and cytotoxic function in myalgic encephalomyelitis/chronic fatigue syndrome, Systematic Reviews 8, 2019-11-14, עמ' 279 doi: 10.1186/s13643-019-1202-6
- ^ Cara Tomas, Julia Newton, Stuart Watson, A review of hypothalamic-pituitary-adrenal axis function in chronic fatigue syndrome, ISRN neuroscience 2013, 2013, עמ' 784520 doi: 10.1155/2013/784520
- ^ Sean Holden, Rebekah Maksoud, Natalie Eaton-Fitch, Hélène Cabanas, A systematic review of mitochondrial abnormalities in myalgic encephalomyelitis/chronic fatigue syndrome/systemic exertion intolerance disease, Journal of Translational Medicine 18, 2020-07-29, עמ' 290 doi: 10.1186/s12967-020-02452-3
- ^ 1 2 3 Eun-Jin Lim, Yo-Chan Ahn, Eun-Su Jang, Si-Woo Lee, Systematic review and meta-analysis of the prevalence of chronic fatigue syndrome/myalgic encephalomyelitis (CFS/ME), Journal of Translational Medicine 18, 2020-02-24, עמ' 100 doi: 10.1186/s12967-020-02269-0
- ^ Joanna Słomko, Julia L. Newton, Sławomir Kujawski, Małgorzata Tafil-Klawe, Prevalence and characteristics of chronic fatigue syndrome/myalgic encephalomyelitis (CFS/ME) in Poland: a cross-sectional study, BMJ Open 9, 2019-03-01, עמ' e023955 doi: 10.1136/bmjopen-2018-023955
- ^ Chronic fatigue syndrome - Symptoms and causes, Mayo Clinic (באנגלית)
- ^ Inger Johanne Bakken, Kari Tveito, Nina Gunnes, Sara Ghaderi, Two age peaks in the incidence of chronic fatigue syndrome/myalgic encephalomyelitis: a population-based registry study from Norway 2008-2012, BMC medicine 12, 2014-10-01, עמ' 167 doi: 10.1186/s12916-014-0167-5
- ^ 1 2 3 4 5 Treatment of ME/CFS | Myalgic Encephalomyelitis/Chronic Fatigue Syndrome (ME/CFS) | CDC, www.cdc.gov, 2021-02-11 (באנגלית אמריקאית)
- ^ 1 2 3 4 5 6 Recommendations | Myalgic encephalomyelitis (or encephalopathy)/chronic fatigue syndrome: diagnosis and management | Guidance | NICE, www.nice.org.uk
- ^ Ani Vahradyan, Using a Heart Rate Monitor to Prevent Post-Exertional Malaise in ME/CFS, Solve ME/CFS Initiative, 2019-08-15 (באנגלית אמריקאית)
- ^ 1 2 3 4 Do-Young Kim, Jin-Seok Lee, Samuel-Young Park, Soo-Jin Kim, Systematic review of randomized controlled trials for chronic fatigue syndrome/myalgic encephalomyelitis (CFS/ME), Journal of Translational Medicine 18, 2020-01-06, עמ' 7 doi: 10.1186/s12967-019-02196-9
- ^ 1 2 Keith Geraghty, Leonard Jason, Madison Sunnquist, David Tuller, The 'cognitive behavioural model' of chronic fatigue syndrome: Critique of a flawed model, Health Psychology Open 6, 2019-01, עמ' 2055102919838907 doi: 10.1177/2055102919838907
- ^ "For People With Chronic Fatigue Syndrome, More Exercise Isn't Better". NPR.org (באנגלית). נבדק ב-2022-08-22.
- ^ 1 2 Mark Vink, PACE trial authors continue to ignore their own null effect, Journal of Health Psychology 22, 2017-08, עמ' 1134–1140 doi: 10.1177/1359105317703785
- ^ 1 2 Frank N. M. Twisk, Michael Maes, A review on cognitive behavorial therapy (CBT) and graded exercise therapy (GET) in myalgic encephalomyelitis (ME) / chronic fatigue syndrome (CFS): CBT/GET is not only ineffective and not evidence-based, but also potentially harmful for many patients with ME/CFS, Neuro Endocrinology Letters 30, 2009, עמ' 284–299
- ^ Ingrid Torjesen, NICE backtracks on graded exercise therapy and CBT in draft revision to CFS guidance, BMJ 371, 2020-11-10, עמ' m4356 doi: 10.1136/bmj.m4356
- ^ P. D. White, K. A. Goldsmith, A. L. Johnson, L. Potts, Comparison of adaptive pacing therapy, cognitive behaviour therapy, graded exercise therapy, and specialist medical care for chronic fatigue syndrome (PACE): a randomised trial, Lancet (London, England) 377, 2011-03-05, עמ' 823–836 doi: 10.1016/S0140-6736(11)60096-2
- ^ 1 2 3 4 5 6 7 8 9 Peter L. Toogood, Daniel J. Clauw, Sameer Phadke, David Hoffman, Myalgic encephalomyelitis/chronic fatigue syndrome (ME/CFS): Where will the drugs come from?, Pharmacological Research 165, 2021-03-01, עמ' 105465 doi: 10.1016/j.phrs.2021.105465
- ^ Alison C. Bested, Lynn M. Marshall, Review of Myalgic Encephalomyelitis/Chronic Fatigue Syndrome: an evidence-based approach to diagnosis and management by clinicians, Reviews on Environmental Health 30, 2015-12-01, עמ' 223–249 doi: 10.1515/reveh-2015-0026
- ^ Spencer Richman, Matthew C. Morris, Gordon Broderick, Travis J. A. Craddock, Pharmaceutical Interventions in Chronic Fatigue Syndrome: A Literature-based Commentary, Clinical Therapeutics 41, 2019-05, עמ' 798–805 doi: 10.1016/j.clinthera.2019.02.011
- ^ M.E. Beth Smith, Elizabeth Haney, Marian McDonagh, Miranda Pappas, Treatment of Myalgic Encephalomyelitis/Chronic Fatigue Syndrome: A Systematic Review for a National Institutes of Health Pathways to Prevention Workshop, Annals of Internal Medicine 162, 2015-06-16, עמ' 841–850 doi: 10.7326/M15-0114
- ^ AIM ImmunoTech Inc, Hemispherx Expands Ampligen Early Access Programme to Canada to Treat ME/CFS Patients, GlobeNewswire News Room, 2018-04-04 (באנגלית)
- ^ 1 2 Jesus Castro-Marrero, Naia Sáez-Francàs, Dafna Santillo, Jose Alegre, Treatment and management of chronic fatigue syndrome/myalgic encephalomyelitis: all roads lead to Rome, British Journal of Pharmacology 174, 2017-03, עמ' 345–369 doi: 10.1111/bph.13702
- ^ R. Cairns, M. Hotopf, A systematic review describing the prognosis of chronic fatigue syndrome, Occupational Medicine 55, 2005-01-01, עמ' 20–31 doi: 10.1093/occmed/kqi013
- ^ 1 2 Jesús Castro-Marrero, Mónica Faro, Luisa Aliste, Naia Sáez-Francàs, Comorbidity in Chronic Fatigue Syndrome/Myalgic Encephalomyelitis: A Nationwide Population-Based Cohort Study, Psychosomatics 58, 2017-09-01, עמ' 533–543 doi: 10.1016/j.psym.2017.04.010
- ^ 1 2 3 4 Bell, David S. (David Sheffield), CFIDS: The disease of a thousand names, Pollard Publications, 1991
- ^
- MEAction, #MEAction Policy Change: ME, not ME/CFS, #MEAction Network, 2016-07-24 (באנגלית אמריקאית)
- ^ Arthur A. Mirin, Mary E. Dimmock, Leonard A. Jason, Research update: The relation between ME/CFS disease burden and research funding in the USA, Work (Reading, Mass.) 66, 2020, עמ' 277–282 doi: 10.3233/WOR-203173
- ^ Rachel E. Gross and Lorraine Boissoneault, Long covid could change the way researchers study chronic illness, וושינגטון פוסט, 16-03-2022
- ^ Arthur A. Mirin, Mary E. Dimmock, Leonard A. Jason, Updated ME/CFS prevalence estimates reflecting post-COVID increases and associated economic costs and funding implications, Fatigue: Biomedicine, Health & Behavior 10, 2022-04-03, עמ' 83–93 doi: 10.1080/21641846.2022.2062169
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.
