בדיקה נוירולוגית
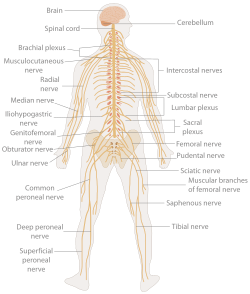

בדיקה נוירולוגית היא בדיקה רפואית המיועדת להעריך הערכה גופנית של מערכת העצבים. זהו השלב השלישי בתהליך הבירור של תלונה נוירולוגית, אחרי לקיחת אנמנזה וביצוע בדיקה גופנית כללית, ובו נבדקים מצב ההכרה, תפקודי מוח עילאיים, תפקודים מוטוריים ותחושתיים ותפקודים אחרים של מערכת העצבים. הבדיקה הנוירולוגית מותאמת לתלונות העולות מן האנמנזה ומאפשרת, יחד איתן, למקם בצורה גסה את המקור האנטומי לתלונה.
שלבי הבדיקה הנוירולוגית[עריכת קוד מקור | עריכה]
מצב הכרה ותפקוד מנטלי[עריכת קוד מקור | עריכה]
מצב הכרה[עריכת קוד מקור | עריכה]

השלב הראשון בבדיקה הנוירולוגית הוא הערכה של מצב ההכרה של האדם. מצב ההכרה נקבע על פי תגובתו של האדם לגירויים קוליים ומכאיבים. אחד הכלים למדידת תגובה זו הוא מדד גלאזגו. אדם בהכרה מלאה הוא אדם ער, ערני ומתמצא בסביבתו, כאשר ערנות מוגדרת כיכולת להגיב בצורה מתאימה לגירויים חזותיים או קוליים, והתמצאות כיכולת לדעת באופן גס באיזו סיטואציה נמצא האדם, לרבות זהות הסובבים, התאריך והשעה. שינוי במצב ההכרה יכול לנוע החל מישנוניות קלה וכלה בתרדמת.
תפקוד קוגניטיבי[עריכת קוד מקור | עריכה]
לאחר בדיקת מצב ההכרה מתבצעת הערכה של התפקודים הקוגניטיביים של האדם. הערכה זו אין מטרתה לבחון את מידת חוכמתו של האדם, אלא להעריך אם חלה הרעה במצבו הקוגניטיבי יחסית למצבו הרגיל. מרכיבים רבים בהערכת התפקודים הקוגניטיביים בבדיקה הנוירולוגית משיקים למרכיבים בבדיקת מצב פסיכיאטרי. ההערכה הקוגניטיבית נחלקת לחמישה תחומים: תפקודים מפושטים או כאלה המערבים את שתי אונות המוח המצחיות, זיכרון, שפה, עיבוד תחושתי ועיבוד מוטורי. מאחר שלעיתים קיים הבדל בתפקיד פלגי המוח בתחומים אלה, לקויות מסוימות יכולות להעיד על פגיעה בפלג הימני או השמאלי של המוח, בהתאם ללקות.
תחת התפקודים המפושטים נכללים: קשב וריכוז, ידע כללי, יכולת הפשטה, הפרעות בתפישה, רגש ומצב רוח ותובנה ושיפוט. בבדיקת הקשב נבחנת היכולת להתמקד בגירוי תחושתי מסוים ולהתעלם מהגירויים האחרים. אחת מבדיקות הקשב היא הבקשה לחזור מיד על רצף ספרות. אדם בעל קשב תקין יכול לחזור באופן מדויק על 5–7 ספרות. ריכוז מוגדר כקשב לאורך זמן, והוא נבחן, למשל, על ידי בקשה לחסר 7 מ-100 ולחזור על הפעולה עם התוצאה מספר פעמים. מאחר שהבדיקה אינה בודקת את יכולת החישוב של הנבדק, אלא את היכולת שלו להתמקד בפעולה החוזרת, ניתן להחליף את המבחן בדרכים שאינן מערבות חישוב. בדיקת הידע בוחנת אם הנבדק משלב מידע חדש שהוא קולט לבסיס הידע שלו. היא אינה בוחנת אינטליגנציה. שאלת ידע לדוגמה עשויה לשאול מיהו ראש המדינה הנוכחי.
יכולת ההפשטה נבחנת למשל על ידי בירור משמעות של פתגמים או בירור הדומה והשונה בין פרטים בקבוצה. אדם עם יכולת הפשטה לקויה ייצמד למשמעות המילולית של הפתגם או לא יוכל לעמוד על הפרט היוצא דופן מתוך קבוצה. תוך כדי הריאיון הרפואי והבדיקה ניתן גם להתרשם מהיבטים המשיקים לתחום הפסיכיאטרי, בהם הפרעות בתפישה כגון אשליות והזיות, או שינויים בהבעת הרגש ומצב הרוח. כל אלה עשויים להצביע גם על איכות התובנה והשיפוט. תובנה היא המודעות של האדם למצבו הרפואי והבנה של השלכות המצב עליו ועל סביבתו. תובנה לקויה או חסרה מתבטאת בהתכחשות למחלה (אנוזוגנוזיה). שיפוט נבחן על ידי תיאור מצב היפותטי ושאלת הנבדק מה היה עושה במצב זה.
בדיקת הזיכרון נחלקת לבדיקת הזיכרון המידי, הזיכרון לטווח קצר והזיכרון לטווח ארוך, ובה גם נבחנות היכולות לקלוט מידע, לאחסן אותו ולשלוף אותו. בדיקת הזיכרון המידי דומה לבדיקת הקשב עם הבקשה לחזור על רצף מספרים. בבדיקת הזיכרון לטווח קצר מתבקש הנבדק לזכור רשימה בת שלושה פריטים ולחזור עליה לאחר מספר דקות. הזיכרון לטווח ארוך נבחן לפי שליפה של אירועים מן העבר האישי או מן הידע לגבי אירועים היסטוריים אשר מצופה מן הנבדק לזכור. בעוד מצבים בלבוליים משפיעים על הזיכרון המיידי, אמנזיה מתבטאת בפגיעה בזיכרון לטווח קצר ובשלבים מאוחרים יותר גם בזיכרון לטווח ארוך.

ביכולות השפה נבחנים מספר פרמטרים: שטף דיבור, הבנה, חזרה על נאמר, שיום, קריאה וכתיבה. הפרעה בתפקודי השפה נקראת אפאזיה (שתקת). ישנם מספר סוגי אפאזיה שבכל אחד מהם פגועים פרמטרים אחרים. אפאזיה מסוג ברוקה (אפאזיה מוטורית), שמעידה על פגיעה באונה המצחית של פלג המוח הדומיננטי (על פי רוב, השמאלי), מאופיינת בצמצום בהבעת מילים ספונטנית, אם בכלל ישנה הבעה של מילים, ובשיבוש כללי הדקדוק. אצל אדם עם אפאזיה מסוג ברוקה ההבנה תהיה שמורה והוא יבצע פעולות שאינן דורשות הבעה במילים. אפאזיה מסוג זה מקושרת לרוב עם חולשת פלג, מאחר שהעורק המזין את אזור ברוקה, מזין גם את קליפת המוח המוטורית בצד הדומיננטי.
אפאזיה מסוג ורניקה (אפאזיה סנסורית), שמעידה על פגיעה באונה הרקתית של פלג המוח הדומיננטי, מאופיינת בהבנה לקויה, אף שההבעה שמורה. אדם עם אפאזיה מסוג ורניקה יביע מילים רבות, אולם ללא משמעות, או למשל, ישתמש במילים הדומות בצלילן למילים שהתכוון לומר ובתחדישים. אותו אדם יתקשה לבצע פעולות לפי דרישה קולית או כתובה, אך כן יעשה כן עם הדגמה וחיקוי. אפאזיה כוללת (גלובלית) כוללת הן מאפיינים מסוג ברוקה והן מסוג ורניקה. סוגים נוספים של אפאזיה כוללים הפרעות של חזרה שאינן כוללות מעורבות נוספת (אפאזיה הולכתית) והפרעות שבהן החזרה תקינה בעוד יתר הפרמטרים פגועים (אפאזיה טרנסקורטיקלית). אפאזיה שבה השיום לקוי נקראת אפאזיה אנומית.

הפרעות בעיבוד התחושתי, אשר מתבטאות בשגיאה בפירוש הגירוי התחושתי או בהתעלמות ממנו, נובעות מפגיעה באונה הקודקודית בצד הנגדי, אף שאיברי החישה הראשוניים שמורים. אל-חישת הצורה (אסטראוגנוזיה) היא חוסר היכולת לזהות עצם במגע יד תוך כדי עיניים סגורות. בדרך כלל נבדקים מתבקשים להחזיק בידיהם חפצים כמפתחות או מטבעות ולזהות אותם. נבדקים עם אגרפאסתזיה אינם יכולים לזהות מספר המצויר על גבי ידם במגע. הפרעה תחושתית נוספת המערבת מגע היא חוסר היכולת להבחין בין שתי נקודות קרובות. הזנחת צד, אשר אופיינית לפגיעות באונה הקודקודית הלא-דומיננטית, היא הפרעה חישתית שבה יש התעלמות מצד אחד של שדה החישה, לרוב שמאל. אדם עם הזנחת צד יצייר שעון מחוגים שבו המספרים מרוכזים בחצי הימני של השעון, או לחלופין יעתיק את המחצית הימנית של ציורי פרח או בית.
הפרעות בעיבוד המוטורי יתבטאו באפרקסיה (שתקת ביצוע), אובדן היכולת לבצע פעולות אשר נלמדו בעבר, וזאת למרות היעדר פגיעה בתפקודים המוטורי והתחושתי. אפרקסיה נובעת מפגיעה בקליפת המוח הקדם-מצחית, ועל מנת לבחון אותה מבקשים מהנבדק להדגים כיצד היה מבצע פעולה מסוימת, למשל להסתרק או לאכול בסכין ומזלג, מבלי להשתמש בחפצים עצמם.
עצבי הגולגולת[עריכת קוד מקור | עריכה]
עצבי הגולגולת נבדלים מן העצבים האחרים במערכת העצבים ההיקפית בכך שהם יוצאים ישירות מהמוח, דרך פתחים בגולגולת, ולא מחוט השדרה. יוצא דופן ברשימת עצבי הגולגולת הוא עצב הראייה, אשר מהווה חלק ממערכת העצבים המרכזית. למעט עצב הריח ועצב הראייה, כל עצבי הגולגולת יוצאים מגזע המוח, ולכן נגעים בגזע המוח עלולים להשפיע על תפקודם של חלק מן העצבים הללו, כתלות בגובה הפגיעה. מאחר ששנים עשר עצבי הגולגולת ממוספרים, בדיקת עצבי הגולגולת מתבצעת לפי מספרם הסודר.
עצב הריח[עריכת קוד מקור | עריכה]
עצב הריח (CN I) אחראי על הולכת תחושת הריח מן האף אל המוח. בבדיקת עצב זה הבודק מבקש מהנבדק לעצום את עיניו ולזהות ריחות שונים מוכרים, כגון ריח של קפה, וניל או נענע. מאחר שאלכוהול יכול לגרות קולטנים לכאב, ולא רק לריח, אין משתמשים בו לבדיקת עצב הריח. הבדיקה מתבצעת בכל נחיר של האף בנפרד, תוך סתימה של הנחיר שאינו נבדק. פגיעה בעצב הריח, אשר עלולה להוביל לתתרנות, יכולה לנבוע כתוצאה ממספר רב של גורמים, בהם סינוסיטיס, מחלת פרקינסון ותת-פעילות של בלוטת התריס. על פי רוב, אין מבצעים בדיקה של עצב הריח, אלא אם ישנה תלונה ממוקדת של החולה המערבת את חוש הריח.
עצב הראייה[עריכת קוד מקור | עריכה]
עצב הראייה (CN II) מעביר מידע חזותי מן הרשתית אל עבר המוח. במסלולו מן העין אל המוח, סיבים של העצב משני הצדדים מצטלבים בתצלובת הראייה, ומשם ממשיכים ברובם אל גרעין הברך הצדי ואל קליפת הראייה. לבדיקה שלושה מרכיבים: חדות הראייה והבחנה בצבעים, שדות הראייה, ובדיקת קרקעית העין.

בדיקת חדות הראייה מתבצעת על ידי בקשה לקרוא מספרים או אותיות בגדלים שונים מלוח סנלן העומד במרחק של 6 מ', או מכרטיס רוזנבאום המוחזק במרחק של 36 ס"מ עבור ראייה לקרוב. חדות הראייה מובעת בשבר, כך שככל המכנה גדול יותר חדות הראייה קטנה יותר. אם הראייה של הנבדק אינה חדה מספיק לקריאת המספר או האות על לוח סנלן, ניתן לבחון את המרחק שממנו הוא יכול לספור אצבעות, להבחין בתנועת ידי הבודק או להבחין באור. הבדיקה מתבצעת עבור כל עין בנפרד, כלומר תוך כיסוי העין שאינה נבדקת, ובמידת הצורך, תוך הרכבת משקפיים, על מנת למנוע השפעות של פגמים בשבירת האור, אשר אינם קשורים למערכת העצבים. הבחנה בצבעים מתבצעת על ידי עצימת עין אחת ובקשה מן הנבדק לזהות חפץ בצבע מסוים, לרוב אדום. הבדלים בין העיניים בחישת הצבעים יכולים להיות סימן של דלקת עצב הראייה.

1. עיוורון מלא בעין ימין
2. עיוורון פלג דו-צדעי
3. עיוורון פלג הומונימי משמאל
4. עיוורון רביע שמאלי עליון
5. עיוורון רביע שמאלי תחתון עם כתם תקין
6. עיוורון רביע שמאלי עליון עם כתם תקין
בדיקת שדות הראייה בוחנת את מסלול הולכת הראייה לכל אורך המסלול מן העין עד קליפת הראייה. את שדות הראייה ניתן לבדוק באומדן גס באמצעות השוואה בין שדה הראייה של הבודק, אשר מניחים כי הוא תקין, לבין שדה הראייה של הנבדק. הבודק מתיישב מול הנבדק במרחק של כ-60 ס"מ, ומבקש מן הנבדק להסתיר בידו את אחת מעיניו, תוך שהוא מסתיר בעצמו את העין שמולה (למשל, עין שמאל של הבודק ועין ימין של הנבדק). הנבדק מתבקש אז למקד את מבטו בעינו הפקוחה של הבודק, כשבמקביל הבודק לוקח את אצבעו לכל אחד מקצות הרביעים של שדה הראייה ואט אט מביא אותה למרכז. הנבדק מתבקש לומר מתי הוא מבחין באצבע הבודק עבור כל רביע. כאשר לא ניתן לבצע בדיקה בישיבה מול הנבדק, ניתן לבצע בדיקה גסה יותר, שבה הבודק מניע את אצבעותיו בקצות רביעי שדה הראייה של הנבדק ומבקש מן הנבדק לציין אם הוא מבחין בהנעת האצבעות. בדיקת שדה ראייה ממוחשבת מדויקת ניתן לבצע במרפאת עיניים.
בדיקת קרקעית העין (פונדוסקופיה) מתבצעת באמצעות משקף עין (אופתלמוסקופ), עם עדיפות לחדר חשוך וטיפות מרחיבות אישונים על מנת להקל על הבדיקה. עם זאת, טפטוף מרחיבי אישונים בטרם בדיקת תגובת האישונים לאור ובדיקת חדות הראייה משבש בדיקות אלה, ולכן השימוש בהרחבת אישונים מלאכותית מתבצע רק לאחר אותן בדיקות. כמו כן, טפטוף מרחיבי אישונים עלול להזיק לנבדקים עם גלאוקומה צרת-זווית שאינה מטופלת או עם נגע גושי תוך-גולגולתי. בבדיקת הקרקעית מסתכל הבודק על דיסקת הראייה וגבולותיה, על כלי הדם ועל הכתם. באופן נורמלי הדיסקה היא אליפטית, בצבע ורדרד-צהבהב, וממנה יוצאים כלי דם עורקים וורידים. במצבים של בצקת בדיסקה, יש טשטוש גבולות, לעיתים דימומים וקושי בראיית מהלך כלי הדם עצמם, תהליך שיכול לרמז על עלייה בלחץ תוך-גולגולתי. מאפיין נוירולוגי נוסף הנבחן בבדיקה זו הוא חיוורון של הדיסקה, אשר מצביע על דלדול או דלקת של העצב.
העצב מניע העיניים, עצב הסליל והעצב המצדיד[עריכת קוד מקור | עריכה]
העצב מניע העיניים (CN III) אחראי על העצבוב האוטונומי של האישון, ובשילוב עם עצב הסליל (CN IV) והעצב המצדיד (CN VI) הם אחראים על הנעת העיניים יחד. עצב הסליל מעצבב את השריר המלוכסן העליון, העצב המצדיד מעצבב את השריר הישר הצדי ואילו העצב מניע העיניים מעצבב את יתר שרירי גלגל העין ואת השריר מרים העפעף העליון.
בדיקת האישונים מתחילה ראשית מהסתכלות עליהם. אישונים תקינים הם עגולים ושווים, בקוטר של כ-3 מ"מ בממוצע בחדר מואר. הבדל של עד 1 מ"מ בין האישונים הוא פיזיולוגי. לאחר ההסתכלות בוחנים את רפלקס האישון בתגובה לאור ולהתקרבות (אקומודציה, שינוי מהיר של נקודת מוקד המבט מרחוק לקרוב). באמצעות פנס הבודק מאיר על אישון אחד ובוחן את תגובת הכיווץ של האישון בשתי העיניים. מאחר שהרפלקס גורם לכיווץ הן באישון שמאירים עליו והן באישון הנגדי, הבודק מביא את הפנס מהצד, כך שלא ייכנס לשדה הראייה של העין הנגדית. כאשר הבודק מסיר את הפנס הוא בודק גם את התרחבות האישון חזרה. לאחר מכן הבודק מציב את אצבעו מול אפו של הנבדק ומבקש ממנו להסתכל אל האצבע לאחר שהסתכל למרחוק. מאחר שקיום ההחזר תלוי בשתי זרועות – הזרוע המביאה (אָפרנטית), ובמקרה זה עצב הראייה, והזרוע המוציאה (אֶפרנטית), ובמקרה זה העצב מניע העיניים – נגע בעצב הראייה יכול לגרום להופעת החזר לקויה, שבה כאשר מאירים חליפות על האישונים, האישונים יתכווצו שניהם בהארה על העין הבריאה, אך בהארה על העין החולה רק האישון בעין החולה יתרחב. תופעה זו נקראת relative afferent pupillary defect או אישון ע"ש מרקוס גאן. כמו כן, אישון אשר מגיב להתקרבות אולם לא מגיב לאור נקרא אישון על שם ארגיל-רוברטסון, והדבר מצביע על נגע באזור גזע המוח, אשר יכול לנבוע, למשל, מעגבת שלישונית או טרשת נפוצה.
לאחר בדיקת האישונים נבחן מצב העפעפיים. צניחה של העפעף יכולה להעיד על פגיעה בעצב מניע העיניים, אך אם היא מלווה בכיווץ האישון ובהיעדר הזעה, מדובר בפגיעה של מערכת העצבים הסימפתטית ששמה תסמונת הורנר. בבלט עין גם כן ניתן לראות צניחה של העפעף.
בדיקת שרירי גלגל העין מתחילה גם היא ראשית מהסתכלות. פזילה של אחת העיניים עלולה להצביע על פגיעה באחד מהעצבים האחראים לעצבוב שרירי גלגל העין. בפגיעה מבודדת של העצב יצנח העפעף בצד הפגוע, האישון יהיה מורחב והעין תסטה החוצה וכלפי מטה, בפגיעה של עצב הסליל העין תסטה מעלה ובפגיעה של העצב המצדיד תהיה פזילה של העין הפגועה למרכז שדה הראייה.
לאחר ההסתכלות נבחנת תנועת העיניים לנקודות הקצה. הבודק מבקש מן הנבדק לעקוב בעיניו בלבד אחר אצבעו של הבודק, או עצם אחר, העושה תנועה של האות H לעבר נקודות הקצה של שדה הראייה. הנבדק מתבקש לציין אם הוא חש בכפל ראייה, ואם כן, מבין העצמים המופיעים בכפילות, איזה נעלם בעצימת כל עין. הפגיעה תהיה קשורה בשריר שבו נעלם העצם הרחוק יותר. נוסף על כך, בעת תנועת העיניים הבודק יכול להתרשם מן התנועה המתואמת של העיניים, שעליה אחראי גרעין העצב המצדיד והתצורה הרשתית Paramedian pontine reticular formation.
תוך בדיקת תנועות העיניים נבדקת גם הופעת ניסטגמוס וסקאדות. ניסטגמוס יכול לנבוע מפגיעה בשרירי גלגל העין ובעצבוב שלהם, מפגיעה בנתיבי עצב השמיעה ושיווי המשקל והמוחון או מתרופות. סקאדות יכולות לנבוע מנגעים בקליפת המוח המצחית.
העצב המשולש[עריכת קוד מקור | עריכה]
העצב המשולש (CN V) מעצבב תחושה בפנים ונותן עצבוב מוטורי לשרירי לעיסה. הוא בעל שלושה ענפים: עצב העין (V1) המעצבב את שני השלישים העליונים של הגולגולת, את המצח ועד קצה האף, עצב הלסת העליונה (V2) אשר מעצבב את השפה העליונה, את הלחיים וכן את השיניים בלסת זו, ועצב הלסת התחתונה (V3) אשר מעצבב את הלסת התחתונה ואת החלק התחתון של הפה.
תחושת המגע, הכאב והטמפרטורה (ראו פירוט לגבי בדיקת המערכת התחושתית בהמשך) נבחנת על ידי מגע קל באמצעות האצבע, ולאחר מכן באמצעות חפץ חד ואחר כך קר, בכל אחד משלושת תחומי העצבוב של ענפי העצב המשולש: מצח, לחי ולסת תחתונה, תוך שהנבדק מתבקש להשוות את תחושת המגע, הכאב והטמפרטורה בין שני הצדדים של הפנים.
הבדיקה שרירי הלעיסה, ובכללם שריר המלעס ושריר הצדע, דומה לבדיקת כוח גס של שריר הגוף (ראו בהמשך). בהסתכלות בוחנים אם יש דלדול של השרירים או פרכוסים אלומתיים (פסציקולציות). בפתיחת הפה וסגירתו באופן עצמוני נבחנת הסימטריה של התנועה. פגיעה בעצב המשולש תגרום לשמיטה של צד אחד של הלסת. לבסוף נבדק כוח השריר נגד התנגדות, כאשר הבודק מבקש מהנבדק לנשוך חזק כנגד תנועת הבודק לפתוח את פה הנבדק.
העצב המשולש מתווך שני החזרים: הוא הזרוע המביאה של רפלקס המצמוץ והוא אחראי בשתי הזרועות על רפלקס הסנטר. על מנת לבחון את החזר המצמוץ, הבודק מביא חתיכת צמר גפן קטנה מחוץ לשדה הראייה של הנבדק ומגרה את הקרנית קלות. התגובה המצופה היא מצמוץ בשתי העיניים יחד. פגיעה בעצב המשולש תביא להיעדר מצמוץ בכל אחת מהעיניים, בעוד פגיעה בזרוע המוציאה של ההחזר, עצב הפנים, תביא למצמוץ בעין אחת בלבד. בבדיקת החזר הסנטר הבודק מקיש עם פטיש על הסנטר, כאשר פה החולה פתוח מעט. אם כתוצאה מהנקישה, הסנטר עולה למעלה באופן מודגש, זהו החזר ער המעיד על פגיעה בנוירון המוטורי העליון.
עצב הפנים[עריכת קוד מקור | עריכה]

עצב הפנים (CN VII) אחראי על עצבוב שרירי הפנים וכן על עצבוב תחושתי של חוש הטעם בשני השלישים הקדמיים של הלשון. כמו כן, אחראי עצב הפנים על עצבוב שריר המשוורת שבאוזן וכן על עצבוב בלוטות הרוק, מלבד בלוטת מצד האוזן (פרוטיס). בדיקת שרירי הפנים מתחילה בהסתכלות על הפנים ובחינה של חוסר סימטריה והיעלמות קמטים וקפלים בין שני צדי הפנים. לאחר ההסתכלות הבודק מבקש מן הנבדק לבצע פעולות המערבות את שרירי הפנים: להרים גבות, לכווץ גבות, לעצום עיניים בחוזקה, לנפח לחיים, לחייך ולהציג שיניים. צניחה של כל חצי הפנים בצד מסוים מעידה על פגיעה בגרעין עצב הפנים באותו הצד או מטה מכך. פגיעה מסוג זה נקראת שיתוק על שם בל או שיתוק היקפי של עצב הפנים, והיא נובעת בחלק מן המקרים כתוצאה משפעול של נגיף ההרפס, מחלת ליים, איידס, סרקואידוזיס, גידול או סוכרת. לעומת זאת, צניחה של רביע תחתון של הפנים מעידה על פגיעה בנוירון המוטורי העליון של העצב בצד הנגדי, כלומר שיתוק מרכזי של עצב הפנים. זאת, בשל עצבוב מקביל מהנוירון המוטורי העליון באותו הצד עבור הרביע העליון של הפנים.
באשר לבדיקת הטעם, והדבר תקף גם לבדיקת עצב הלשון והלוע, המעצבב את השליש האחורי של הלשון מבחינת טעם, הבדיקה כוללת מגע נקודתי של צמר גפן ספוג באחת מארבע תמיסות טעם בחלקי הלשון השונים ובקשה מן הנבדק לזהות את הטעם. תמיסות הטעם הן מתוקות, מלוחות, חמוצות ומרות. הבדיקה מתבצעת על הלשון כשהיא מחוץ לפה, על מנת למנוע ערבוב של התמיסה עם הרוק ופיזור תחושת הטעם על כל הלשון. בדומה לבדיקת ריח, בדיקת הטעם אינה מבוצעת בשגרה, אלא אם הנבדק מתלונן על שינויים בתחושת הטעם.
עצב השמיעה ושיווי המשקל[עריכת קוד מקור | עריכה]
עצב השמיעה ושיווי המשקל (CN VIII) מוליך מידע קולי ומידע אודות שיווי המשקל מן האוזן הפנימית אל המוח. על מנת להעריך באופן גס את חדות השמיעה, משפשף הבודק את אצבעותיו במרחק של כ-5 ס"מ מהאוזן. אם הנבדק אינו יכול לשמוע את השפשוף, או אם יש לו תלונות המערבות את השמיעה, מבצע הבודק שתי בדיקות לבחינת ההולכה השמיעתית באמצעות קולן של 512 הרץ.

המבחן הראשון נקרא מבחן רינה (Rinne), ובו הבודק מקיש על הקולן ומצמיד אותו לזיז הפטמתי של הנבדק. כשהנבדק חדל לשמוע את הקולן, הבודק מעביר את הקולן אל סמוך לפתח האוזן החיצונית של הנבדק. אנשים עם שמיעה תקינה או אחרים עם אובדן שמיעה תחושתי-עצבי, ימשיכו לשמוע את צליל הקולן בסמוך לאוזן כי האוויר בתעלת השמע מוליך קול בצורה טובה יותר מהעצם, אך אנשים עם אובדן שמיעה הולכתי לא ימשיכו לשמוע את צליל הקולן לאחר ההעברה מן הזיז הפטמתי. המבחן השני נקרא מבחן ובר (Weber), כשהקולן מוצמד, לאחר הקשה, למרכז המצח. במצב תקין לא אמור להיות הבדל בין האוזניים, אך אנשים עם אובדן שמיעה הולכתי ישמעו צליל חזק יותר בצד הפגוע, בעוד אנשים עם אובדן שמיעה תחושתי-עצבי ישמעו את הצליל חזק יותר באוזן התקינה.
להשלמת הבדיקה מתבצעת לעיתים בדיקה במשקף אוזן (אוטוסקופ) לבדיקת תעלות השמע ועור התוף. בדיקה מדויקת יותר של חדות השמיעה מתבצעת באודיומטריה.
באנשים המתלוננים על ורטיגו וחוסר שיווי משקל הקשורים בתנוחה, ניתן לבצע את תמרון דיקס-הולפייק (הנקרא גם תמרון ניילן-ברני): מטרת התמרון הזה היא לחקות את המצב הגורם לוורטיגו. במהלך המבחן הנבדק יושב על שולחן כשרגליו פשוטות קדימה. הבודק אז אוחז בכתפיו ובראשו ומוריד אותו במהירות לתנוחת שכיבה על השולחן, כאשר ראשו מעט בולט מקצה השולחן ומוחזק בפשיטת-יתר של 45 מעלות מתחת לאופק. ההורדה לתנוחת שכיבה חוזרת על עצמה עוד פעמיים, אשר בהן הראש גם מוטה, פעם לימין ופעם לשמאל. במהלך הבדיקה מסתכל הבודק אם מופיע ניסטגמוס והנבדק נשאל אם הוא חווה ורטיגו, ואם כן - על עצמתו.
עצב הלשון והלוע והעצב התועה[עריכת קוד מקור | עריכה]
עצב הלשון והלוע (CN IX) אחראי על עצבוב שרירי הלוע העליונים, שרירי הבליעה ושלושה מתוך שרירי החך. כמו כן, הוא אחראי על עצבוב השליש האחורי של הלשון, הן מבחינת מגע והן מבחינת טעם, ועל בלוטת מצד האוזן ותחושה בחלק העליון של הלוע. העצב התועה (CN X) הוא בעל תפקידים שונים ורבים, בהם טונוס פאראסימפתטי, אולם מבחינת הבדיקה הנוירולוגית התפקוד העיקרי הנבדק הוא עצבוב מיתרי הקול ושרירי הלוע. בדיקת שני העצבים הללו מתחילה בהסתכלות על תנועתיות החך, כאשר הנבדק מתבקש לומר "אָה" בפה פתוח. חוסר עלייה של אחד מן הצדדים או שניהם מעיד על פגיעה. כמו כן, הנבדק יכול להציג עילגות (דיסארתריה) וצרידות, אשר מתבטאת במיוחד בהגיית העיצוריים הווילוניים. על מנת לבחון באופן ממוקד עילגות מסוג זה, הנבדק מתבקש לומר ברצף את התנועות "קָה" או "גָה".
רפלקס הקאה הוא החזר המתווך על ידי עצב הלשון והלוע כזרוע המביאה והעצב התועה כזרוע המוציאה. לצורך בדיקת ההחזר הנבדק מתבקש לפתוח את פיו, ובאמצעות לוחץ לשון (שפדל) הבודק נוגע קלות ומגרה את הקצה האחורי של הלשון, פעם בימין ופעם בשמאל. תגובת הנבדק מושווית בין שני הצדדים.
עצב הלוואי[עריכת קוד מקור | עריכה]
עצב הלוואי (CN XI) מעצבב את שריר עצם החזה, הבריח והזיז הפטמתי (Musculus sternocleidomastoideus) ואת שריר הטרפז. בבדיקת שריר עצם החזה, הבריח והזיז הפטמתי מתבקש הנבדק להזיז את ראשו לצד מסוים כנגד התנגדות הבודק המחזיק את ידו על הלסת התחתונה של הנבדק. בדיקת הזזת הראש לימין מעריכה את תפקוד השריר מצד שמאל, ולהפך, ומכאן שחולשה בצד אחד מצביעה על פגיעה עצבית בצד הנגדי. בבדיקת שריר הטרפז מבקשים מהנבדק להרים את כתפיו כנגד התנגדות. חולשה בצד אחד מצביעה על פגיעה עצבית באותו הצד.
עצב תת-הלשון[עריכת קוד מקור | עריכה]
עצב תת-הלשון (CN XII) אחראי על עצבוב כל שרירי הלשון. בהסתכלות על הלשון נבדק אם יש דלדול של הלשון או פרכוסים אלומתיים. לאחר מכן הנבדק מתבקש להוציא את הלשון כדי לראות אם קיימת סטייה של הלשון לצד מסוים. כמו כן, מבקשים מהנבדק להזיז את הלשון מצד לצד. אם נצפית חולשה, הנבדק מתבקש ללחוץ את הלשון כנגד התנגדות המופעלת מן הלחי בכל אחד מן הצדדים על מנת לבדוק כוח גס. חולשת לשון יכולה להתבטא גם בעילגות של הגיית העיצורים המכתשיים, אשר נבחנת באמצעות בקשה מן הנבדק לומר את ההברה "לָה" ברצף.
תפקוד מוטורי[עריכת קוד מקור | עריכה]
הערכת התפקוד המוטורי כוללת הערכה של מספר תפקודים שונים: מראה השריר, טונוס וכוח גס.
מראה השריר[עריכת קוד מקור | עריכה]
בדיקת השרירים מתחילה בהסתכלות על הנבדק, תוך התבוננות באופן ההליכה, הישיבה והשכיבה. לאחר ההסתכלות הכללית, ובעת בחינת כל קבוצת שרירים בנפרד, נבדק מראה השריר, לרבות דלדול ופרכוסים אלומתיים (פסציקולציות, עוויתות קטנות ומהירות של השריר), העשויים להצביע על פגיעה בעצבוב השריר ברמת הנוירון המוטורי התחתון.
טונוס[עריכת קוד מקור | עריכה]
טונוס מוגדר כהתנגודת של השריר להנעה פסיבית של המפרק. בטונוס תקין ישנה מעט התנגדות מסוג זה. לצורך הבדיקה, אשר מתבצעת על קבוצות השרירים בנפרד, מבקשים מהנבדק להרפות שרירים, ולאחר מכן מניעים את מפרקי הידיים והרגליים באופן עדין.
טונוס מופחת, רפה או רופס, שבו אין התנגדות להנעת השרירים, קשור לפגיעה בנוירון המוטורי התחתון, במוחון, או לפגיעה חדה ראשונית בנוירון המוטורי העליון, אשר יכולה להיגרם כתוצאה משבץ בשלביו הראשונים או מטראומה לחוט השדרה.
טונוס מוגבר נחלק לשני סוגים: עוויתי (ספסטי) וקשיח (ריגידי). בטונוס עוויתי הטונוס מוגבר, אך לא לכל אורך טווח התנועה. הטונוס מוגבר בתחילה ונשבר לקראת סוף התנועה, כעין פתיחת להב אולר. טונוס עוויתי הוא ביטוי לפגיעה בנוירון המוטורי העליון, במערכת הפירמידלית. לעומתו, בטונוס קשיח הטונוס מוגבר לכל אורך טווח התנועה. זהו ביטוי לפגיעה במערכת החוץ-פירמידלית בגרעיני הבסיס, והוא מאוד אופייני למחלת פרקינסון. הקשיחות יכולה להיות בצורת גלגל שיניים (cogwheel) או בצורת צינור עופרת (lead pipe).
כוח גס[עריכת קוד מקור | עריכה]
טרם בדיקת כוח גס ניתן להעריך באופן מהיר יחסית חולשה בצד מסוים על ידי ביצוע מבחן מצב. להערכה ראשונית של הכוח הגס בידיים מתבצע מבחן Pronation drift, שבו מבקשים מהנבדק להושיט את ידיו לפנים עם כף היד כלפי מעלה, תוך כדי עצימת עיניו. חולשה של השרירים בידיים תתבטא בצניחה של הגפה הפגועה יחד עם סיבוב כף היד כלפי פנים. עצימת העיניים מונעת תיקון של החולשה. באופן דומה ניתן להעריך את הכוח הגס ברגליים במבחן ברֶה (Barre), שבו הנבדק מתבקש לשכב ולהרים את רגליו בברכיים כפופות. צניחה של הגפה תעיד על חולשה באותה גפה.
לאחר מבחן המצב בוחנים כל קבוצת שרירים בנפרד. בדיקת כוח גס נעשית על מספר שרירים באופן בו מופעל כוח מנוגד לכוח שעושה השריר עצמו. ברוב המקרים הבדיקה נעשית בשני הצדדים כדרך להעריך חוסר סימטריה בצד מסוים. בכל אחת מקבוצות השרירים מדרגים את הכוח הגס לאחת משש דרגות, מ-0 עד 5, לפי המפרט הבא:
| דרגה | פירוט |
|---|---|
| 0 | חוסר פעילות שרירית מוחלטת |
| 1 | התכווצות קלה של השריר, אולם היא לא מספיקה על מנת להזיז את הגפה |
| 2 | תנועה של המפרק רק בנטרול הכבידה |
| 3 | תנועה של המפרק שלא מול התנגדות |
| 4 | תנועה מלאה של המפרק, אך עם חולשה מסוימת נגד התנגדות; מאחר שמדובר בטווח רחב, יש בודקים המחלקים דרגה זו ל-"+4" ול-"-4" |
| 5 | כוח גס תקין |
קבוצות השרירים הנבדקים מפורטות להלן. ניתן להעריך לפי צורך שרירים נוספים ופגיעות מקומיות נוספות.
| שריר | פעולה | עצב מעצבב | שורשי עצב שדרה | אופן הבדיקה |
|---|---|---|---|---|
| שריר הדלתא | הצדדת הזרועות | עצב השחי | C5-C6 | הנבדק מתבקש להרים את זרועותיו תוך הרחקתן מהגוף, בעוד הבודק מנסה להצמידן לגוף |
| שריר הזרוע הדו-ראשי | כפיפת המרפק | עצב השריר והעור | C5-C6 | הנבדק מתבקש לכופף את המרפק, בעוד הבודק מנסה ליישר אותו |
| שריר הזרוע התלת-ראשי | פשיטת המרפק | עצב החישור | C7-C8 | הנבדק מתבקש ליישר את המרפק, בעוד הבודק מנסה לכופף אותו |
| כופפי שורש כף היד | כפיפה של כף היד | עצב התווך | C7-C8 | הנבדק מתבקש לכופף את כף היד בכיוון כף היד, בעוד הבודק מנסה ליישר אותה |
| פושטי שורש כף היד | פשיטה של כף היד | עצב החישור | C6-C7 | הנבדק מתבקש לכופף את כף היד בכיוון גב היד, בעוד הבודק מנסה ליישר אותה |
| השרירים הבין גרמיים בכף היד | הרחקת האצבעות זו מזו | עצב הגומד | C8-T1 | הנבדק מתבקש להרחיק את אצבעותיו זו מזו, בעוד הבודק מנסה להצמיד אותן |
| שריר הכסל והמותניים | כפיפת הירך | עצב הירך | L1-L3 | הנבדק מתבקש לקפל את הברך והירך לזווית של 90 מעלות ואז להצמיד את הירך לבטן, בעוד הבודק מנסה להרחיק אותה |
| שריר העכוז הגדול | פשיטת הירך | עצב העכוז התחתון | L5-S2 | הנבדק מתבקש לקפל את הברך והירך לזווית של 90 מעלות ואז להרחיק את הירך מהבטן, בעוד הבודק מנסה להצמיד אותה |
| שריר העכוז האמצעי | הצדדת הירך | עצב העכוז העליון | L5 | הנבדק מתבקש להרחיק את רגלו מקו האמצע, בעוד הבודק מנסה להצמידה |
| מתוויכי הירך | התווכת הירך | העצב הסותם | L2-L4 | הנבדק מתבקש לקרב את רגלו לקו האמצע, בעוד הבודק מנסה להרחיקה |
| שרירי מיתר הברך | כפיפת הברך | עצב השת | L5-S2 | הנבדק מתבקש לכופף את ברכו, בעוד הבודק מנסה ליישר אותה |
| שריר הירך הארבע ראשי | פשיטת הברך | עצב הירך | L2-L4 | הנבדק מתבקש ליישר את ברכו, בעוד הבודק מנסה לכופף אותה |
| השריר השוקתי הקדמי | כפיפת כף הרגל לכיוון השוק | העצב השוקיתי העמוק | L4-L5 | הנבדק מתבקש לכופף את כף הרגל לכיוון השוק, בעוד הבודק מנסה להשטיחה |
| שריר הסובך השלש ראשי | פשיטת כף הרגל (כפיפת כף הרגל הרחק מהשוק) | עצב השוקה | S1-S2 | הנבדק מתבקש לכופף את כף הרגל הרחק מהשוק, כעין לחיצה על דוושת דלק, בעוד הבודק מנסה לכופפה לכיוון השוק |
| השריר השוקתי האחורי | סיבוב של כף הרגל פנימה | עצב השוקה | L4-L5 | הנבדק מתבקש לסובב את כף הרגל פנימה, בעוד הבודק מנסה לסובבה החוצה |
| השריר השוקיתי הארוך והשריר השוקיתי הקצר |
סיבוב החוצה של כף הרגל | העצב השוקיתי השטחי | L5-S1 | הנבדק מתבקש לסובב את כף הרגל החוצה, בעוד הבודק מנסה לסובבה פנימה |
| השריר פושט הבוהן הארוך | פשיטת הבוהן הגדולה | העצב השוקיתי העמוק | L4-S1 | הנבדק מתבקש להרים את בהונו הגדולה, בעוד הבודק מנסה להורידה |
תפקוד מערכת החישה[עריכת קוד מקור | עריכה]

מערכת החישה כוללת שתי מערכות: המערכת הספינו-תלמית האחראית על תחושות של מגע, טמפרטורה וכאב, והמערכת האחורית האחראית על תחושות רטט ומנח. סיבי המערכת הספינו-תלמית עושים סינפסה ראשונה בחוט השדרה, וחוצים לצדו השני בגובה הרחוק עד שתי חוליות משורש עצב השדרה שאליהם הם מגיעים. לעומתם, סיבי המערכת האחורית חוצים לצד השני בגובה המוח המוארך. הבדל זה מאפשר מיקום מדויק יותר של הנגע הגורם להפרעה התחושתית. כך למשל, אדם המתלונן על חוסר תחושה מלא בצד אחד של הגוף, כולל הפנים, יסבול מנגע באונה הקודקודית בצד הנגדי. נגע שנמצא נמוך יותר במערכת העצבים המרכזית, יתבטא באופן שונה. למשל, נגע הנמצא בגובה חוליה T4, יתבטא באובדן תחושת מגע, כאב וטמפרטורה בצד הנגדי מתחת לגובה החוליה, וכן באובדן תחושת רטט ומנח בצד של הנגע מתחת לגובה החוליה.
מאחר שהפרעות תחושתיות פוגעות באתרים מרוחקים יותר מאשר באתרים קרובים, הבדיקה התחושתית מתחילה מקצות הגפיים ומתקרבת מעלה. מלבד זאת, העור מחולק לדרמטומות, אזורי חישה, בהתאם לשורש עצב השדרה האחראי על עצבוב אותו אזור. דרמטומות שהן נקודות ציון על פני הגו: קו הפטמות מעוצבב על ידי שורש עצב השדרה T4, וקו הטבור מעוצבב על ידי שורש עצב השדרה T10. לצורך השוואה בין הצדדים ומציאת חוסרים חד-צדדיים, כל סוג של תחושה בכל גובה נבדק בימין ובשמאל.
תחושת המגע נבדקת באמצעות מגע קל עם האצבע או מטוש. הבדיקה מתבצעת בעיניים עצומות, והנבדק מתבקש לומר אם הוא מרגיש את הגירוי ואם הוא זהה בשני הצדדים. באותו אופן נבדקות תחושות הכאב והטמפרטורה עם חפץ חד וחפץ קר, בהתאמה. תחושת הרטט נבדקת על ידי הנחת קולן על האזור הנבדק. הנבדק מתבקש לציין מתי הוא מפסיק לחוש את רטט הקולן. תחושת המנח נקבעת על ידי הזזת הבוהן לכיוון מסוים, והנבדק מתבקש בעיניים עצומות לציין לאיזה כיוון הוזזה. תחושת המנח נבדקת גם במבחן רומברג שבו הנבדק מתבקש לעמוד עם רגליים צמודות ולעצום עיניים. אם הוא מאבד את שיווי המשקל שלו, המבחן חיובי ויש אטקסיה סנסורית. מבחן רומברג מבוצע יחד עם מבחני המוחון.
קיימות פתולוגיות רבות המערבות את מערכת החישה, בהן ניתן למנות נוירופתיות, כשהמוכרת מביניהן נגרמת על ידי מחלת הסוכרת ומאופיינת באובדן תחושה או נימול בגפיים, בעיקר התחתונות. כמו כן קיימות תסמונות בהן נלכד עצב, כגון תסמונת התעלה הקרפלית ומרלגיה פרסתטיקה.
החזרים[עריכת קוד מקור | עריכה]
החזרים גידיים[עריכת קוד מקור | עריכה]

בדיקת החזרים הגידיים נעשית על ידי מתן מכה על גיד באמצעות פטיש רפלקסים. כתוצאה מכך מופעל רפלקס המתיחה, והשריר מתכווץ כתגובה למתיחת הגיד.
באופן כללי, הרפלקסים מדורגים מ-0 ועד 4.
| דרגה | פירוט |
|---|---|
| 0 | היעדר רפלקס |
| 1 | רפלקס מזערי |
| 2 | רפלקס תקין |
| 3 | רפלקס ער אך תקין |
| 4 | רפלקס ער מאוד, לרוב עם ריטוט (קלונוס) |
מלבד הדירוג של הרפלקס, הרחבה של האזור הרפלקסוגני אף היא פתולוגית ודומה לרפלקס ער מאוד.
יש משמעות גדולה יותר לחוסר סימטריה בין הצדדים השונים בגוף, מאשר לעובדת היותם של הרפלקסים ערים יחסית או מופחתים. באופן כללי, א-סימטריה היא תמיד פתולוגית. רפלקסים ערים יחסית נגרמים כתוצאה מפגיעה בנוירון המוטורי העליון, שבאופן תקין מדכא את הרפלקס, בעוד רפלקסים מופחתים נגרמים כתוצאה מפגיעה בנוירון המוטורי התחתון.
הרפלקסים שנבדקים מפורטים להלן:
| רפלקס | אופן הביצוע | עצב נבדק | שורש עצב שדרה |
|---|---|---|---|
| רפלקס שריר הזרוע הדו-ראשי | הנבדק מתבקש להניח את ידו בחופשיות בתנוחה כפופה מעט. הבודק מניח את אצבעותיו על גיד השריר ומכה בפטיש על האצבעות. בתגובה לכך השריר אמור להתכווץ ולהביא לכיפוף של המרפק והאמה. | עצב השריר והעור | C5-C6 |
| רפלקס שריר הזרוע התלת-ראשי | הנבדק מתבקש להניח את היד בחופשיות על גבי ידו של הבודק, והבודק מכה עם הפטיש על גיד השריר קצת מעל המרפק מאחור. בתגובה לכך השריר אמור להתכווץ ולהביא לפשיטה של האמה. | עצב החישור | C7-C8 |
| רפלקס שריר הזרוע והחישור | הבודק מכה בפטיש על האמה, בחלק התחתון של עצם החישור, היכן שעובר גיד השריר. בתגובה לכך, השריר מתכווץ ומביא לפשיטה של המרפק וכיפוף של האצבעות | עצב החישור | C5-C6 |
| רפלקס הפיקה | הנבדק מתבקש להניח רגל בחופשיות כך שלא תיגע ברצפה, והבודק מכה בפטיש קצת מתחת לפיקה עצמה. כתגובה לכך אמורה השוק להתרומם מעט כתוצאה מהתכווצות שריר הירך הארבע-ראשי. | עצב הירך | L3-L4 |
| רפלקס הקרסול | הבודק מחזיק את העקב כשכף הרגל מכופפת מעט לכיוון השוק, ומכה על גיד אכילס מאחור. בתגובה לכך שריר הסובך השלש ראשי מתכווץ וכף הרגל אמורה לבצע כפיפה כפית | עצב השוקה | S1-S2 |
החזרים פתולוגיים[עריכת קוד מקור | עריכה]
בנוסף להחזרים הגידיים, יש מספר החזרים אשר מעידים על פגיעה בנוירון המוטורי העליון. בידיים הרפלקסים הפתולוגיים הם רפלקס טרמנר ורפלקס הופמן. ברפלקס טרמנר מכים קלות על אצבעות כף היד מן הצד של כף היד, וברפלקס הופמן לוחצים על ציפורן האצבע המורה ומשחררים. התגובה הפתולוגית בשני הרפלקסים הללו היא כיפוף של האגודל. ברגליים הרפלקס הפתולוגי העיקרי הוא רפלקס בבינסקי, שבו הבודק מעביר עצם חד לאורך הצד החיצוני של כף הרגל ובקשת לאורך כרית הרגל. תגובה תקינה, המתפתחת לאחר גיל שנה, אמורה להיות כיפוף כל אצבעות הרגל. תגובה פתולוגית היא פרישת כל האצבעות כמו מניפה, לרבות הבוהן. רפלקס צ'אדוק, רפלקס גורדון ורפלקס אופנהיים מסייעים אם רפלקס בבינסקי אינו חד-משמעי. ברפלקס צ'אדוק מעבירים את החפץ החד מאחורי הפטישון הצדי והתגובה הפתולוגית היא פשיטה של הבוהן. ברפלקס גורדון יש תגובה המתאימה לבבינסקי בעת לחץ על שרירי הסובך ובאופנהיים הדבר מתרחש כאשר הבודק מחליק את אצבעותיו במורד עצם השוקה.
היעדר של החזרים נוספים שאינם בגפיים יכול להיות פתולוגי. לצורך בדיקת רפלקס הבטן מעביר הבודק מטוש על הבטן, ובתגובה תקינה אמורה להיות התכווצות של הבטן באותו הצד. בבדיקת רפלקס השריר מרים האשך הבודק מעביר מטוש על דופן הירך הפנימית של נבדק גבר, ובתגובה תקינה אמורים לראות הרמה של האשך באותו צד.
החזרים של תקופת הינקות מדוכאים באנשים ללא פגיעה נוירולוגית, אולם בפגיעה מפושטת באונות המצחיות או באנצפלופתיה, הם שבים ומופיעים. רפלקס היניקה מופק כאשר מגרים את השפתיים. רפלקס הפנייה מופק כאשר מקישים קלות לצד הפה ובתגובה השפתיים נעות לכיוון ההקשה. רפלקס השרבוב מופק כאשר מתופפים קלות על השפתיים ובתגובה הנבדק משרבב את שפתיו. רפלקס הפדחת מופק כאשר מתופפים ברצף על המצח. תגובה תקינה כוללת מצמוץ רק בפעמים הראשונות, בעוד בתגובה פתולוגית המצמוץ נמשך.
תפקודי המוחון[עריכת קוד מקור | עריכה]
המוחון אחראי על שיווי משקל וקואורדינציה, כאשר החלק המרכזי שלו, לרבות התולעת (הוורמיס), אחראי על מרכז הגוף, והחלקים הצדיים שלו אחראים על תיאום תנועות הגפיים.
במבחן אצבע-אף, הבוחן דיסמטריה (ליקוי בהערכת מרחק) והתאמת התנועה, הנבדק מתבקש לפשוט את הידיים לצדדים ולגעת באצבעו בקצה האף, בכל פעם ביד אחרת. כשיש פגיעה מוחונית, ככל שהאדם יתקרב יותר לאף, כך היד תרעד יותר והנבדק לא יוכל להשאיר את האצבע על האף עקב הרעד. לאחר מכן, המבחן מתקיים בעיניים עצומות במטרה לבדוק תחושת מנח. סימן נוסף לקושי בהתאמת התנועה הוא בבדיקת ריבאונד, שבה הנבדק מושיט את ידיו לפנים והבודק טופח על אחת מהידיים. נבדק עם פגיעה מוחונית יעשה תנועה מוגזמת להחזרת היד למקומה. מבחן דומה ברגל למבחן אצבע-אף הוא מבחן עקב-ברך, שבו הנבדק מתבקש לשכב כשרגליו פשוטות, ואז להרים בכל פעם רגל אחת ועם העקב להחליק על שוק הרגל השנייה מן הברך ועד הקרסול. נבדק עם פגיעה מוחונית יתקשה לבצע פעולה זו.
מבחן נוסף הבוחן את הקואורדינציה של הידיים הוא מבחן דיאדוכוקינזיס, שבו הנבדק מתבקש לבצע תנועות מהירות בידיים, למשל לסובב את כף היד כלפי פנים וכלפי חוץ במהרה. נבדק עם פגיעה מוחונית יבצע פעולה זו לאט ולא בתיאום.
השלב הבא בבדיקת תפקודי המוחון הוא בעמידה ובהליכה. בעמידה הנבדק מתבקש לעמוד ברגליים צמודות. בפגיעה מוחונית הנבדק יאבד את שיווי המשקל שלו. לאחר מכן ממשיכים למבחן רומברג המפורט לעיל. בעת הליכה נבדק עם פגיעה מוחונית ילך על בסיס רחב, קרי עם הרגליים מרוחקות זו מזו, ועם נטייה ליפול אל הצד הפגוע. כאשר נבדק עם פגיעה מוחונית מתבקש ללכת עקב בצד אגודל, הוא ייטה ליפול לצד הפגוע.
בדיקת סקר נוירולוגית[עריכת קוד מקור | עריכה]
אדם המגיע למערכת הרפואית ללא תלונות נוירולוגיות יעבור כחלק מן הבדיקה הגופנית בדיקה נוירולוגית מצומצמת שנועדה לשמש כעין בדיקת סקר עבור חסרים נוירולוגיים. בדיקת מצב ההכרה והתפקוד המנטלי תתבצע ראשית תוך התרשמות של הבודק ממצב ההכרה של הנבדק בקווים כלליים: ער וערני, מבולבל או לא מגיב לגירוי. לאחר מכן הבודק ישאל שאלות התמצאות ותוך כדי השיחה יתרשם מקיום אפאזיה. בבדיקת עצבי הגולגולת ייבדקו עצב הראייה לשדה ראייה ולעלייה בלחץ התוך-גולגולתי באמצעות בדיקת קרקעית העין, העצבים האחראים על תנועת גלגל העין, ועצב הפנים לשיתוק פריפרי באמצעות עצימת עיניים בחוזקה ומרכזי בניפוח הלחיים או בחיוך. מבחינת המערכת המוטורית ייבדקו שרירי הידיים באמצעות בקשה מהנבדק ללחוץ את אצבעות הבודק ותנועה מהירה של פינצטה באצבעות, ושרירי הרגליים ייבדקו בכיפוף הירך. לבדיקת המערכת התחושתית יישאל הנבדק על חסרים תחושתיים וכן ייבדקו מגע ורטט בכפות הרגליים, עד לגבול התחושה. לאחר מכן הרפלקסים הגידיים של שריר הזרוע הדו-ראשי, שריר הזרוע התלת-ראשי, הפיקה, גיד אכילס ייבדקו, כמו גם רפלקס בבינסקי. לבסוף מבחינת תפקודי מוחון, הבדיקה המצומצמת כוללת התבוננות בנבדק עומד והולך.
באשר לבדיקות סקר לדמנציה, ישנם מספר מבחנים, שהנפוץ שבהם הוא מבחן קצר לאבחון מנטלי, הכולל 30 שאלות שעל כל אחת מהן ניתנת נקודה. ציון של מתחת ל-27 יכול לרמז על לקות קוגניטיבית. אולם מבחן זה אינו רגיש דיו לאיתור לקות קוגניטיבית קלה.
ראו גם[עריכת קוד מקור | עריכה]
לקריאה נוספת[עריכת קוד מקור | עריכה]
- David A. Greenberg, Michael J. Aminoff, Roger P. Simon, Clinical Neurology, 8th edition, Lange, McGraw-Hill, 2012
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.
