הפרעת אישיות גבולית
 | |
| תחום | בריאות הנפש |
|---|---|
| תסמינים |
ויסות רגשי, דיספוריה, אימפולסיביות, פגיעה עצמית, כעס |
| טיפול | |
| קישורים ומאגרי מידע | |
| eMedicine |
913575 |
| MeSH | D001883 |
| סיווגים | |
| DSM-5 | 301.83 |
| ICD-10 | F 60.3 |
הפרעת אישיות גבולית (באנגלית: Borderline personality disorder; בראשי תיבות: BPD) היא הפרעה נפשית, שעל פי DSM-5[1] משתייכת לאשכול ב' של הפרעות אישיות. הפרעת אישיות זאת נקראה בשם 'גבולית' כיוון שבעבר הוגדרה כמבטאת גבול בין נוירוזה לפסיכוזה. אף שהשם בעייתי מבחינת תיאור ההפרעה, הוא נותר ללא שינוי עד היום.[2] ב־ICD 10 היא מוגדרת כ"הפרעת אישיות לא יציבה מבחינה רגשית". ההפרעה מתבטאת בתפיסה עצמית מעוותת, קושי בעיבוד רגשות בקשרים בין-אישיים או בזוגיות, ותגובות קיצוניות מאוד לסיטואציות אשר מתפרשות על ידם כדבר מאיים שמתקשר לנטישה, דחייה, בדידות, ביקורת או כישלון.
מאפיינים קליניים[עריכת קוד מקור | עריכה]
הפרעת אישיות גבולית מאופיינת על ידי דפוס נרחב של חוסר יציבות במערכות אישיות בינאישיות. מאפיין מרכזי בהפרעה זו הוא חוסר יציבות בתחושת העצמי ובמצבי הרוח, המתבטא בדרך כלל בתגובות רגשיות אינטנסיביות במיוחד, והפגנה של כעס פתאומי או רגזנות פתאומית שאינה מותאמת לסיטואציה.[3] תגובות אלה בדרך כלל מופיעות אצל הסובלים מההפרעה כאשר הם פוגשים גירוי המתפרש על ידם כדבר מאיים שמתקשר לנטישה,[3] דחייה, בדידות, ביקורת, או כישלון. תגובות נוספות העשויות להופיע הן של נסיגה חברתית והתנהגות אובדנית.[4][5]
בנוסף לרגשות עזים, אנשים עם הפרעת אישיות גבולית מאופיינים באפקט לבילי. על אף שמונח זה מצביע על תנודות מהירות, בקרב הסובלים מההפרעה כרוכות תנודות אלה בתדירות גבוהה יותר של חרדות, עם תנודות בין כעס וחרדה, ובין דיכאון וחרדה.[6] בעוד שהם חפצים מאוד באינטימיות, הסובלים מההפרעה נוטים לעבר דפוסי היקשרות לא בטוחים, חרדתיים ואמביוולנטיים בתוך מערכות יחסים,[7] ולעיתים קרובות הם תופסים את העולם כמקום מסוכן ומרושע, ואת עצמם כפגיעים וחסרי אונים.[8]
אנשים עם הפרעת אישיות גבולית סובלים מהפרעות בולטות ועיקשות בדימוי העצמי או בתחושת העצמי, ועשויים להתקשות לדעת מה הם הדברים אותם הם מעריכים, במה הם מאמינים, מעדיפים, או נהנים, ועשויים להרגיש כאילו אינם קיימים. לעיתים קרובות הם אינם בטוחים לגבי מטרותיהם ארוכות הטווח במערכות יחסים או במסגרת העבודה, ועשויים לבסס את זהותם האישית על אחרים.[9]
פגיעה עצמית היא התנהגות שכיחה מאוד שמוערכת סביב 50% עד 80% אצל הסובלים מההפרעה.[10] מעבר לסיבוכים הפיזיים הנובעים מהתנהגויות של פגיעה עצמית, מטופלים עם הפרעת אישיות גבולית חשופים לסיכון של התנהגות אימפולסיבית שהשלכותיה עלולות להיות תאונות, שימוש לרעה בסמים ומחלות מין.[11] במקרים רבים התמונה הכללית בהפרעה זאת היא של אינטנסיביות רגשית גדולה מאוד, המוגדרת לעיתים כ"רכבת הרים רגשית". האינטנסיביות הזאת קיימת הן ביחסי האדם עם סביבתו והן בחוויית העצמי שלו (שינויים בערך העצמי כפי שתואר לעיל). מדי פעם ייתכנו אפיזודות פסיכוטיות, בהן עלול להתרחש ניתוק חלקי או מלא של בוחן המציאות של האדם. אפיזודות אלה חולפות בדרך כלל כעבור ימים או שעות. בחלק מהמקרים חולים או חולות במצב זה מגיעים לאשפוז מרצונם, ובחלק מהמקרים הם עלולים להגיע לאשפוז כפוי. חלק ממאפייני ההפרעה מתמתנים עם הזמן ככל שהאדם מתבגר.[2]
מנגנוני ההגנה של אנשים הסובלים מהפרעת אישיות גבולית קשורים לפסיכודינמיקות ההתפתחותיות שלהם, והם כוללים פיצול, אידיאליזציה והמעטת ערך, השלכה, הזדהות השלכתית קיצונית, והכחשה.[12]
רגישות לדחייה[עריכת קוד מקור | עריכה]
רגישות לדחייה (Rejection sensitive dysphoria) היא נטייה קוגניטיבית־אַפקטיבית של הפרט לצַפּוֹת בחרדה ובכעס שאחרים יידחו אותו חברתית, גם כאשר בפועל לא מתרחשת דחייה.[13] אדם הרגיש לדחייה מתמקד בחיפוש רמזים לדחייה בסביבתו. הוא נוטה לפרש התנהגות לא ברורה, עמומה או שלילית של הזולת כדחייה, גם במצבים שאין בהם משום דחייה ממשית. כאשר התנהגות מסוימת מפורשת בעיניו כדחייה, הוא יחוש מצוקה סובייקטיבית שתוביל אותו לתגובה מועצמת אפקטיבית והתנהגותית.[13] הם ייטו להאשים אחרים, ירגישו פגועים או כועסים, ויגיבו בנסיגה או בתוקפנות, ואף עשויים להגיב באובדנות.[13] לדוגמה, במחקר משנת 2000 נבחן הקשר בין ציפיות הדחייה לאלימות במערכת יחסים. המחקר גילה כי צעירים שדיווחו על השקעה גבוהה במערכות יחסים רומנטיות, והיו בעלי רגישות לדחייה, דיווחו על שיעורים גבוהים יותר של אלימות במערכת היחסים.[14] בשלושה מחקרים אחרים, נשים עם רמות גבוהות של רגישות לדחייה הפגינו תגובות עוינות מועצמות לדחייה.[15]
הבדלים מגדריים[עריכת קוד מקור | עריכה]
למגדר השפעה על התחלואה הנלווית (קומורבידיות) להפרעה, וישנן אבחנות נלוות שונות לגברים ולנשים המתמודדים איתה.[16] כך, בקרב נשים, לצד תסמיני הפרעת אישיות גבולית, לרוב יתבטאו גם בהפרעות אכילה, במצב רוח, בחרדה ובהפרעת דחק פוסט-טראומטית. בקרב גברים לעומת זאת, קיימת נטייה להתפרצויות זעם, לאימפולסיביות, לשימוש בסמים, וכן למאפייני אישיות אנטי חברתיים ונרקיסיסטיים.[17]
אבחנה[עריכת קוד מקור | עריכה]
לפי DSM-5, האבחנה להפרעת אישיות גבולית ניתנת על ידי פסיכיאטר כאשר קיימים לפחות חמישה מתוך המאפיינים הבאים:[18]
- מאמצים קיצוניים להימנע מנטישה אמיתית או מדומה (אתזגורפוביה).
- דפוס עז ובלתי יציב במערכות יחסים בין־אישיות, הנע בין הקצוות של אידיאליזציה בקצה אחד והפחתת ערך (דבלואציה) בקצה השני.
- הפרעת זהות: תחושת העצמי או הדימוי העצמי אינם יציבים בצורה בולטת ועקבית.
- אימפולסיביות בשני תחומים לפחות המביאים לנזק: בזבזנות, התנהגות מינית חריגה, התמכרות לחומרים ממכרים, נהיגה פרועה, אכילת יתר (לא כולל התנהגות אובדנית או פגיעה עצמית המופיעה בקריטריון 5).
- התנהגות אובדנית או התנהגות של פגיעה עצמית לא אובדנית.
- חוסר יציבות רגשית ושינויים חדים במצב הרוח.
- תחושת ריקנות כרונית.
- כעס עז שאינו תואם לנסיבות ולסיטואציה, או קושי לנהל כעס זה.
- חשיבה פרנואידית או תסמינים דיסוציאטיביים חמורים הקשורים לדחק נפשי.
אבחנה מבדלת[עריכת קוד מקור | עריכה]
הפרעת אישיות גבולית משיקה לאבחנות אחרות.[18]
הפרעות דיכאון והפרעה דו־קוטבית:
הפרעה נפשית דו־קוטבית מתרחשת לעיתים קרובות ביחד עם הפרעת מצב רוח חד או דו־קוטבית. כאשר אדם עונה לקריטריונים של הפרעת אישיות גבולית ושל הפרעת מצב רוח, הוא יקבל את שתי האבחנות יחד. עם זאת, שינויי מצב הרוח האופייניים להפרעת אישיות גבולית יכולים להיראות דומים מאוד לאלה שמתרחשים בהפרעה דו־קוטבית.
הפרעות אישיות אחרות:
ישנה מידה רבה של חפיפה בין תסמיני הפרעת אישיות גבולית ובין תסמיני הפרעות אישיות אחרות. לכן ייתכן שאדם יקבל שתי אבחנות של הפרעות אישיות שונות.
שינויי אישיות בעקבות מצב רפואי:
מצבים רפואיים ומשברים רפואיים יכולים לעיתים לגרום לשינויים באישיות. כאשר מאבחנים אבחנת אישיות, יש לקחת בחשבון אפשרות שהשינוי באישיות מקורו בהיסטוריה הרפואית של האדם.
שימוש בסמים:
התנהגות של צריכת חומרים פסיכואקטיביים וכן התמכרות לחומרים או להתנהגות (הימורים, מין וכדומה), יכולים להיות חלק מהתמונה הקלינית בהפרעת אישיות גבולית. עם זאת, כאשר מאבחנים הפרעת אישיות גבולית חשוב להיות מודעים לשינויי אישיות שמקורם בסמים שהאדם משתמש בהם או בתרופות שהוא נוטל באופן קבוע או מזדמן.
בעיות זהות:
יש להבחין בין הפרעת אישיות גבולית ובין שינויי אישיות שהם תוצאה של תהליך התפתחות אנושי רגיל.
פוסט טראומה מורכבת (C-PTSD):
לעיתים קרובות אנשים שחוו טראומה ממושכת (כגון אלימות במשפחה או פגיעה מינית ארוכת טווח) סובלים משינויי מצב רוח, מקשיים ביחסים בין אישיים, מפגיעה עצמית ואובדנות, מתחושת ריקנות, מדימוי עצמי לא יציב ומתסמינים הדומים מאוד להפרעת אישיות גבולית. לעיתים שתי ההפרעות מתרחשות יחד, אך פעמים רבות ניתנת אבחנה שגויה (ללא אבחנה של PTSD או בנוסף לה), עקב חוסר מודעות והיעדר אבחנה רשמית ב־DSM של C-PTSD.
קושי באבחון[עריכת קוד מקור | עריכה]
עלו טענות שלאבחנה ישנם מאפיינים עמומים שחלקם ניתן לפרשנות, ולא תמיד קל להכריע ולהגיע לאבחנה מדויקת, ומכאן גם לטיפול המתאים.[2]
תחלואה נלווית (קומורבידיות) ואבחנה מוטעית
אחת הסיבות לאבחון שגוי היא שלהפרעת אישיות גבולית ישנן מספר אבחנות אפשריות אחרות (אבחנות מבדלות), ולעיתים קיים קושי להכריע בין האבחנות. להפרעה זאת תסמינים המתקיימים גם בהפרעות אחרות, כגון דיכאון המופיע לעיתים כסימפטום שלה, הפרעת דחק פוסט־טראומתית, הפרעות אכילה, או הפרעה דו־קוטבית שגם בה ישנו קושי בוויסות רגשי. רוב האנשים שאובחנו עם הפרעת אישיות גבולית עומדים גם בקריטריונים של לפחות הפרעת אישיות אחת נוספת.[19][20] ישנה מידה רבה של דמיון ותחומים משותפים בין התמונה הקלינית שבהפרעת אישיות גבולית לבין זו שניתן לראות בהפרעות אכילה (בעיקר אנורקסיה נרבוזה), שגם בהן יש הפרעות בזהות העצמית ועיסוק באוכל.[2]
אבחון טראומה מורכבת כהפרעת אישיות גבולית
קיים דמיון בין הפרעת אישיות גבולית להפרעת פוסט טראומה מורכבת (C-PTSD) העשוי להוביל לאבחון שגוי ולפגיעה בטיפול המוצע למאובחנים. הדמיון בין תסמיני פוסט טראומה מורכבת לתסמיני הפרעת אישיות גבולית, מתבטא בבעיות בוויסות הרגשי, קשיים בינאישיים, אימפולסיביות, העלולה לגרום לפגיעה עצמית, וסימפטומים דיסוציאטיביים.[21] בשל דמיון זה, אנשים שלוקים בהפרעת פוסט טראומה מורכבת מאובחנים פעמים רבות באופן מוטעה כלוקים בהפרעת אישיות גבולית.[22]
על אף עדויות תומכות בהשפעה המשמעותית של טראומות ילדות בהתפתחות התסמינים המאפיינים את הפרעת האישיות הגבולית,[16][23] קריטריוני האבחנה אינם כוללים הכרה בטראומה מתמשכת בילדות כגורם משמעותי להתפתחות הפרעת אישיות גבולית.[24] בעקבות זאת הוצעה בשנות ה־90 אבחנה חלופית המכונה 'פוסט־טראומה מורכבת' (C-PTSD),[22] שמיועדת לאנשים שחוו טראומה בין אישית חמורה ומתמשכת. האבחנה נותנת הסבר לבעיה איתה מתמודדים המאובחנים, שטמון בחוויית קורבן האלימות ולא במבנה אישיותו. בנוסף, היא נותנת מענה לטיפול הלקוי במתמודדים, שמתמקד לרוב בוויסות רגשי ולא בריפוי מטראומות בין אישיות.[24]
אבחנת הטראומה המורכבת נכנסה למדריך הפסיכיאטרי האירופי ICD-11, אך לא למדריך הפסיכיאטרי האמריקאי DSM-5.[25] כך, אף על פי שאבחנת הטראומה המורכבת טרם נכנסה רשמית לכלל המדריכים הפסיכיאטריים, מטפלים רבים מאמצים את האבחנה החלופית. זאת לשם התאמת טיפול הולם למתמודדים שנראה כי לצד קריטריונים גבוליים אותם הם מבטאים, היסטוריית העבר שלהם מצביעה על טראומה בילדות.[26] עם זאת, חלק מהמאובחנים אינם מדווחים על רקע טראומטי, מה שמרמז על כך שייתכן והפרעת אישיות גבולית אינה בהכרח הפרעה הקשורה בטראומה.[27]
תחלואה נלווית[עריכת קוד מקור | עריכה]
הפרעות נוספות המתרחשות לעיתים קרובות עם הפרעת אישיות גבולית הם הפרעה דו-קוטבית (39.5%), פוסט-טראומה (39.2%), הפרעות קשב וריכוז, דיכאון קליני (32.1%) או אוטיזם (15%).[28][29]
שכיחות ואפידמיולוגיה[עריכת קוד מקור | עריכה]
מאז נכללה ב DSM-3 (שיצא ב־1980), חלה עלייה משמעותית באבחון של הפרעת אישיות גבולית. עלתה השערה שהדבר נובע מכך שאנשים מאובחנים בטעות כבעלי הפרעת אישיות גבולית אף שאינם כאלה.[2]
לפי מחקרים מתחילת שנות ה־2000, בין 1% ל־2% מכלל האוכלוסייה חיים עם הפרעה זאת.[30] אולם על פי מחקר שנערך בשנת 2008, ההימצאות המצטברת של ההפרעה היא 5.9% בארצות הברית - 5.6% מהגברים ו־6.2% מהנשים סובלים ממנה.[31]
שכיחות ההפרעה בבתי סוהר היא כ־30%, ונמצא כי היא שכיחה פי שניים יותר אצל נשים.[32] השכיחות הגבוהה בבתי הסוהר עשויה להיות קשורה לשיעור הגבוה של שימוש לרעה בסמים בקרב הסובלים מההפרעה, הנאמד בכ־38%.[33]
הסיכון למוות כתוצאה מהתאבדות בקרב הסובלים מההפרעה מוערך בין 3% ל־10%.[34] הסיכון להתאבדות גבוה יותר במקרה של תחלואה כפולה עם הפרעה אפקטיבית אחרת, או עם שימוש לרעה בסמים.[35]
הבדלים מגדריים בשכיחות[עריכת קוד מקור | עריכה]
לפי מחקרים מתחילת שנות ה־2000 ההפרעה שכיחה פי שלושה יותר אצל נשים מאשר בגברים.[30] אולם על פי מחקר שנערך בשנת 2008, לא היה הבדל בעל מובהקות סטטיסטית בשכיחות בין נשים לגברים.[31] לפי מחקר משנת 2011 שפורסם בכתב העת לאנסט, שכיחות ההפרעה באוכלוסייה כללית נחשבת דומה בין שני המינים.[36] באוכלוסייה קלינית, נשים מהוות 75% מכלל המטופלים.[37] קיימת מחלוקת לגבי הסיבות לכך ולגבי עצם קיומם של הבדלים מגדריים אמיתיים בהפרעה זו.[38] מספר מומחים משערים כי נתונים אלה קשורים בקושי של גברים לקבל טיפול, בייחוד טיפול פסיכותרפי.[37]
ניתן להסביר את ההבדלים המגדריים בביטויים הקליניים ובשכיחות ההפרעה בכך שגברים ונשים מבטאים את מצוקתם באופן שונה.[39] מאפייני ההפרעה כגון רגשנות, תלות ופגיעה עצמית, תואמים להתנהגויות הנחשבות לנשיות באופן סטריאוטיפי בתרבות.[40] בשל כך, לנשים סיכוי גבוה יותר להיות מאובחנות כמתמודדות עם הפרעת אישיות גבולית, בעוד שלגברים סיכוי גבוה יותר להיות מאובחנים בהפרעת אישיות אנטי־חברתית, שביטוייה תואמים להתנהגות הנתפסת גברית יותר.[41] לפי גישות פמיניסטיות, שכיחות ההפרעה בקרב נשים מוסברת לפיכך גם כהטיה באבחון הנובעת מהבניות חברתיות סביב תפקידי המגדר 'הנורמליים' של נשים וגברים בתרבות.[42]
הסבר נוסף לשכיחות הקלינית בקרב נשים הוא שקיימת הטיה בדגימה הנובעת מכך שלנשים ייצוג גדול יותר במערכת הפסיכיאטרית. מלבד נטייה רבה יותר מלכתחילה לפנייה לטיפול נפשי, ביטויי ההפרעה בקרב נשים כוללים יותר סימפטומים הקשורים במצב הרוח, להם קיים טיפול בשירותי בריאות הנפש.[17][43] זאת בהשוואה לגברים שנוטים לקבל טיפול במסגרות אחרות, כמו מרכזי גמילה מסמים או מתקני כליאה וענישה פלילית.[44] כך גברים, בניגוד לנשים, עשויים לקבל טיפול בתסמינים ספציפיים של הפרעת אישיות גבולית מבלי לקבל טיפול המותאם להפרעה עצמה.[17][43]
גורמים[עריכת קוד מקור | עריכה]
הגורמים להפרעת אישיות גבולית עדיין אינם ידועים לחלוטין, אולם מחקרים מראים כי גורמים סביבתיים, גורמים פסיכו־חברתיים, גורמים גנטיים, וכן מבנה ותפקוד המוח, עשויים להגדיל את הסיכוי להתפתחות ההפרעה.[45] ההנחה היא כי התפתחות ההפרעה נובעת משילוב של גורמים אלה, והשפעתם זה על זה.[46]
גורמים גנטיים[עריכת קוד מקור | עריכה]
ההפרעה שכיחה פי חמישה בקרב קרובי משפחה מדרגה ראשונה של מאובחנים, בהשוואה לאוכלוסייה הכללית[47]. עם זאת, מחקרים לגבי גורמים גנטיים אינם מוצאים ממצאים חד משמעיים בנושא, אך מצביעים על השפעה אפשרית של מערכות הסרוטונין והדופמין על התנהגות אימפולסיבית, ויסות רגשי ועיבוד מידע.[48]
גורמים נוירוביולוגים[עריכת קוד מקור | עריכה]
ממצאים ניורוביולוגיים מסבירים את הפגיעות הרגשית בכך שמספר אזורים במוח, כמו ההיפוקמפוס והאמיגדלה, שאחראים לרבים מהתסמינים, קטנים יותר בגודלם בקרב אנשים המתמודדים עם ההפרעה. אזורים אלה אחראים על תפקוד רגשי, יציבות, אגרסיביות ואימפולסיביות, והפעילות המוחית בהם בקרב הלוקים בהפרעה רבה יותר בהשוואה לאוכלוסייה הכללית.[49]
הבדלים אישיים מולדים[עריכת קוד מקור | עריכה]
הבדלים מולדים במזג האדם, כמו רגשנות גבוהה, פעלתנות, נטייה למעורבות חברתית נמוכה וביישנות, מנבאים התפתחות של תסמיני ההפרעה בגיל מבוגר.[50]
טראומה בילדות[עריכת קוד מקור | עריכה]
מאובחנים רבים עם הפרעת אישיות גבולית מדווחים על טראומות ילדות מוקדמות הכוללות הזנחה, אלימות פיזית, מילולית, או מינית כרוניות על ידי דמות מטפלת.[16][23][46] מרבית החוקרים מסכימים כי אכן היסטוריה אישית של טראומה בילדות מהווה גורם להיווצרות ההפרעה,[51] ומצביעים על קשר חזק בין התעללות בילדות, ובמיוחד התעללות מינית בילדות, והתפתחות של הפרעת אישיות גבולית.[22][52] במחקר שנעשה בבריטניה, נמצא כי 88% מהמאובחנים ספגו אלימות ממושכת בילדותם,[53] ולפחות 70% מהנשים המאובחנות חוו התעללות מינית בילדותן.[54]
טיפול[עריכת קוד מקור | עריכה]
הפרעת אישיות גבולית נחשבת להפרעה הנחקרת ביותר מבחינת שיטות הטיפול מבין כלל הפרעות האישיות. להלן כמה דוגמאות לטיפולים הקיימים:
- טיפול תרופתי – מיועד לתת מענה עיקרי לבסיס הפיזיולוגי של ההפרעה. בחלק מהמקרים ניתן להשתמש בנוגדי דיכאון מסוג SNRI כמו סימבלטה.[55] ייתכן גם טיפול נגד חרדה או טיפול בתרופות נוגדות פסיכוזה[56] במקרה הצורך.
- טיפול באמצעות פסיכותרפיה – יש הטוענים כי אין טעם להתמקד בסימפטומים של ההפרעה באופן פיזיולוגי בלבד. בעיניהם חשוב בעיקר להבין את שורש הבעיה, לטפל בו, ובכך למנוע או להקטין את השלכותיו.[57]
- טיפול התנהגותי[58] – שיטה זו מתבססת על התאוריה כי ההפרעה היא בבסיסה תוצאה של שילוב בין הפרעה ביולוגית להפרעה סביבתית. הביולוגי, כפגם במנגנון האחראי על ארגון ושליטה ברגשות טובים ורעים, והסביבתי, כמערכת נסיבות היוצרת ענישה קשה, טראומה או הזנחה של אותן פגיעות רגשיות. מכאן שלהפרעה ישנם שני מוקדים אליהם יש להתייחס בטיפול: פגיעות רגשיות ומחסור בכישורים הדרושים לפיקוח על הרגשות המתעוררים, חיוביים או שליליים. השיטה עוסקת בשינוי אך תוך הימנעות מביטולו של הסובל. זאת במטרה לקבלו, ועם זאת ללמדו טווח רחב יותר של כישורים התנהגותיים.
- טיפול מבוסס מנטליזציה (MBT – Mentalization Based Treatment)[59][60] – שיטה זו פותחה על ידי פיטר פונגי ואנתוני בייטמן, על בסיס המושג מנטליזציה. על פי הגישה, הלוקים בהפרעת אישיות גבולית מתקשים בעיסוק תקין במנטליזציה, בייחוד בהקשרים בין־אישיים טעונים רגשית, ויכולת זו נפגעה בעקבות טראומה, התעללות או יחסים לא־מיטיביים עם ההורים בילדות המוקדמת. טיפול מבוסס מנטליזציה מוגדר כפסיכותרפיה דינמית, מתמקד בקשר המתקיים בין המטופל למטפל, ומטרותיו הן חיזוק השליטה העצמית והיכולת לוויסות רגשי, והגברת היכולת ליצירת קשרים בין־אישיים אינטימיים מספקים.
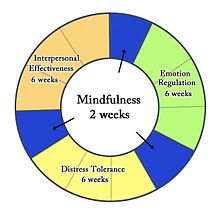
שלבי הטיפול הדיאלקטי ההתנהגותי - טיפול דיאלקטי התנהגותי (DBT – Dialectical behavioral therapy)[58][58] – שיטה שפותחה על ידי מרשה לינהאן מאוניברסיטת וושינגטון בסוף שנות ה־80. השיטה מבוססת על פסיכותרפיה מודרנית בשילוב אלמנטים מתורת הזן ומדת הבודהיזם. לינהאן סבלה בעצמה מההפרעה, ופיתחה את השיטה לאחר שחשה כי טיפול קונבנציונלי אינו אפקטיבי. הטיפול מוצע על ידי פסיכותרפיסטים, פסיכולוגים קליניים, אחים מוסמכים ועובדים סוציאליים, אך אינו מוסדר בחוק בישראל.
- טיפול ממוקד העברה (TFP – Transference Focused Psychotherapy)[61][62] – שיטה שפותחה על ידי אוטו קרנברג, ומתמקדת ביחסי ההעברה הטיפוליים.
- סכמה תרפיה – שיטת טיפול אינטגרטיבית שפותחה על ידי ג'פרי יאנג, פסיכולוג מאוניברסיטת ניו יורק. טיפול מבוסס סכמה נחקר רבות ונחשב ליעיל מאוד לטיפול בהפרעות אישיות, כולל בהפרעת אישיות גבולית.
- שיטות נוספות: קיימת ספרות על שימוש בקשיבות (Mindfulness)[63], על טיפול דינאמי דקונסטרוקטיבי, וכן ספרות אחרת על שימוש בחשיפה ממושכת (Prolonged Exposure),[64] בעיקר כשמדובר במי שאובחנו עם הפרעת אישיות גבולית וגם עם PTSD.
שיטות אלה ניתנות לשילוב זו בזו, בעיקר פסיכותרפיה ותרופות.
טרמינולוגיה[עריכת קוד מקור | עריכה]
השם 'הפרעת אישיות גבולית', שהציע אדולף שטרן ב־1938, שימש כאמצעי לזיהוי קבוצת מטופלים שלא התאימו לקטגוריות נוירוזה ופסיכוזה שהיו מקובלות באותה תקופה.[65] בעבר נטען כי שם ההפרעה ניתן מתוך הבלבול והבורות שהיו קיימים בעולם הטיפולי כלפי בעיותיהם של פונים שסיפוריהם היו סותרים ובלתי עקביים, ושביטאו סבל אישי גדול.[66]
לנוכח המחלוקת סביב שם האבחנה, עלו לאורך השנים מספר הצעות חלופיות, בהן הפרעת ויסות רגשי, הפרעת שליטה רגשית, הפרעת דחף והפרעת ויסות בינאישית.[67] מונח נוסף הוא אי־ארגון אישיות פוסט טראומטי, בשל ההיסטוריה הטראומטית של רבים מהמאובחנים.[52]
ביקורת[עריכת קוד מקור | עריכה]
סטיגמה[עריכת קוד מקור | עריכה]
המאפיינים הבולטים של הפרעת אישיות גבולית כוללים אינטנסיביות רגשית, דפוס של מערכות יחסים בלתי יציבות, הפרעות בזהות ובדימוי העצמי וניסיונות נואשים להימנע מנטישה. כתוצאה מכך אנשים המאובחנים עם הפרעה זו מעוררים לעיתים רגשות עזים בקרב הסובבים אותם.[68]
סטיגמה בקרב נותני שירות בבריאות הנפש
הפרעת אישיות גבולית נתפסת כמורכבת וחריפה, והסיכויים להצלחת הטיפול בה נתפסים כנמוכים.[69] העלות הכלכלית של הטיפול בהפרעה גבוהה יותר מעלות הטיפול בהפרעות פסיכיאטריות אחרות, אך המשאבים המוקצים לאוכלוסיית מטופלים זו יחסית נמוכים.[24]
ההפרעה מעוררת פעמים רבות התייחסות שלילית בקרב מטפלים,[70] שמתארים לעיתים את המאובחנים כ"בלתי ניתנים לטיפול", "מניפולטיבים" או "תובעניים".[40][71] כינויים אלה עשויים להפוך לנבואה שמגשימה את עצמה, משום שיחס שלילי עלול להחריף התנהגויות של פגיעה עצמית בקרב המטופלים.[68] לאור זאת, מטפלים לעיתים מאשימים את הפונים בתוצאות לא טובות של הטיפול,[69] ואף נרתעים מלקבל מטופלים אלה.[72][73] נטען כי בשל הסטיגמה הקיימת מצד המטפלים, זמינות הטיפול הרפואי עבור המאובחנים מוגבלת, והם מופנים אל מחוץ למערכות הטיפוליות תוך שימוש מגוון אמצעים.[74]
ניתן להבין את הסטיגמה שנלווית לעיתים קרובות לאבחנה זו כנובעת מהתגובה השלילית המתעוררת במטפל כלפי המטופל (כמעין העברה נגדית), ולא בשל הסימפטומים והמאפיינים של המטופל.[75] תחושות שליליות אלה, שקורות באופן לא מודע, עשויות להביא לתגובות לא הולמות מצד המטפל, כמו חלוקה מופרזת של תרופות פסיכיאטריות או היעדר אמפתיה.[76]
הפנמת הסטיגמה בקרב המתמודדים
ישנם מאובחנים שמדווחים כי האבחנה "הפרעת אישיות גבולית" תורמת להם ומאפשרת להם לפתח מיומנויות התמודדות יעילות.[16] עם זאת, לנוכח הסטיגמה מצד מערכת בריאות הנפש ובקרב הציבור,[68] אחרים מתארים שהאבחנה יוצרת אצלם חוויה מזיקה ומתייגת, המביאה לטיפול פוגעני וליחס שלילי מהחברה.[16][26] בקרב מאובחנים שחוו אלימות מתמשכת בילדות, היחס השלילי עשוי להוביל לחוויית רה־טראומטיזציה של ההתנהגות כלפיהם.[16] באופן ספציפי, נשים המאובחנות בהפרעה מבטאות הפנמת הסטיגמה החברתית בתפיסת העצמי שלהן,[77][78] המתבטאת באיכות חיים נמוכה יותר, הערכה עצמית ויעילות עצמית נמוכים יותר, והחרפת הסימפטומים הפסיכיאטריים.[79]
ביקורת פמיניסטית[עריכת קוד מקור | עריכה]
אסטרטגיות הישרדות
גישות פמיניסטיות טוענות כי ה'גבוליות', בדומה למונחים היסטוריים אחרים שיוחסו להתנהגות של נשים, כמו כישוף והיסטריה, מצהירה על פגם אישיותי המוטבע בפרט דרך הצגת התנהגותו כפתולוגית. לדבריהן, הסימפטומים הם תגובה למיצובן של נשים בגבולות הסוציו־תרבותיים,[80] והאבחנה משקפת את הניסיון לתאר אסטרטגיות הישרדות והתנגדות של נשים לדיכוי ולאלימות ממושכת, ומביאה לביטול כוחן או להקטנתו.[26][54][72] בכך האבחנה משמשת לתיוג ולדיכוי נשים שהתנהגותן סוטה מהנורמה, ולטשטוש ההקשר המגדרי שיצר התנהגויות אלה.[54] אף שתגובות הישרדות אלה, כגון הפגנת כעס, נתפסות לרוב כבלתי הולמות, ניתן לראות בהן מיומנויות המשמשות נשים החיות בחברה בה קיימים ואי שוויון מגדרי ואלימות. כלומר, זוהי אחת הדרכים שמשמשות נשים שחוו דיכוי להביע את עצמן ואת מצוקתן.[26]
הכחשת אלימות ודיכוי נשי
קיימת טענה כי האבחנה של הפרעת אישיות גבולית מבטאת נטייה היסטורית להכחשת היקפה והשפעתה של אלימות ממושכת ושל אלימות מינית בפרט, וכן להכחשה של דיכוי נשים. בהתאם, התיוג הפסיכיאטרי של נפגעות וההתמקדות בטיפול בסימפטומים של ההפרעה, מסתיר את הקשר בין אלימות, שהיא חוויה שכיחה בקרב נשים, לבין אי השוויון המגדרי בחברה.[54] חוסר הבנה מצד הסובבים להתנהגותן ולהקשר שבו היא מתקיימת, עלולה לחזק תחושות של זעם, ייאוש וריקנות בקרב מאובחנות שעברו טראומות בילדות.[72]
בספרות בתרבות ובאומנות[עריכת קוד מקור | עריכה]
- הסרט העלילתי האמריקני "נערה בהפרעה" (Girl Interrupted) מביא את סיפורה של צעירה עם הפרעת אישיות גבולית.
- הדמות הראשית בסדרה האקסית המטורפת מאובחנת עם הפרעת אישיות גבולית.
- הסרט "אמא לא משוגעת" של מרדכי ורדי, מתאר את משפחתה של אמירה רענן, החושפת את מחלתה.[81]
- בקומיקס הקוריאני "killing stalking", אחת הדמויות הראשיות, yoonbum, סובל מההפרעה ומראה את רוב התסמינים שלה.
- בסדרה הטורקית "אישה", הדמות שירין (סריי קאיה), אחותה של השחקנית הראשית, מתמודדת עם הפרעה זו.
- בסרט "ברבור שחור" של דארן ארונופסקי, על אודות להקת הבלט היוקרתית של ניו יורק המעלה הפקה של "אגם הברבורים", נינה סיירס (נטלי פורטמן), שמגלמת את הברבור הלבן והשחור, נאבקת בהפרעה זאת.
- בסדרה "ארקיין" שמבוססת על המשחק "League of legends" אחת ההפרעות הנפשיות שיש לג'ינקס (פאודר) היא הפרעת אישיות גבולית.
לקריאה נוספת[עריכת קוד מקור | עריכה]
- מארשה מ. לינהאן – הפרעת אישיות גבולית – מדריך להקניית כישורים הוצאת אח.
- ד"ר ג'ון ד. פרסטון, הפרעת אישיות גבולית טיפול אינטגרטיבי. הוצאת אח.
- צ'פמן וגרף, הפרעת אישיות גבולית מדריך הישרדות. הוצאת אח.
- קולין א' וורנר, התמודדות עם הפרעת אישיות גבולית – להיאבק, להבין, להצליח. הוצאת אח.
קישורים חיצוניים[עריכת קוד מקור | עריכה]
- הפרעת אישיות גבולית, בלקסיקון הפסיכולוגי "בטיפולנט"
- מהי הפרעת אישיות גבולית, באתר עמותת סהר
- נערה בהפרעה, באתר "הדרך למעלה"
- Are people with BPD manipulative?, באתר BPD Central (באנגלית)
- דוד אופנהיים, השורשים של הפרעת אישיות גבולית – ממצאים חדשים ומפתיעים, אתר פסיכולוגיה עברית, 2009
- אילן דיאמנט, "אימא חושבת משמע אני קיים" - מצבי טרום מנטליזציה והפרקטיקה הטיפולית בהפרעת אישיות גבולית, באתר פסיכולוגיה עברית, 19 בנובמבר 2009
- אילן דיאמנט, על קצה המזלג: גישת "עיסוק בעיבוד מנטאלי" והפרקטיקה הטיפולית בהפרעת אישיות גבולית, באתר פסיכולוגיה עברית, 27 באוקטובר 2008
- שחר בלבן, הפרעה גבולית במחלקה פסיכיאטרית, באתר פסיכולוגיה עברית, 31 במרץ 2013
- אליזבת סבובודה, לעשות סדר בטירוף (על הפרעת אישיות גבולית וטיפולים חדשים), באתר אלכסון, 10 בספטמבר 2013
- איתן טמיר, ארבעת תתי־הסוגים של הפרעת אישיות גבולית, באתר אבליקו, 30 בספטמבר 2017
- ע', על גבול האור – סיפור התמודדות אישי עם הפרעת אישיות גבולית – The Medical אתר הרופאים של ישראל, 2012
- הפרעת אישיות גבולית, באתר אנציקלופדיה בריטניקה (באנגלית)
- הארגון הישראלי החינוכי למען טיפול בהפרעה אישיות גבולית
 הפרעת אישיות גבולית, דף שער בספרייה הלאומית
הפרעת אישיות גבולית, דף שער בספרייה הלאומית
הערות שוליים[עריכת קוד מקור | עריכה]
- ^ המהדורה החמישית של ספר האבחנות הפסיכיאטריות של האגודה הפסיכיאטרית האמריקאית
- ^ 1 2 3 4 5 חנן מוניץ (עורך), 20 הפרעות אישיות, פרקים נבחרים בפסיכיאטריה, דיונון, 2016, עמ' 484-479
- ^ 1 2 Mark Zimmerman, Matthew D. Multach, Kristy Dalrymple, Iwona Chelminski, Clinically useful screen for borderline personality disorder in psychiatric out-patients, The British Journal of Psychiatry: The Journal of Mental Science 210, 2017-02, עמ' 165–166 doi: 10.1192/bjp.bp.116.182121
- ^ Mary C. Zanarini, Corina S. Laudate, Frances R. Frankenburg, Michelle M. Wedig, Reasons for self-mutilation reported by borderline patients over 16 years of prospective follow-up, Journal of Personality Disorders 27, 2013-12, עמ' 783–794 doi: 10.1521/pedi_2013_27_115
- ^ C. E. Stiglmayr, T. Grathwol, M. M. Linehan, G. Ihorst, Aversive tension in patients with borderline personality disorder: a computer-based controlled field study, Acta Psychiatrica Scandinavica 111, 2005, עמ' 372–379 doi: 10.1111/j.1600-0447.2004.00466.x
- ^ Harold W. Koenigsberg, Philip D. Harvey, Vivian Mitropoulou, James Schmeidler, Characterizing Affective Instability in Borderline Personality Disorder, American Journal of Psychiatry 159, 2002-05-01, עמ' 784–788 doi: 10.1176/appi.ajp.159.5.784
- ^ Kenneth N. Levy, Kevin B. Meehan, Michal Weber, Joseph Reynoso, Attachment and Borderline Personality Disorder: Implications for Psychotherapy, Psychopathology 38, 2005, עמ' 64–74 doi: 10.1159/000084813
- ^ Arnoud Arntz, Introduction to special issue: cognition and emotion in borderline personality disorder, Journal of Behavior Therapy and Experimental Psychiatry 36, 2005-09, עמ' 167–172 doi: 10.1016/j.jbtep.2005.06.001
- ^ John G. Gunderson, MD, A BPD BRIEF: An Introduction to Borderline Personality Disorder Diagnosis, Origins, Course, And Treatment
- ^ M. Oumaya, S. Friedman, A. Pham, T. Abou Abdallah, [Borderline personality disorder, self-mutilation and suicide: literature review], L'Encephale 34, 2008-10, עמ' 452–458 doi: 10.1016/j.encep.2007.10.007
- ^ P. S. Links, R. Heslegrave, R. van Reekum, Impulsivity: core aspect of borderline personality disorder, Journal of Personality Disorders 13, 1999, עמ' 1–9 doi: 10.1521/pedi.1999.13.1.1
- ^ אדוארד. קאופמן, <>., אח, תשס"ד 2004, ISBN 965-267-317-X
- ^ 1 2 3 G. Downey, S. I. Feldman, Implications of rejection sensitivity for intimate relationships, Journal of Personality and Social Psychology 70, 1996-06, עמ' 1327–1343 doi: 10.1037//0022-3514.70.6.1327
- ^ Geraldine Downey, Scott Feldman, Ozlem Ayduk, Rejection sensitivity and male violence in romantic relationships, Personal Relationships 7, 2000, עמ' 45–61 doi: 10.1111/j.1475-6811.2000.tb00003.x
- ^ Ozlem Ayduk, Geraldine Downey, Alessandra Testa, Ying Yen, Does Rejection Elicit Hostility in Rejection Sensitive Women?, Social Cognition 17, 1999-06-01, עמ' 245–271 doi: 10.1521/soco.1999.17.2.245
- ^ 1 2 3 4 5 6 Mary C. Zanarini, Frances R. Frankenburg, D Bradford Reich, John Hennen, & Kenneth R Silk, Adult Experiences of Abuse Reported by Borderline Patients and Axis II Comparison Subjects Over Six Years of Prospective Follow-Up, The Journal of Nervous and Mental Disease 193, 2005-06, עמ' 412–416 doi: 10.1097/01.nmd.0000165295.65844.52
- ^ 1 2 3 Sansone, R., & Sansone, L. (2011). Gender patterns in borderline personality disorder. Innovations in Clinical Neuroscience, 8(5), 16-20. /
- ^ 1 2 American Psychiatric Association, Personality Disorder, Diagnostic & Statistical Manual of Mental Disorders DSM, 5th, WDC: American Psychiatric Association, 2013, עמ' 663-666
- ^ Minna R. Fyer, A Frances, T Sullivan, S Hurt, & J Clarkin, Comorbidity of Borderline Personality Disorder, Archives of General Psychiatry 45(4), 1988, עמ' 348-352 doi: 10.1001/archpsyc.1988.01800280060008
- ^ Thomas A Widiger, James H Rogers, Prevalence and Comorbidity of Personality Disorders, Psychiatric Annals 19, 1989, עמ' 132–136 doi: 10.3928/0048-5713-19890301-07
- ^ Felicity de Zulueta, Post-traumatic stress disorder and attachment: possible links with borderline personality disorder, Advances in Psychiatric Treatment 15(3), 2009, עמ' 172–180 doi: 10.1192/apt.bp.106.003418
- ^ 1 2 3 לואיס הרמן, ג'ודית., טראומה והחלמה, עם עובד, 1992, מסת"ב 978-965-13-2619-6
- ^ 1 2 Kate L. Lewis, Brin F. S. Grenyer, Borderline Personality or Complex Posttraumatic Stress Disorder? An Update on the Controversy, Harvard Review of Psychiatry 17(5), 2009-09, עמ' 322–328 doi: 10.3109/10673220903271848
- ^ 1 2 3 Jayashri Kulkarni, Complex PTSD – a better description for borderline personality disorder?, Australasian Psychiatry 25(4), 2017, עמ' 333–335 doi: 10.1177/1039856217700284
- ^ Julian D Ford, Christine A Courtois, Complex PTSD, affect dysregulation, and borderline personality disorder, Borderline Personality Disorder and Emotion Dysregulation 1, 2014, עמ' 9 doi: 10.1186/2051-6673-1-9
- ^ 1 2 3 4 Andrea Nicki, Borderline Personality Disorder, Discrimination, and Survivors of Chronic Childhood Trauma, IJFAB: International Journal of Feminist Approaches to Bioethics 9, 2016, עמ' 218–245 doi: 10.3138/ijfab.9.1.218
- ^ Chapman, Alexander L. (Alexander Lawrence), The borderline personality disorder survival guide : everything you need to know about living with BPD, Oakland, CA: New Harbinger Publications, 2007, ISBN 1-57224-784-3
- ^ BORDERLINE PERSONALITY DISORDER AND AUTISM SPECTRUM DISORDER IN FEMALES - A CROSS-SECTIONAL STUDY, ארכיון האינטרנט, 2013-09-21
- ^ Prevalence, Correlates, Disability, and Comorbidity of DSM-IV Borderline Personality Disorder: Results from the Wave 2 National Epidemiologic Survey on Alcohol and Related Conditions, PubMed
- ^ 1 2 Andrew E. Skodol, Donna S. Bender, Why are women diagnosed borderline more than men?, The Psychiatric Quarterly 74, 2003, עמ' 349–360 doi: 10.1023/a:1026087410516
- ^ 1 2 Bridget F. Grant, S. Patricia Chou, Risë B. Goldstein, Boji Huang, Prevalence, Correlates, Disability, and Comorbidity of DSM-IV Borderline Personality Disorder: Results from the Wave 2 National Epidemiologic Survey on Alcohol and Related Conditions, The Journal of clinical psychiatry 69, 2008-4, עמ' 533–545
- ^ Donald W. Black, Tracy Gunter, Jeff Allen, Nancee Blum, Borderline personality disorder in male and female offenders newly committed to prison, Comprehensive Psychiatry 48, 2007-09, עמ' 400–405 doi: 10.1016/j.comppsych.2007.04.006
- ^ NIMH » Personality Disorders, www.nimh.nih.gov
- ^ Joel Paris, Suicidality in Borderline Personality Disorder, Medicina 55, 2019-05-28, עמ' 223 doi: 10.3390/medicina55060223
- ^ Joel Paris, Chronic Suicidality Among Patients With Borderline Personality Disorder, Psychiatric Services 53, 2002-06-01, עמ' 738–742 doi: 10.1176/appi.ps.53.6.738
- ^ Falk Leichsenring, Eric Leibing, Johannes Kruse, Antonia S. New, Borderline personality disorder, Lancet (London, England) 377, 2011-01-01, עמ' 74–84 doi: 10.1016/S0140-6736(10)61422-5
- ^ 1 2 Marianne Goodman, Uday Patil, Lauren Steffel, Jennifer Avedon, Treatment utilization by gender in patients with borderline personality disorder, Journal of Psychiatric Practice 16, 2010-05, עמ' 155–163 doi: 10.1097/01.pra.0000375711.47337.27
- ^ Martín Ruiz, María Carolina Vairo, [Borderline personality disorder. Kingdom of women, land without men], Vertex (Buenos Aires, Argentina) 19, October 2008, עמ' 303–308
- ^ Karl J. Looper, Joel Paris, What dimensions underlie cluster B personality disorders?, Comprehensive Psychiatry 41, 2000-11, עמ' 432–437 doi: 10.1053/comp.2000.16563
- ^ 1 2 Potter, Nancy, Mapping the edges and the in-between : a critical analysis of borderline personality disorder, Oxford University Press, 2009, ISBN 0-19-175438-2
- ^ Charles W. Nuckolls, Toward a cultural history of the personality disorders, Social Science & Medicine 35, 1992-07, עמ' 37–49 doi: 10.1016/0277-9536(92)90117-9
- ^ Hertz, P., & Hertz, M. (2008). Personality disorders, with a special emphasis on borderline and narcissistic syndromes. In J. Berzoff, L. M. Flanagan, & P. Hertz (Eds.), Inside out and outside in: Psychodynamic clinical theory and psychopathology in contemporary multicultural contexts (p. 311–353). Jason Aronson.
- ^ 1 2 Paris, Joel, Treatment of borderline personality disorder : a guide to evidence-based practice, The Guilford Press, 2008, ISBN 978-1-4625-4254-3
- ^ Marianne Goodman, Uday Patil, Lauren Steffel, Jennifer Avedon, Scott Sasso, Joseph Triebwasser, & Barbara Stanley, Treatment Utilization by Gender in Patients With Borderline Personality Disorder, Journal of Psychiatric Practice 16, 2010-05, עמ' 155–163 doi: 10.1097/01.pra.0000375711.47337.27
- ^ Joel Paris, The Treatment of Borderline Personality Disorder: Implications of Research on Diagnosis, Etiology, and Outcome, Annual Review of Clinical Psychology 5, 2009-04, עמ' 277–290 doi: 10.1146/annurev.clinpsy.032408.153457
- ^ 1 2 Klaus Lieb, Mary C Zanarini, Christian Schmahl, Marsha ,M Linehan, & Martin Bohus, Borderline personality disorder, The Lancet 364, 2004-07, עמ' 453–461 doi: https://doi.org/10.1016/S0140-6736(04)16770-6
- ^ American Psychiatric Association, Diagnostic & Statistical Manual of Mental Disorders DSM, WDC: American Psychiatric Association, 5th, 2013, פרק Personality Disorder, עמ' 663-666
- ^ Raffaella Calati, Florence Gressier, Martina Balestri, Alessandro Serretti, Genetic modulation of borderline personality disorder: Systematic review and meta-analysis, Journal of Psychiatric Research 47, 2013-10, עמ' 1275–1287 doi: 10.1016/j.jpsychires.2013.06.002
- ^ Lis, E., Greenfield, B., Henry, M., Guile, J. M., & Dougherty, G. (2007). Neuroimaging and genetics of borderline personality disorder: A review. Journal of Psychiatry and Neuroscience, 32, 162–173.
- ^ Stephanie D Stepp, Kate Keenan, Alison E Hipwell, Robert F Krueger, The impact of childhood temperament on the development of borderline personality disorder symptoms over the course of adolescence, Borderline Personality Disorder and Emotion Dysregulation 1(18), 2014, עמ' 1-10 doi: 10.1186/2051-6673-1-18
- ^ Kluft, R. P. (1990). Incest-related syndromes of adult psychopathology (Vol. 140). American Psychiatric Pub. ISBN 0880481609
- ^ 1 2 Quadrio, C. (2005). Axis one. Axis two: A disordered borderline. The Australian and New Zealand Journal of Psychiatry, 39, A107.
- ^ Castillo, H. (2000). You Don’t Know What It’s Like. Mental Health Care, 4(2), 53–58.
- ^ 1 2 3 4 Clare Shaw, Gillian Proctor, I. Women at the Margins: A Critique of the Diagnosis of Borderline Personality Disorder, Feminism & Psychology 15, 2005-11, עמ' 483–490 doi: 10.1177/0959-353505057620
- ^ Ella Hancock-Johnson, Chris Griffiths, Marco Picchioni, A Focused Systematic Review of Pharmacological Treatment for Borderline Personality Disorder, CNS Drugs 31, 2017-05-01, עמ' 345–356 doi: 10.1007/s40263-017-0425-0
- ^ Donald W. Black, Mary C. Zanarini, Ann Romine, Martha Shaw, Comparison of Low and Moderate Dosages of Extended-Release Quetiapine in Borderline Personality Disorder: A Randomized, Double-Blind, Placebo-Controlled Trial, American Journal of Psychiatry 171, 2014-11-01, עמ' 1174–1182 doi: 10.1176/appi.ajp.2014.13101348
- ^ Cristea IA, Gentili C, Cotet CD, Palomba D, Barbui C, Cuijpers P (באפריל 2017). "Efficacy of Psychotherapies for Borderline Personality Disorder: A Systematic Review and Meta-analysis". JAMA Psychiatry. 74 (4): 319–328. doi:10.1001/jamapsychiatry.2016.4287. hdl:1871.1/845f5460-273e-4150-b79d-159f37aa36a0. PMID 28249086. S2CID 30118081. ארכיון מ-4 בדצמבר 2020. נבדק ב-12 בדצמבר 2019.
{{cite journal}}: (עזרה) - ^ 1 2 3 Marsha M. Linehan, Kathryn E. Korslund, Melanie S. Harned, Robert J. Gallop, Dialectical Behavior Therapy for High Suicide Risk in Individuals With Borderline Personality Disorder, JAMA Psychiatry 72, 2015-05-01 doi: 10.1001/jamapsychiatry.2014.3039
- ^ Paul Robinson, Barbara Barrett, Anthony Bateman, Az Hakeem, Study Protocol for a randomized controlled trial of mentalization based therapy against specialist supportive clinical management in patients with both eating disorders and symptoms of borderline personality disorder, BMC Psychiatry 14, 2014-02-21, עמ' 51 doi: 10.1186/1471-244X-14-51
- ^ Dawn L. Bales, Reinier Timman, Helene Andrea, Jan J. V. Busschbach, Effectiveness of Day Hospital Mentalization-Based Treatment for Patients with Severe Borderline Personality Disorder: A Matched Control Study, Clinical Psychology & Psychotherapy 22, 2015-09-01, עמ' 409–417 doi: 10.1002/cpp.1914
- ^ David L. Perez, David R. Vago, Hong Pan, James Root, Frontolimbic neural circuit changes in emotional processing and inhibitory control associated with clinical improvement following transference-focused psychotherapy in borderline personality disorder, Psychiatry and Clinical Neurosciences 70, 2016-01-01, עמ' 51–61 doi: 10.1111/pcn.12357
- ^ Arnoud Arntz, Snežana Stupar-Rutenfrans, Josephine Bloo, Richard van Dyck, Prediction of treatment discontinuation and recovery from Borderline Personality Disorder: Results from an RCT comparing Schema Therapy and Transference Focused Psychotherapy, Behaviour Research and Therapy 74, 2015-11-01, עמ' 60–71 doi: 10.1016/j.brat.2015.09.002
- ^ Maria V. Nararro-Haro, Hunter G. Hoffman, Azucena Garcia-Palacios, Mariana Sampaio, The Use of Virtual Reality to Facilitate Mindfulness Skills Training in Dialectical Behavioral Therapy for Borderline Personality Disorder: A Case Study, Frontiers in Psychology 7, 2016-11-02 doi: 10.3389/fpsyg.2016.01573
- ^ Melanie S.Harned,.Kathryn E.Korslund.ת.Marsha M.Linehan, A pilot randomized controlled trial of Dialectical Behavior Therapy with and without the Dialectical Behavior Therapy Prolonged Exposure protocol for suicidal and self-injuring women with borderline personality disorder and PTSD - ScienceDirect, www.sciencedirect.com (באנגלית)
- ^ Wirth-Cauchon, Janet, Women and borderline personality disorder : symptoms and stories, Rutgers University Press, 2001, ISBN 0-585-37896-7
- ^ Masterson, James F., The search for the real self : unmasking the personality disorders of our age, New York: Free Press, 1988, ISBN 0-02-920291-4
- ^ Gohn Gunderson & Perry Hoffman, Understanding and treating borderline personality disorder : a guide for professionals and families, Washington, DC: American Psychiatric Pub, 2007, ISBN 978-1-58562-657-1
- ^ 1 2 3 Ron B. Aviram, Beth S. Brodsky, Barbara Stanley, Borderline Personality Disorder, Stigma, and Treatment Implications, Harvard Review of Psychiatry 14, 2006, עמ' 249–256 doi: 10.1080/10673220600975121
- ^ 1 2 גור, ענת, גוף זר : הפרעות אכילה, פגיעות מיניות בילדות וטיפול מותאם, ישראל: הקיבוץ המאוחד, 2015, מסת"ב 978-965-02-0762-5
- ^ O'connell, B., & Dowling, M. (2014). Dialectical behaviour therapy (DBT) in the treatment of borderline personality disorder. Journal of psychiatric and mental health nursing, 21(6), 518-525.
- ^ K. Latalova, M. Ociskova, J. Prasko, Z. Sedlackova, & D Kamaradova, If You Label Me, Go with Your Therapy Somewhere! Borderline Personality Disorder and Stigma, European Psychiatry 30, 2015, עמ' 15-20 doi: 10.1016/s0924-9338(15)31175-5
- ^ 1 2 3 Rebecca J Lester, Lessons from the borderline: Anthropology, psychiatry, and the risks of being human, Feminism & Psychology 23, 2013-02, עמ' 70–77 doi: 10.1177/0959353512467969
- ^ Moore, A. W. (2013). Listening to women's voices: clinicians' perspectives on the benefits of feminist therapy in the treatment of borderline personality disorder. (Unpublished master's thesis), Smith College.
- ^ Sandra H. Sulzer, Does “difficult patient” status contribute to de facto demedicalization? The case of borderline personality disorder, Social Science & Medicine 142, 2015-10, עמ' 82–89 doi: 10.1016/j.socscimed.2015.08.008
- ^ Thomas A. Aronson, Historical Perspectives on the Borderline Concept: A Review and Critique, Psychiatry 48, 1985-08, עמ' 209–222 doi: 10.1080/00332747.1985.11024282
- ^ Vaillant George, The Beginning of Wisdom Is Never Calling a Patient a Borderline; Or, the Clinical Management of Immature Defenses in the Treatment of Individuals With Personality Disorders (עמ' 117-134), 1992
- ^ Grambal, A., Prasko, J., Kamaradova, D., Latalova, K., Holubova, M., Marackova, M., Ociskova, M., & Slepecky, M. (2016). Self-stigma in borderline personality disorder–cross-sectional comparison with schizophrenia spectrum disorder, major depressive disorder, and anxiety disorders. Neuropsychiatric disease and treatment, 12, 2439-2448. 10.2147/ndt.s114671
- ^ Nicolas Rüsch, Aurelia Hölzer, Christiane Hermann, Elisabeth Schramm, Gitta Jacob, Martin Bohus, Klaus Lieb, & Patrick Corrigan, Self-Stigma in Women With Borderline Personality Disorder and Women With Social Phobia, The Journal of Nervous and Mental Disease 194, 2006-10, עמ' 766–773 doi: 10.1097/01.nmd.0000239898.48701.dc
- ^ James D. Livingston, Jennifer E. Boyd, Correlates and consequences of internalized stigma for people living with mental illness: A systematic review and meta-analysis, Social Science & Medicine 71, 2010-12, עמ' 2150–2161 doi: 10.1016/j.socscimed.2010.09.030
- ^ Berger, B. (2014). Power, selfhood, and identity: A feminist critique of borderline personality disorder. Advocates’ Forum. The University of Chicago. 1-8.
- ^ אורלי גולדקלנג, הסרט של אמירה: "אני נהיית אובדנית מדעת", באתר nrg, 9 במאי 2014
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.




