אפילפסיה – הבדלי גרסאות
הערות שוליים |
הערות שוליים |
||
| שורה 115: | שורה 115: | ||
בעוד במקרים רבים לא ניתן למנוע מושקעים מאמצים כדי לצמצם את פציעות ראש, לספק טיפול טוב סביב זמן הלידה ולהפחית טפילים סביבתיים כגון תולעת בשר חזיר, צעדים אשר עשויים להיות יעילים במניעה. מאמצים בחלק של מרכז אמריקה על מנת להפחית את שיעורי חזיר התולעת הביא לירידה של 50% מהמקרים החדשים של אפילפסיה.<ref>{{צ-מאמר|מחבר=Charles R. Newton, Hector H. Garcia|שם=Epilepsy in poor regions of the world|כתב עת=Lancet (London, England)|כרך=380|עמ=1193–1201|שנת הוצאה=2012-09-29|doi=10.1016/S0140-6736(12)61381-6|קישור=https://www.ncbi.nlm.nih.gov/pubmed/23021288}}</ref> |
בעוד במקרים רבים לא ניתן למנוע מושקעים מאמצים כדי לצמצם את פציעות ראש, לספק טיפול טוב סביב זמן הלידה ולהפחית טפילים סביבתיים כגון תולעת בשר חזיר, צעדים אשר עשויים להיות יעילים במניעה. מאמצים בחלק של מרכז אמריקה על מנת להפחית את שיעורי חזיר התולעת הביא לירידה של 50% מהמקרים החדשים של אפילפסיה.<ref>{{צ-מאמר|מחבר=Charles R. Newton, Hector H. Garcia|שם=Epilepsy in poor regions of the world|כתב עת=Lancet (London, England)|כרך=380|עמ=1193–1201|שנת הוצאה=2012-09-29|doi=10.1016/S0140-6736(12)61381-6|קישור=https://www.ncbi.nlm.nih.gov/pubmed/23021288}}</ref> |
||
== ניהול == |
== ניהול == |
||
אפילפסיה בדרך כלל מטופלת עם תרופות על בסיס יומי החל מהתרחשות ההתקף השני. עבור אלה אשר נמצאים בסיכון גבוה, הטיפול תרופתי עשוי להתחיל החל מההתקף הראשון. תמיכה עצמית של האנשים וניהול מצבם עשוי להיות שימושי. במקרים אשר עמידים לתרופות, אפשרויות הטיפול עשויות לכלול דיאטה מיוחדת, השתלה של מגרה מוחי או [[נוירוכירורגיה]]. |
אפילפסיה בדרך כלל מטופלת עם תרופות על בסיס יומי החל מהתרחשות ההתקף השני.<ref name=":7" /><ref name=":3" /> עבור אלה אשר נמצאים בסיכון גבוה, הטיפול תרופתי עשוי להתחיל החל מההתקף הראשון. <ref name=":7" />תמיכה עצמית של האנשים וניהול מצבם עשוי להיות שימושי.<ref>{{צ-מאמר|מחבר=Sandra L. Helmers, Rosemarie Kobau, Martha Sajatovic, Barbara C. Jobst|שם=Self-management in epilepsy: Why and how you should incorporate self-management in your practice|כתב עת=Epilepsy & Behavior: E&B|כרך=68|עמ=220–224|שנת הוצאה=March 2017|doi=10.1016/j.yebeh.2016.11.015|קישור=https://www.ncbi.nlm.nih.gov/pubmed/28202408}}</ref> במקרים אשר עמידים לתרופות, אפשרויות הטיפול עשויות לכלול דיאטה מיוחדת, השתלה של מגרה מוחי או [[נוירוכירורגיה]]. |
||
=== עזרה ראשונה === |
=== עזרה ראשונה === |
||
גלגול אדם עם התקף טוניק קלוניק פעיל על הצד עוזרת למנוע כניסה של הנוזלים לתוך הריאות;לא מומלץ לשים את האצבעות, מנשך או מדכא לשון, כיוון שהוא עלול לגרום לאדם [[הקאה|קיא]] כתוצאה מהנשיכה. המאמצים צריכים להתמקד במניעה של פגיעה עצמית. באופן כללי, מגן של עמוד השדרה אינו נזקק. |
גלגול אדם עם התקף טוניק קלוניק פעיל על הצד עוזרת למנוע כניסה של הנוזלים לתוך הריאות; <ref>{{צ-מאמר|מחבר=Glen E. Michael, Robert E. O'Connor|שם=The diagnosis and management of seizures and status epilepticus in the prehospital setting|כתב עת=Emergency Medicine Clinics of North America|כרך=29|עמ=29–39|שנת הוצאה=February 2011|doi=10.1016/j.emc.2010.08.003|קישור=https://www.ncbi.nlm.nih.gov/pubmed/21109100}}</ref>לא מומלץ לשים את האצבעות, מנשך או מדכא לשון, כיוון שהוא עלול לגרום לאדם [[הקאה|קיא]] כתוצאה מהנשיכה. <ref>{{צ-מאמר|מחבר=Glen E. Michael, Robert E. O'Connor|שם=The diagnosis and management of seizures and status epilepticus in the prehospital setting|כתב עת=Emergency Medicine Clinics of North America|כרך=29|עמ=29–39|שנת הוצאה=February 2011|doi=10.1016/j.emc.2010.08.003|קישור=https://www.ncbi.nlm.nih.gov/pubmed/21109100}}</ref><ref name=":4" />המאמצים צריכים להתמקד במניעה של פגיעה עצמית. באופן כללי, מגן של עמוד השדרה אינו נזקק.<ref>{{צ-מאמר|מחבר=Glen E. Michael, Robert E. O'Connor|שם=The diagnosis and management of seizures and status epilepticus in the prehospital setting|כתב עת=Emergency Medicine Clinics of North America|כרך=29|עמ=29–39|שנת הוצאה=February 2011|doi=10.1016/j.emc.2010.08.003|קישור=https://www.ncbi.nlm.nih.gov/pubmed/21109100}}</ref> |
||
אם ההתקף נמשך יותר מ 5 דקות, או אם יש יותר משני התקפים בשעה בלי לחזור לרמה נורמלית של הכרה ביניהם, זה נחשב כמקרה חירום רפואי הידוע בתור [[סטטוס אפילפטיקוס]]. מצב זה דורש טיפול רפואי כדי לשמור את דרכי הנשימה פתוחים ומוגנים; כאשר ההתקף מתרחש בבית ההמלצה הרפואית הראשונית עבור התקף ארוך היא לתת מידלוזם בתוך הפה או [[דיאזפאם]] העשוי לשמש גם רקטאלית. בבית החולים, לורזפאם תוך ורידי הוא מועדף. אם שני מינונים של [[בנזודיאזפינים]] לא יעילים, תרופות אחרות כגון [[פניטואין]] מומלצות. מצב אפילפטי עוויתי, אשר אינו מגיב לטיפול הראשוני, דורש בדרך כלל כניסה ליחידה לטיפול נמרץ וטיפול בחומרים חזקים כגון תיופנטון או פרופופול. |
אם ההתקף נמשך יותר מ 5 דקות, או אם יש יותר משני התקפים בשעה בלי לחזור לרמה נורמלית של הכרה ביניהם, זה נחשב כמקרה חירום רפואי הידוע בתור [[סטטוס אפילפטיקוס]].<ref>{{צ-ספר|מחבר=Wheless, James.|שם=Advanced therapy in epilepsy|מקום הוצאה=Shelton, CT|מו"ל=People's Medical Pub. House|שנת הוצאה=2009|קישור=https://www.worldcat.org/oclc/680621298|oclc=680621298}}</ref><ref name=":7" /> מצב זה דורש טיפול רפואי כדי לשמור את דרכי הנשימה פתוחים ומוגנים; <ref name=":7" />כאשר ההתקף מתרחש בבית ההמלצה הרפואית הראשונית עבור התקף ארוך היא לתת מידלוזם בתוך הפה או [[דיאזפאם]] העשוי לשמש גם רקטאלית. בבית החולים, לורזפאם תוך ורידי הוא מועדף. אם שני מינונים של [[בנזודיאזפינים]] לא יעילים, תרופות אחרות כגון [[פניטואין]] מומלצות. מצב אפילפטי עוויתי, אשר אינו מגיב לטיפול הראשוני, דורש בדרך כלל כניסה ליחידה לטיפול נמרץ וטיפול בחומרים חזקים כגון תיופנטון או פרופופול.<ref name=":7" /> |
||
=== תרופות === |
=== תרופות === |
||
[[קובץ:Anticonvulsants.jpg|ממוזער|Anticonvulsants]] |
[[קובץ:Anticonvulsants.jpg|ממוזער|Anticonvulsants]] |
||
הטיפול העיקרי באפילפסיה הוא תרופות נוגדות פרכוסים ייתכן שעבור כל חייו של האדם. הבחירה של תרופות אנטי-אפילפטיות מבוססת על סוג ההתקף, תסמונת אפילפסיה, תרופות אחרות בשימוש, בעיות בריאות אחרות, גילו של האדם ואורח החיים שלו. בתחילה ממליצים על תרופה אחת; אם זה לא יעיל, מחליפים אותה לתרופה מומלצת אחרת. שתי תרופות מומלצות בבת אחת,רק אם תרופה אחת לא עובדת; בקרב בערך חצי מהאנשים התרופה המומלצת הראשונה היא אפקטיבית; התרופה השנייה המומלצת מסייעת ל-13% ושתיים או שלוש תרופות המומלצות לנטילה במקביל מסייעות ל-4% נוספים. כ-30% מהאנשים ממשיכים לסבול מהתקפים למרות הטיפול האנטי-אפילפטי. |
הטיפול העיקרי באפילפסיה הוא תרופות נוגדות פרכוסים ייתכן שעבור כל חייו של האדם.<ref name=":3" /> הבחירה של תרופות אנטי-אפילפטיות מבוססת על סוג ההתקף, תסמונת אפילפסיה, תרופות אחרות בשימוש, בעיות בריאות אחרות, גילו של האדם ואורח החיים שלו.<ref name=":3" /> בתחילה ממליצים על תרופה אחת; אם זה לא יעיל, מחליפים אותה לתרופה מומלצת אחרת. שתי תרופות מומלצות בבת אחת,רק אם תרופה אחת לא עובדת; <ref name=":7" />בקרב בערך חצי מהאנשים התרופה המומלצת הראשונה היא אפקטיבית; התרופה השנייה המומלצת מסייעת ל-13% ושתיים או שלוש תרופות המומלצות לנטילה במקביל מסייעות ל-4% נוספים.<ref>{{צ-ספר|שם=Medical Aspects of Disability : a Handbook for the Rehabilitation Professional|מקום הוצאה=New York|מו"ל=Springer Publishing Company|מהדורה=4th edition|שנת הוצאה=2011|קישור=https://www.worldcat.org/oclc/699488884|oclc=699488884}}</ref> כ-30% מהאנשים ממשיכים לסבול מהתקפים למרות הטיפול האנטי-אפילפטי.<ref>{{צ-מאמר|מחבר=Mervyn J. Eadie|שם=Shortcomings in the current treatment of epilepsy|כתב עת=Expert Review of Neurotherapeutics|כרך=12|עמ=1419–1427|שנת הוצאה=December 2012|doi=10.1586/ern.12.129|קישור=https://www.ncbi.nlm.nih.gov/pubmed/23237349}}</ref> |
||
ישנן מספר תרופות זמינות כולל [[פניטואין]], [[קארבאמזפין|קרבמזפין]] ו -[[חומצה ולפרואית|ו]]<nowiki/>אלפורט. ראיות לא כל כך מבוססות הציעו כי פניטואין, קארבאמזפין ו-ואלפורט עשויים להיות יעילים באותה מידה עבור התקפים כלליים ועבור התקפים מקומיים. שחרור מבוקר של קרבמזפין נמצא כפועל, כמו גם שחרור מיידי קרבמזפין ועשויות להיות פחות תופעות לוואי. בממלכה המאוחדת, קרבמזפין או [[למוטריג'ין|למוטריג 'ין]] מומלצים כטיפול קו ראשון עבור התקפים מקומיים, עם [[לבטיראצטם|ל]]<nowiki/>ביטירקטם ו-ואלפורט בקו שני בשל בעיות של עלויות ותופעות לוואי. ואלפורט מומלץ כקו ראשון עבור התקפים כלליים כאשר למוטריג 'ין מומלץ לטיפול הקו השני. עבור אלה עם התקפי ניתוק, אטוסקיסמיד או ואלפורט מומלצים; ואלפורט יעיל במיוחד בהשפעה על התקפי מיוקלוניק, טוניק או אטוניק. אם ההתקפים מבוקרים היטב על ידי טיפול מסוים, בדרך כלל לא הכרחי לבדוק באופן שגרתי את רמות התרופה בדם. |
ישנן מספר תרופות זמינות כולל [[פניטואין]], [[קארבאמזפין|קרבמזפין]] ו -[[חומצה ולפרואית|ו]]<nowiki/>אלפורט. ראיות לא כל כך מבוססות הציעו כי פניטואין, קארבאמזפין ו-ואלפורט עשויים להיות יעילים באותה מידה עבור התקפים כלליים ועבור התקפים מקומיים.<ref>{{צ-מאמר|מחבר=Sarah J. Nevitt, Anthony G. Marson, Jennifer Weston, Catrin Tudur Smith|שם=Carbamazepine versus phenytoin monotherapy for epilepsy: an individual participant data review|כתב עת=The Cochrane Database of Systematic Reviews|כרך=2|עמ=CD001911|שנת הוצאה=02 27, 2017|doi=10.1002/14651858.CD001911.pub3|קישור=https://www.ncbi.nlm.nih.gov/pubmed/28240353}}</ref> <ref>{{צ-מאמר|מחבר=Sarah J. Nolan, Anthony G. Marson, Jennifer Weston, Catrin Tudur Smith|שם=Phenytoin versus valproate monotherapy for partial onset seizures and generalised onset tonic-clonic seizures: an individual participant data review|כתב עת=The Cochrane Database of Systematic Reviews|כרך=4|עמ=CD001769|שנת הוצאה=2016-04-28|doi=10.1002/14651858.CD001769.pub3|קישור=https://www.ncbi.nlm.nih.gov/pubmed/27123830}}</ref>שחרור מבוקר של קרבמזפין נמצא כפועל, כמו גם שחרור מיידי קרבמזפין ועשויות להיות פחות תופעות לוואי. בממלכה המאוחדת, קרבמזפין או [[למוטריג'ין|למוטריג 'ין]] מומלצים כטיפול קו ראשון עבור התקפים מקומיים, עם [[לבטיראצטם|ל]]<nowiki/>ביטירקטם ו-ואלפורט בקו שני בשל בעיות של עלויות ותופעות לוואי.<ref>{{צ-מאמר|מחבר=Graham Powell, Matthew Saunders, Alexandra Rigby, Anthony G. Marson|שם=Immediate-release versus controlled-release carbamazepine in the treatment of epilepsy|כתב עת=The Cochrane Database of Systematic Reviews|כרך=12|עמ=CD007124|שנת הוצאה=12 08, 2016|doi=10.1002/14651858.CD007124.pub5|קישור=https://www.ncbi.nlm.nih.gov/pubmed/27933615}}</ref> ואלפורט מומלץ כקו ראשון עבור התקפים כלליים כאשר למוטריג 'ין מומלץ לטיפול הקו השני. עבור אלה עם התקפי ניתוק, אטוסקיסמיד או ואלפורט מומלצים; ואלפורט יעיל במיוחד בהשפעה על התקפי מיוקלוניק, טוניק או אטוניק. אם ההתקפים מבוקרים היטב על ידי טיפול מסוים, בדרך כלל לא הכרחי לבדוק באופן שגרתי את רמות התרופה בדם.<ref name=":7" /> |
||
התרופה אנטי-אפילפטית הכי זולה הוא [[פנוברביטל]] העולה בסביבות $5 דולר בשנה. [[ארגון הבריאות העולמי]] נותן את זה כהמלצה כקו ראשון בעולם המתפתח ומשתמשים בזה שם בדרך כלל. עם זאת גישה זו עלולה להיות קשה שכן מדינות מסוימות מציינות אותה כתרופה מבוקרת. |
התרופה אנטי-אפילפטית הכי זולה הוא [[פנוברביטל]] העולה בסביבות $5 דולר בשנה.<ref>{{צ-מאמר|מחבר=Charles R. Newton, Hector H. Garcia|שם=Epilepsy in poor regions of the world|כתב עת=Lancet (London, England)|כרך=380|עמ=1193–1201|שנת הוצאה=2012-09-29|doi=10.1016/S0140-6736(12)61381-6|קישור=https://www.ncbi.nlm.nih.gov/pubmed/23021288}}</ref> [[ארגון הבריאות העולמי]] נותן את זה כהמלצה כקו ראשון בעולם המתפתח ומשתמשים בזה שם בדרך כלל.<ref>{{צ-מאמר|מחבר=Neshan B. Ilangaratne, Nilanka N. Mannakkara, Gail S. Bell, Josemir W. Sander|שם=Phenobarbital: missing in action|כתב עת=Bulletin of the World Health Organization|כרך=90|עמ=871–871A|שנת הוצאה=2012-12-01|doi=10.2471/BLT.12.113183|קישור=https://www.ncbi.nlm.nih.gov/pubmed/23284189}}</ref> <ref>{{צ-ספר|שם=The treatment of epilepsy|מקום הוצאה=Chichester, UK|מו"ל=Wiley-Blackwell|מהדורה=3rd ed|שנת הוצאה=2009|קישור=https://www.worldcat.org/oclc/441875085|oclc=441875085}}</ref>עם זאת גישה זו עלולה להיות קשה שכן מדינות מסוימות מציינות אותה כתרופה מבוקרת.<ref>{{צ-מאמר|מחבר=Charles R. Newton, Hector H. Garcia|שם=Epilepsy in poor regions of the world|כתב עת=Lancet (London, England)|כרך=380|עמ=1193–1201|שנת הוצאה=2012-09-29|doi=10.1016/S0140-6736(12)61381-6|קישור=https://www.ncbi.nlm.nih.gov/pubmed/23021288}}</ref> |
||
תופעות לוואי של תרופות מדווחות בין 10 ל-90% מהאנשים תלוי באיזו צורה וכיצד אוספים את הנתונים. רוב תופעות הלוואי קשורות למינון והן מתונות. כמה דוגמאות כוללות שינויים במצב הרוח, ישנוניות, או אי-יציבות בהליכה. לתרופות מסוימות יש תופעות לוואי אשר אינן קשורות במינון כגון פריחות, רעילות בכבד, או [[אנמיה אפלסטית|דיכוי של מח העצם]]. כמעט רבע מהאנשים הפסיקו את הטיפול בשל תופעות לוואי. תרופות מסוימות ידועות כקשורות ל[[מום מולד|מומים מולדים]] כאשר משתמשים בהן במהלך ההריון. תרופות נפוצות , כגון וואלפורט, פניטואין, קארבאמזפין, פנוברביטול וגבפנטין דווחו כגורם לסיכון מוגבר למומים מולדים, במיוחד כאשר נעשה שימוש במהלך [[היריון|השליש הראשון]]. למרות זאת, הטיפול לעתים קרובות ממשיך להילקח, בגלל שמאמינים שהסיכון הנובע מאפילפסיה לא מטופלת גבוה יותר מהסיכון שנובע מהתרופה. מתוך התרופות האנטיאפילפטיות לבטירקטם ולמוטריג'ין נראה שיש להן את הסיכון הנמוך ביותר לגרימת מומים מולדים. |
תופעות לוואי של תרופות מדווחות בין 10 ל-90% מהאנשים תלוי באיזו צורה וכיצד אוספים את הנתונים.<ref>{{צ-מאמר|מחבר=Piero Perucca, Frank G. Gilliam|שם=Adverse effects of antiepileptic drugs|כתב עת=The Lancet. Neurology|כרך=11|עמ=792–802|שנת הוצאה=September 2012|doi=10.1016/S1474-4422(12)70153-9|קישור=https://www.ncbi.nlm.nih.gov/pubmed/22832500}}</ref> רוב תופעות הלוואי קשורות למינון והן מתונות. כמה דוגמאות כוללות שינויים במצב הרוח, ישנוניות, או אי-יציבות בהליכה. לתרופות מסוימות יש תופעות לוואי אשר אינן קשורות במינון כגון פריחות, רעילות בכבד, או [[אנמיה אפלסטית|דיכוי של מח העצם]]. כמעט רבע מהאנשים הפסיקו את הטיפול בשל תופעות לוואי.<ref>{{צ-מאמר|מחבר=Piero Perucca, Frank G. Gilliam|שם=Adverse effects of antiepileptic drugs|כתב עת=The Lancet. Neurology|כרך=11|עמ=792–802|שנת הוצאה=September 2012|doi=10.1016/S1474-4422(12)70153-9|קישור=https://www.ncbi.nlm.nih.gov/pubmed/22832500}}</ref> תרופות מסוימות ידועות כקשורות ל[[מום מולד|מומים מולדים]] כאשר משתמשים בהן במהלך ההריון. תרופות נפוצות , כגון וואלפורט, פניטואין, קארבאמזפין, פנוברביטול וגבפנטין דווחו כגורם לסיכון מוגבר למומים מולדים, במיוחד כאשר נעשה שימוש במהלך [[היריון|השליש הראשון]]. <ref>{{צ-ספר|שם=The Cochrane Library: Cochrane Database of Systematic Reviews|קישור=http://onlinelibrary.wiley.com/book/10.1002/14651858;jsessionid=D3B9BBC087B0A6F768577CAF0A056986.f03t04}}</ref><ref>{{צ-מאמר|מחבר=Manijeh Kamyar, Michael Varner|שם=Epilepsy in pregnancy|כתב עת=Clinical Obstetrics and Gynecology|כרך=56|עמ=330–341|שנת הוצאה=June 2013|doi=10.1097/GRF.0b013e31828f2436|קישור=https://www.ncbi.nlm.nih.gov/pubmed/23563876}}</ref>למרות זאת, הטיפול לעתים קרובות ממשיך להילקח, בגלל שמאמינים שהסיכון הנובע מאפילפסיה לא מטופלת גבוה יותר מהסיכון שנובע מהתרופה.<ref>{{צ-מאמר|מחבר=Manijeh Kamyar, Michael Varner|שם=Epilepsy in pregnancy|כתב עת=Clinical Obstetrics and Gynecology|כרך=56|עמ=330–341|שנת הוצאה=June 2013|doi=10.1097/GRF.0b013e31828f2436|קישור=https://www.ncbi.nlm.nih.gov/pubmed/23563876}}</ref> מתוך התרופות האנטיאפילפטיות לבטירקטם ולמוטריג'ין נראה שיש להן את הסיכון הנמוך ביותר לגרימת מומים מולדים.<ref>{{צ-מאמר|מחבר=Jennifer Weston, Rebecca Bromley, Cerian F. Jackson, Naghme Adab|שם=Monotherapy treatment of epilepsy in pregnancy: congenital malformation outcomes in the child|כתב עת=The Cochrane Database of Systematic Reviews|כרך=11|עמ=CD010224|שנת הוצאה=11 07, 2016|doi=10.1002/14651858.CD010224.pub2|קישור=https://www.ncbi.nlm.nih.gov/pubmed/27819746}}</ref> |
||
עצירה איטית של התרופות עשויה להיות סבירה באנשים שאין להם התקף במשך שנתיים עד ארבע שנים; עם זאת, בסביבות שליש מהאנשים קיימת הישנות, לרוב במהלך ששת החודשים הראשונים. עצירה אפשרית היא בערך ב- 70% מהילדים ו-60% מהמבוגרים. |
עצירה איטית של התרופות עשויה להיות סבירה באנשים שאין להם התקף במשך שנתיים עד ארבע שנים; עם זאת, בסביבות שליש מהאנשים קיימת הישנות, לרוב במהלך ששת החודשים הראשונים.<ref name=":7" /> <ref>{{צ-ספר|שם=Adolescent health care : a practical guide|מקום הוצאה=Philadelphia|מו"ל=Lippincott Williams & Wilkins|מהדורה=5th ed|שנת הוצאה=2008|קישור=https://www.worldcat.org/oclc/148727849|oclc=148727849}}</ref>עצירה אפשרית היא בערך ב- 70% מהילדים ו-60% מהמבוגרים.<ref name=":1" /> |
||
=== ניתוח === |
=== ניתוח === |
||
ניתוח עשוי להיות אופציה עבור אנשים עם התקפים מקומיים שלא הגיבו לטיפולים אחרים. הטיפולים הללו כוללים לפחות מבחן אחד או שניים עד שלושה תרופות. מטרת הניתוח היא שליטה מוחלטת בהתקפים ואת זה ניתן להשיג ב-60-70% מהמקרים. פרוצדורות נפוצות כוללות חיתוך היפוקמפוס באמצעות כריתה של האונה הקדמית, הסרת גידולים והסרת חלקים מהניוקורטקס. מספר הליכים כגון קורפוס קלוסטומיה מנסים להפחית את מספר ההתקפים יותר מאשר לטפל בתנאים. במקרים רבים בעקבות ניתוח תרופות עשויות להלקח במינונים פחותים . |
ניתוח עשוי להיות אופציה עבור אנשים עם התקפים מקומיים שלא הגיבו לטיפולים אחרים. <ref>{{צ-ספר|שם=Adolescent health care : a practical guide|מקום הוצאה=Philadelphia|מו"ל=Lippincott Williams & Wilkins|מהדורה=5th ed|שנת הוצאה=2008|קישור=https://www.worldcat.org/oclc/148727849|oclc=148727849}}</ref><ref>{{צ-ספר|שם=Adolescent health care : a practical guide|מקום הוצאה=Philadelphia|מו"ל=Lippincott Williams & Wilkins|מהדורה=5th ed|שנת הוצאה=2008|קישור=https://www.worldcat.org/oclc/148727849|oclc=148727849}}</ref>הטיפולים הללו כוללים לפחות מבחן אחד או שניים עד שלושה תרופות.<ref>{{צ-מאמר|מחבר=John S. Duncan|שם=Epilepsy surgery|כתב עת=Clinical Medicine (London, England)|כרך=7|עמ=137–142|שנת הוצאה=April 2007|קישור=https://www.ncbi.nlm.nih.gov/pubmed/17491501}}</ref> מטרת הניתוח היא שליטה מוחלטת בהתקפים ואת זה ניתן להשיג ב-60-70% מהמקרים.<ref>{{צ-מאמר|מחבר=John S. Duncan|שם=Epilepsy surgery|כתב עת=Clinical Medicine (London, England)|כרך=7|עמ=137–142|שנת הוצאה=April 2007|קישור=https://www.ncbi.nlm.nih.gov/pubmed/17491501}}</ref> <ref>{{צ-מאמר|מחבר=Gretchen L. Birbeck, Ron D. Hays, Xinping Cui, Barbara G. Vickrey|שם=Seizure reduction and quality of life improvements in people with epilepsy|כתב עת=Epilepsia|כרך=43|עמ=535–538|שנת הוצאה=May 2002|קישור=https://www.ncbi.nlm.nih.gov/pubmed/12027916}}</ref>פרוצדורות נפוצות כוללות חיתוך היפוקמפוס באמצעות כריתה של האונה הקדמית, הסרת גידולים והסרת חלקים מהניוקורטקס. מספר הליכים כגון קורפוס קלוסטומיה מנסים להפחית את מספר ההתקפים יותר מאשר לטפל בתנאים. במקרים רבים בעקבות ניתוח תרופות עשויות להלקח במינונים פחותים .<ref>{{צ-מאמר|מחבר=John S. Duncan|שם=Epilepsy surgery|כתב עת=Clinical Medicine (London, England)|כרך=7|עמ=137–142|שנת הוצאה=April 2007|קישור=https://www.ncbi.nlm.nih.gov/pubmed/17491501}}</ref><ref>{{צ-מאמר|מחבר=Max O. Krucoff, Alvin Y. Chan, Stephen C. Harward, Shervin Rahimpour|שם=Rates and predictors of success and failure in repeat epilepsy surgery: A meta-analysis and systematic review|כתב עת=Epilepsia|כרך=58|עמ=2133–2142|שנת הוצאה=December 2017|doi=10.1111/epi.13920|קישור=https://www.ncbi.nlm.nih.gov/pubmed/28994113}}</ref> |
||
גירוי עצבי עשוי להיות אפשרות אחרת לאלה אשר אינם מועמדים לניתוח. הוכח להיות יעיל למי שלא מגיב לתרופות. |
גירוי עצבי עשוי להיות אפשרות אחרת לאלה אשר אינם מועמדים לניתוח. הוכח להיות יעיל למי שלא מגיב לתרופות.<ref name=":7" /> |
||
=== דיאטה === |
=== דיאטה === |
||
[[דיאטה קטוגנית]] (שומן גבוה, צריכה נמוכה של פחמימות וכמות נאותה של חלבון) עשויה להקטין את מספר ההתקפים ולמנוע התקפים אצל חלק מהאנשים, אולם מחקר נוסף הוכיח כי אין לכך השפעה. זוהי אופציה סבירה עבור אלה עם אפילפסיה אשר לא משתפרת עם תרופות, ועבור אלה שניתוח הוא לא אופציה. כ -10% נשארו עם הדיאטה במשך כמה שנים בשל בעיות של יעילות וסבילות. תופעות הלוואי כוללות כאבי בטן ובעיות מעיים ב-30% מהמקרים וקיים חשש להתקף לב. דיאטות פחות קיצוניות הן קלות יותר ויכולות להיות אפקטיביות. לא ברור מדוע הדיאטה הזו עובדת. פעילות גופנית מוצעת כאפשרות שימושית ויעילה למניעת התקפים וקיימים מספר נתונים אשר תומכים בטענה הזו. |
[[דיאטה קטוגנית]] (שומן גבוה, צריכה נמוכה של פחמימות וכמות נאותה של חלבון) עשויה להקטין את מספר ההתקפים ולמנוע התקפים אצל חלק מהאנשים, אולם מחקר נוסף הוכיח כי אין לכך השפעה. זוהי אופציה סבירה עבור אלה עם אפילפסיה אשר לא משתפרת עם תרופות, ועבור אלה שניתוח הוא לא אופציה. כ -10% נשארו עם הדיאטה במשך כמה שנים בשל בעיות של יעילות וסבילות. תופעות הלוואי כוללות כאבי בטן ובעיות מעיים ב-30% מהמקרים וקיים חשש להתקף לב. דיאטות פחות קיצוניות הן קלות יותר ויכולות להיות אפקטיביות. <ref>{{צ-מאמר|מחבר=Kirsty Martin, Cerian F. Jackson, Robert G. Levy, Paul N. Cooper|שם=Ketogenic diet and other dietary treatments for epilepsy|כתב עת=The Cochrane Database of Systematic Reviews|כרך=2|עמ=CD001903|שנת הוצאה=2016-02-09|doi=10.1002/14651858.CD001903.pub3|קישור=https://www.ncbi.nlm.nih.gov/pubmed/26859528}}</ref>לא ברור מדוע הדיאטה הזו עובדת.<ref>{{צ-ספר|שם=Current management in child neurology|מקום הוצאה=Hamilton, Ont.|מו"ל=BC Decker|מהדורה=4th ed|שנת הוצאה=2009|קישור=https://www.worldcat.org/oclc/776201416|oclc=776201416}}</ref> פעילות גופנית מוצעת כאפשרות שימושית ויעילה למניעת התקפים וקיימים מספר נתונים אשר תומכים בטענה הזו.<ref>{{צ-מאמר|מחבר=Ricardo M. Arida, Esper A. Cavalheiro, Antonio C. da Silva, Fulvio A. Scorza|שם=Physical activity and epilepsy: proven and predicted benefits|כתב עת=Sports Medicine (Auckland, N.Z.)|כרך=38|עמ=607–615|שנת הוצאה=2008|קישור=https://www.ncbi.nlm.nih.gov/pubmed/18557661}}</ref> |
||
אצל אנשים עם מחלת הצליאק או אי-צליאק עם רגישות לגלוטן ואנשים בעלי הסתיידות אוקסיפיטלית, תזונה ללא גלוטן עשויה להפחית את תדירות של התקפים. |
אצל אנשים עם מחלת הצליאק או אי-צליאק עם רגישות לגלוטן ואנשים בעלי הסתיידות אוקסיפיטלית, תזונה ללא גלוטן עשויה להפחית את תדירות של התקפים.<ref>{{צ-מאמר|מחבר=Jessica R. Jackson, William W. Eaton, Nicola G. Cascella, Alessio Fasano|שם=Neurologic and psychiatric manifestations of celiac disease and gluten sensitivity|כתב עת=The Psychiatric Quarterly|כרך=83|עמ=91–102|שנת הוצאה=March 2012|doi=10.1007/s11126-011-9186-y|קישור=https://www.ncbi.nlm.nih.gov/pubmed/21877216}}</ref> |
||
=== אחרים === |
=== אחרים === |
||
טיפול מונע כולל מזעור או ביטול הגורמים. למשל עבור אלה אשר רגישים לאור עדיף להשתמש בטלוויזיה קטנה, הימנעות ממשחקי וידאו, או הרכבת משקפיים כהים עשוי להיות שימושי. שיטות פסיכולוגיות לא נצרכות, עם זאת, הם נמצאות בשימוש כחלופה לתרופות. כלבים מסויימים , המכונים גם כלבי התקף עשויים לעזור במהלך או לאחר התקף. לא ברור אם לכלבים יש את היכולת לנבא התקפים לפני שהם מתרחשים. |
טיפול מונע כולל מזעור או ביטול הגורמים. למשל עבור אלה אשר רגישים לאור עדיף להשתמש בטלוויזיה קטנה, הימנעות ממשחקי וידאו, או הרכבת משקפיים כהים עשוי להיות שימושי.<ref>{{צ-מאמר|מחבר=A. Verrotti, A. M. Tocco, C. Salladini, G. Latini|שם=Human photosensitivity: from pathophysiology to treatment|כתב עת=European Journal of Neurology|כרך=12|עמ=828–841|שנת הוצאה=November 2005|doi=10.1111/j.1468-1331.2005.01085.x|קישור=https://www.ncbi.nlm.nih.gov/pubmed/16241971}}</ref> שיטות פסיכולוגיות לא נצרכות, עם זאת, הם נמצאות בשימוש כחלופה לתרופות.<ref>{{צ-מאמר|מחבר=Gabriel Tan, John Thornby, D. Corydon Hammond, Ute Strehl|שם=Meta-analysis of EEG biofeedback in treating epilepsy|כתב עת=Clinical EEG and neuroscience|כרך=40|עמ=173–179|שנת הוצאה=July 2009|doi=10.1177/155005940904000310|קישור=https://www.ncbi.nlm.nih.gov/pubmed/19715180}}</ref> כלבים מסויימים , המכונים גם כלבי התקף עשויים לעזור במהלך או לאחר התקף.<ref>{{צ-מאמר|מחבר=Lidia Di Vito, Ilaria Naldi, Barbara Mostacci, Laura Licchetta|שם=A seizure response dog: video recording of reacting behaviour during repetitive prolonged seizures|כתב עת=Epileptic Disorders: International Epilepsy Journal with Videotape|כרך=12|עמ=142–145|שנת הוצאה=June 2010|doi=10.1684/epd.2010.0313|קישור=https://www.ncbi.nlm.nih.gov/pubmed/20472528}}</ref><ref>{{צ-מאמר|מחבר=A. Kirton, A. Winter, E. Wirrell, O. C. Snead|שם=Seizure response dogs: evaluation of a formal training program|כתב עת=Epilepsy & Behavior: E&B|כרך=13|עמ=499–504|שנת הוצאה=October 2008|doi=10.1016/j.yebeh.2008.05.011|קישור=https://www.ncbi.nlm.nih.gov/pubmed/18595778}}</ref> לא ברור אם לכלבים יש את היכולת לנבא התקפים לפני שהם מתרחשים.<ref>{{צ-מאמר|מחבר=Michael J. Doherty, Alan M. Haltiner|שם=Wag the dog: skepticism on seizure alert canines|כתב עת=Neurology|כרך=68|עמ=309|שנת הוצאה=2007-01-23|doi=10.1212/01.wnl.0000252369.82956.a3|קישור=https://www.ncbi.nlm.nih.gov/pubmed/17242343}}</ref> |
||
=== רפואה אלטרנטיבית === |
=== רפואה אלטרנטיבית === |
||
רפואה אלטרנטיבית, כולל [[דיקור סיני]], [[התערבות טיפולית|התערבויות פסיכולוגיות]],נטילת ויטמינים ו[[יוגה]], לא מציגה השפעה אמינה וראיות התומכות בהשפעה שלהם על אפילפסיה. אין מספיק ראיות כדי לתמוך בשימוש של [[קנאביס (סם)|קנאביס]].עבור [[מלטונין]], החל מ-2016, אין מספיק ראיות תומכות בנוגע להשפעתו על הסובלים מאפילפסיה. הניסויים נערכו עם מתודולוגיות לא מספיק איכותיות ולכן לא ניתן לגזור מכך מסקנות. |
רפואה אלטרנטיבית, כולל [[דיקור סיני]], [[התערבות טיפולית|התערבויות פסיכולוגיות]],נטילת ויטמינים ו[[יוגה]], לא מציגה השפעה אמינה וראיות התומכות בהשפעה שלהם על אפילפסיה. אין מספיק ראיות כדי לתמוך בשימוש של [[קנאביס (סם)|קנאביס]].עבור [[מלטונין]], החל מ-2016, אין מספיק ראיות תומכות בנוגע להשפעתו על הסובלים מאפילפסיה. הניסויים נערכו עם מתודולוגיות לא מספיק איכותיות ולכן לא ניתן לגזור מכך מסקנות.<ref>{{צ-מאמר|מחבר=Francesco Brigo, Stanley C. Igwe, Alessandra Del Felice|שם=Melatonin as add-on treatment for epilepsy|כתב עת=The Cochrane Database of Systematic Reviews|עמ=CD006967|שנת הוצאה=2016-08-11|doi=10.1002/14651858.CD006967.pub4|קישור=https://www.ncbi.nlm.nih.gov/pubmed/27513702}}</ref> |
||
== פרוגנוזה == |
== פרוגנוזה == |
||
גרסה מ־02:49, 7 בינואר 2018

אפילפסיה היא קבוצה של הפרעות נוירולוגיות המאופיינת על ידי התקפים אפילפטיים.[1] [2]התקפים אפילפטיים מתרחשים לפרקים, זה יכול להשתנות מהתקפים קצרים שלא ניתן לצפותם עד התקפים ארוכים ונמרצים. [3]ההתקפים הללו עלולים לגרום פגיעות גופניות לעתים עד מצב של עצמות שבורות. [3]באפילפסיה ההתקפים נוטים להישנות ככלל ללא קיום של סיבה מידית ומבוססת. [2]התקפים מבודדים אשר מתרחשים כתוצאה מגירוי ספציפי כגון רעל לא ייחשבו כאפילפסיה.[4] באזורים מסוימים בעולם אנשים עם אפילפסיה חווים דרגות שונות של סטיגמה החברתית בשל מצבם.[3]
הגורם ברוב המקרים לאפילפסיה לא ידוע.[3] מקרים מסוימים מתרחשים כתוצאה מפגיעה מוחית, שבץ, גידולים במוח, זיהומים של המוח או מומים מולדים, באמצעות תהליך המכונה אפילפטוגנוסיס.[5][6][3] ידוע שמדובר במוטציות גנטיות שמקושרות באופן ישיר לאחוז קטן של מקרים.[7] [8]התקפים אפילפטיים הם תוצאה של פעילות עודפת וחריגה של תא עצב בקליפת המוח.[9] האבחון כרוך בשלילת מצבים אחרים שעלולים לגרום לסימפטומים דומים כגון התעלפות. כמו כן, נבדקת האפשרות אם קיימת סיבה נוספת להתקפים כגון גמילה מאלכוהול או בעיות אלקטרוליטיות.[8] תהליך זה נעשה באופן חלקי באמצעות הדמיה של המוח וביצוע בדיקות דם. לעיתים קרובות ניתן לאבחן אפילפסיה באמצעות בדיקת אלקטרואנצפלוגרם (EEG) במצב בו בדיקות רגילות לא שוללות את התנאים.[8]
אפילפסיה המתרחשת כתוצאה מסיבות אחרות ניתנת למניעה.[3] ההתקפים ניתנים לשליטה על ידי תרופות ב70% מהמקרים, כאשר אפשרויות זולות בדרך כלל זמינות ולא יקרות.[10] אלה אשר סובלים מהתקפים שאינם מגיבים לתרופות, ניתנים לטיפול על ידי ניתוח, גירוי עצבי או על ידי שינויים תזונתיים .[11] [12]לא כל המקרים של אפילפסיה נמשכים לאורך כל החיים, ומצבם של אנשים רבים משתפר עד למצב שבו הם אינם נצרכים לתרופות.[3]
נתונים משנת 2015 מראים כי 39 מיליון אנשים בעולם סובלים מאפילפסיה. [13]כמעט 80% מהמקרים מתרחשים בעולם המתפתח.[3] ב-2015 זה הביא ל-125,000 מקרי מוות יותר מ-112,000 מקרי המוות שהתרחשו ב-1990. [14][15]אפילפסיה שכיחה יותר בקרב אנשים מבוגרים.[16] [17]בעולם המפותח, מקרים חדשים מתרחשים לעתים קרובות אצל תינוקות וקשישים. [18]בעולם המתפתח התפרצות המחלה שכיחה יותר בילדים בוגרים ובמבוגרים בשכבת הגיל הצעירה, בשל הבדלים בשכיחות בשכיחות הגורמים הבסיסיים. [19]5-10% מהאנשים יחוו התקף ללא גירוי עד גיל 80,[20] והסיכוי לחוות התקף שני נע בין 40 ל-50%.[21] באזורים רבים בעולם הוטלו מגבלות על הסובלים מאפילפסיה כמו נהיגה בכלי רכב. הם אינם מורשים לנהוג עד אשר לא יגיעו למצב שבו הם ללא התקפים במשך תקופת זמן מוגדרת. המילה "אפילפסיה" היא מן ἐπιλαμβάνειν, שפירושה לאחוז, להכריע או להכאיב.[22]
סימנים וסימפטומים
קיים סיכון להישנות ההתקפים בטווח הארוך.[23] התקפים אלה עשויים להיות מוצגים בכמה דרכים בהתאם לחלק המעורב במוח ובהתאם לגילו של האדם.[24][25]
התקפים
הסוג הנפוץ ביותר (60%) של התקפים הוא מהסוג ה-עוויתי.[25] הם מתחלקים כך ששליש מתחילים מהתקפים כלליים, ומשפיעים על שתי ההמיספרות של המוח.[25] שני שלישים מתחילים מהתקפים מקומיים ,אשר משפיעים על חצי אחד של המוח, ועשויים לאחר מכן להתקדם להתקפים כלליים.[25] 40% הנותרים מסווגים כהתקפים שאינם עוויתיים. דוגמה של סוג זה הוא התקף ניתוק, אשר מאופיין בירידה ברמת ההכרה ונמשך בדרך כלל כ-10 שניות.[26][27]
פרכוס חלקי לעתים קרובות מוקדמים על ידי חוויה מקדימה הנקראת אאורה המתרחשת לפני ההתקף.[28] היא כוללת תופעות חושיות (חזותיות, שמיעתיות או הקשורות לריח), נפשיות, אוטונומיות ומוטוריות.[29] הקפצת הפעילות יכולה להתחיל בקבוצת שרירים ספציפית ולהתפשט מסביב לקבוצת השרירי, מקרה זה מכונה ג'קוניאן מרץ'.[30] מקרה זה עלול להתרחש באופן אוטומטי, כאשר הפעילות נוצרת שלא במודע, ומתאפיינת בעיקר על ידי תנועות פשוטות וחוזרות כמו כיווץ השפתיים או פעולות מורכבות יותר כמו ניסיון להרים משהו.[31]
קיימים שישה סוגים עיקריים של התקפים: טוניק קלוניק, טוניק, קלוניק, מיוקלוניק, אינות והתקפים אטוניקים. כולם כוללים חוסר הכרה ובדרך כלל מתרחשים ללא אזהרה.[32]
התקפי טוניק קלוניק מתאפיינים בהתכווצות של הגפיים לאחר פשיטה שלהן לאורך יחד עם הקשתת הגב האחורי הנמשכת 10 – 30 שניות זהו שלב הטוניק. בכי עלול להישמע בשל התכווצות שרירי החזה לאחר רעידות הגפיים בהתאמה זהו שלב הקלוניק. התקפי טוניק יוצרים התכווצות קבועה של השרירים. האדם הופך לכחול עקב עצירת הנשימה. בהתקפי קלוניק הגפיים מטולטלות בהתאמה. לאחר שהטלטול נפסק לוקח בערך 10-30 שניות לחזור למצב נורמלי. פרק זמן זה נקרא מצב פוסטיקלי או שלב פוסטיקלי. כמו כן, במהלך ההתקף תתכן חוסר שליטה על המעי ועל שלפוחית השתן.[3] בנוסף, ייתכן שהלשון תנשך בצד אחד או בשניהם. בהתקפי טוניק קלוניק נשיכות בשני צדדים יותר נפוצות.[33] נשיכת הלשון קשורה גם להתקפים פסיכוגנטיים לא אפילפטיים.[34]
התקפים מיוקלונים כוללים עוויתות של השרירים בכמה אזורים או בכולם. התקפים מסוג התקפי ניתוק יכולים להיות עדינים ולהתאפיין בסיבוב קל של הראש או מצמוץ העין. האדם אינו נופל וחוזר למצב נורמלי מיד עם סיום ההתקף. ההתקפיים אטוניקים כוללים אובדן של פעילות השרירים למשך לכל היותר דקה אחת. זה קורה בדרך כלל בשני צידי הגוף.[35]
ל-6% מהאנשים הסובלים מאפילפסיה יש התקפים שנגרמי על ידי אירוע מסוים הנקרא התקף רפלקסי.[36] ההתקפים הללו מתרחשים רק על ידי גירוי מסוים.[37] גורם שכיח כולל אורות מהבהבים ולעתים קולות.[38] בסוגים מסוימים של אפילפסיה התקפים מתרחשים יותר במהלך השינה ובסוגים אחרים הם מתרחשים אך ורק בשינה.[39]
שלב פוסטיקלי
לאחר החלק הפעיל של ההתקף השלב האיקטלי מתרחש שלב של התאוששות שבמהלכו חווים בלבול, שלב זה מתייחס לשלב הפוסטיקלי לפני שמצב ההכרה חוזר להיות נורמלי.[28] שלב זה אורך בין 3 ל-15 דקות ובמצבים מסוימים עלול לארוך כמה שעות.[40] [41]סימפטומים שכיחים אחרים כוללים תחושה של עייפות, כאבי ראש, קושי בדיבור והתנהגות לא נורמלית.[42] לאחר התקף קיימת שכיחות גבוה לפסיכוזה, הפרעה נפשית קשה, המתרחשת ב6-10% מהאנשים.[43] בדרך כלל אנשים לא זוכרים מה קרה במהלך הזמן הזה.[44] חולשה מקומית, הידועה בשם טוד פרליס, ועלולה להתרחש אחרי התקף מקומי. כאשר סימפטום זה מתרחש, הוא אורך שניות עד דקות אבל עם זאת עלול לעתים רחוקות לארוך יום או יומיים.[45]
פסיכוסוציאלי
לאפילפסיה יכולות להיות השפעות שליליות על רווחה חברתית ופסיכולוגית. השפעות אלה עשויות לכלול בידוד חברתי, סטיגמה או נכות. הם עשויים לגרום להישגי השכלה נמוכים יותר ולתוצאות תעסוקה גרועות יותר. לקויות למידה שכיחות אצל אלו הסובלות מהמצב ובמיוחד בקרב ילדים עם אפילפסיה.[25] הסטיגמה של אפילפסיה יכולה גם להשפיע על המשפחות של הסובלים מההפרעה.[3]
הפרעות מסוימות מתרחשות לעתים קרובות יותר אצל אנשים עם אפילפסיה בהתאם להמצאות צורת התסמונת. ההפרעות הללו כוללות דיכאון, חרדה, הפרעה אובססיבית-כפייתית (OCD) ומיגרנה.[46] [47]הפרעת קשב והיפראקטיביות משפיעות על פי שלושה עד חמישה ילדים עם אפילפסיה בהשוואה לילדים ללא אפילפסיה. ל- ADHD ולאפילפסיה יש השלכות משמעותיות על התנהגות, הלמידה וההתפתחות החברתית של הילד.[48] אפילפסיה שכיחה יותר בקרב ילדים עם אוטיזם.[49]
גורמים
לאפילפסיה יכולות להיות סיבות גנטיות ונרכשות, עם אינטראקציה של גורמים אלה במקרים רבים.[50] גורמים נרכשים כוללים טראומה מוחית חמורה, שבץ, גידולים ובעיות במוח כתוצאה מזיהום קודם.[51] ב -60% מהמקרים הסיבה אינה ידועה.[25][3] אפילפסיה הנגרמת על ידי מחלות גנטיות, מולדות או התפתחותיות שכיחות יותר בקרב אנשים צעירים יותר, בעוד שגידולי מוח ושבץ נמצאים בסיכון גבוה יותר בקרב אנשים מבוגרים.[25]
התקפים עלולים להתרחש גם כתוצאה מבעיות בריאותיות אחרות;[32] אם הם מתרחשים בקירוב לגורם ספציפי, כגון שבץ מוחי, פגיעת ראש, בליעת רעל או בעיה מטבולית, הם ידועים בתור התקפים סימפטומטיים אקוטים, והם נמצאים בסיווג רחב יותר של הפרעות הקשורות להתקפים ולא באפילפסיה עצמה.[52]
גנטיקה
ההערכה היום היא שהגנטיקה מעורבת ברוב המקרים, בחלק מהמקרים באופן ישיר וחלקם באופן עקיף. [53]סוגים מסוימים של אפילפסיה נגרמות עקב פגם גנטי יחיד (1-2%); רובן נגרמות עקב האינטראקציה של מספר גנים וגורמים סביבתיים.[54] כל פגם גנטי יחיד הוא נדיר. כמו כן, קיימים 200 סוגים של פגמים כאלה. [55]רוב הגנים המעורבים משפיעים על תעלות יונים במישרין או בעקיפין.[56] בתוכם נכללים גנים עבור תעלות יונים עצמן, אנזימים, GABA, וחלבון G המצומד לקולטן.[57]
ב - תאומים זהים, אם אחד מהם מושפע קיים 50-60% סיכוי כי השני גם כן יהיה מושפע.[58] בתאומים שאינם זהים הסיכון הוא 15%. [59]הסיכונים הללו גדולים יותר כאשר מדובר בהתקפים כלליים בהשוואה להתקפים מקומיים.[60] אם שני תאומים מושפעים, רוב הזמן, יש להם את אותה תסמונת אפילפטית (70-90%).[61] קרובי משפחה של אדם הסובל מאפילפסיה נמצאים פי חמישה בסיכון מזה של האוכלוסייה הכללית.[62] ל- 1% עד 10% מהמאובחנים עם תסמונת דאון ו-90% מהמאובחנים עם תסמונת אנגלמן יש אפילפסיה.[63]
גורם נרכש
אפילפסיה עלולה להתרחש כתוצאה ממספר תנאים אחרים הכוללים גידולים, שבץ, פגיעות ראש, זיהומים קודמים של מערכת העצבים המרכזית, מומים מולדים כמו תוצאה של נזק מוחי סביב זמן הלידה.[3][32] בקרב הסובלים מגידול במוח ל30% מהם יש אפילפסיה, מה שהופך זאת לגורם של כ-4% מהמקרים.[64] הסיכון גדול יותר כאשר הגידול נמצא באונה הרקתית וכאשר הוא גדל לאט.[65] כאשר קיימים נגעים אחרים כגון מומים מוחיים ומומים עורקית הסיכון גבוה מ-40–60%.[66] בקרב הלוקים בשבץ 2-4% מפתחים אפילפסיה.[67] בממלכה המאוחדת שבץ מהווה 15% מהמקרים. כמו כן, מאמינים כי הוא מהווה 30% מהמקרים המתרחשים באנשים מבוגרים.[68][25] מאמינים כי בין 6% ל-20% ממקרי האפילפסיה מתרחשים בשל פגיעת הראש.[69] פגיעה מוחית קלה מגבירה את הסיכון פי שתיים. בעוד שפגיעה מוחית קשה מגבירה את הסיכון פי שבע. הסיכון עבור מי שחווה פצע ירי בראש הוא כ-50%.[70]
מספר עדויות מקשרות בין אפילפסיה לבין צליאק, ואילו ראיות אחרות מראות כי אין קשר. נראה שקיימת תסמונת ספציפית אשר כוללת את מחלת הצליאק, אפילפסיה והסתיידויות במוח.[71] [72]סקירה משנת 2012 העלתה כי בין 1% ו-6% של אנשים עם אפילפסיה סובלים ממחלת הקרוהן בעוד שרק 1% מהאוכלוסייה הכללית נמצא באותו מצב.[73]
הסיכון ללקות באפילפסיה בעקבות דלקת קרום המוח היא פחות מ-10%; המחלה הזו גורמת בדרך התקפים במהלך הזיהום עצמו.[74] בהרפס אנצפליטיס הסיכון להתרחשות התקף נע סביב 50% עם סיכון גבוה ללקות באפילפסיה (עד 25%).[75] [76]זיהום מתולעת החזיר, אשר יכול לגרום לנוירוציסטרקוזיס, הוא גורם הסיכון של חצי ממקרי האפילפסיה באזורים בעולם בו הטפיל נפוץ.[77] אפילפסיה עלולה להתרחש גם לאחר זיהום אחר במוח כגון מלריה מוחית, טוקסופלסמה וטוקסקראסיס.[78] אלכוהליזם מגביר את הסיכון לאפילפסיה: מי שותה שש יחידות של אלכוהול ביום מגביר את הסיכון ללקות באפילפסיה פי שניים.[79] סיכונים אחרים כוללים מחלת אלצהיימר, טרשת נפוצה, טרשת קרשית וחיסון דלקת קרום המוח. קבלת חיסונים אינה מגדילה את הסיכון של אפילפסיה.[80] תזונה היא גורם סיכון הנצפה בעיקר בעולם המתפתח, עם זאת לא ברור האם מדובר בגורם ישיר או בגורם מקשר.[81] לאנשים עם שיתוק מוחין יש סיכון מוגבר ללקות באפילפסיה, לחצי מהאנשים עם עיוותים ספדיים ועוויתות ספייסטיות יש את המחלה.[82]
מנגנון
בדרך כלל הפעילות חשמלית במוח הינה בלתי-מסונכרנת.[83] פעילותה מוסדרת על ידי גורמים שונים, הן בתוך הנוירון והן במרחב התאי. משתנים בתוך הנוירון כוללים את סוג, מספר והפצה של תעלות יונים, שינויים רצפטורים ושינויים של ביטוי גנים.[84] גורמים בסביבת הנוירון כוללים ריכוזי יונים, פלסטיות סינפטית ורגולציה על משדר השיבוש על ידי תאי גליה.[85][84]
אפילפסיה
המנגנון המדויק של אפילפסיה אינו ידוע,[86] אך מעט ידוע על התא ועל המנגנונים הרשתיים. עם זאת, לא ידוע תחת אילו נסיבות המוח משנה מפעילות של התקפים עם יתר סינכרון.[87][88]
באפילפסיה יכולת הנוירונים האקסיטטוריים לירות יורדת בפרק זמן זה.[89] זה עשוי להתרחש עקב שינויים בתעלות יונים או בנוירונים אינהיבטורים אשר לא מתפקדים כראוי. תהליך זה נגרם באיזור מסויים שממנו עלולים להתפתח ההתקפים, המכונה "התקף מקומי". מנגנון נוסף של אפילפסיה עשוי להיות מבוקר על ידי מעגלים אקסיטטוריים או לבקר מעגלים אינהיביטורים בעקבות פגיעה מוחית. האפילפסיה המשנית הזו מתרחשת באמצעות תהליכים הנקראים אפילפטוגנזה.[90][91] הכישלון של מחסום הדם במוח עשוי להיות גם המנגנון הסיבתי לכך, מכיוון שמאפשר לחומרים מהדם להיכנס אל המוח.[92]
התקפים
קיימות ראיות כי התקפים אפילפטיים הם בדרך כלל לא אירוע אקראי. התקפים לעתים קרובות נגרמים על ידי גורמים כגון מתח, אלכוהוליזם, אורות מהבהבים או חוסר שינה. המונח התקף סף משמש כדי לציין את כמות הגירויים הדרושים על מנת לגרום להתקף. התקף הסף באפילפסיה הוא נמוך.[93]
במהלך התקפים אפילפטיים קבוצה של נוירונים מתחילים לירות באופן לא תקין,[25] מוגזם ובאופן מסונכרן. התוצאה היא גל של דפולריזציה הידוע כשינוי דפולוריזציה פרוקסימלי. [94]בדרך כלל, לאחר הגירוי נוירון יורה והופך להיות יותר עמיד בפני ירי עבור תקופה של זמן. זה נגרם בשל ההשפעה של הנוירונים האינהיבטורים, שינויים חשמליים בתוך הנוירונים האקסיטטוריים וההשפעות השליליות של אדנוזין.[95]
התקפים מקומיים מתחילים באחת ההמיספרות במוח בעוד שהתקפים כלליים מתחילים בשתי המיספרות.[32] סוגים מסויימים של התקפים עשויים לשנות את מבנה המוח בעוד שלאחרים יש השפעה קטנה.[96] דבקת, אובדן הנוירונים וניוון של אזורים מסוימים במוח מקושרים לאפילפסיה אבל לא ברור אם אפילפסיה גורמת לשינויים הללו או אם שינויים אלה הם הגורמים לאפילפסיה.[97]
אבחון
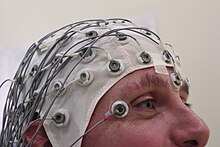
האבחנה של אפילפסיה בדרך כלל מבוססת על תצפית של תחילת ההתקף ושל הסיבה הבסיסית.[25] אבחון אלקטרומגנטי (EEG) מסייע בחיפוש דפוסים חריגים של גלי מוח, כמו כן משתמשים בהדמיות כמו CT או MRI כדי לבחון את המבנה של המוח.[25] בעוד שקיים תמיד ניסיון להבין את התסמונת האפילפטית לא תמיד זה אפשרי. ניטור על ידי וידאו EEG עשוי להיות שימושי במקרים קשים.[98]
הגדרה
אפילפסיה היא הפרעה של המוח המוגדרת על ידי התנאים הבאים:[99]
- לפחות שני התקפים ללא גירוי (או רפלקס) המתרחשים בהפרש של 24 שעות.
- התקף אחד ללא גירוי (או רפלקס) והסתברות להתקפים נוספים דומים עם סיכון להישנות (לפחות 60%) לאחר שני התקפים ללא גירוי, המתרחשים במהלך 10 השנים הבאות.
- האבחנה של תסמונת האפילפסיה.
יתר על כן, אפילפסיה נחשבת כניתנת לפתרון עבור אנשים עם תסמונת אפילפסיה תלויית גיל, בתנאי שהם מעבר לגיל זה, לא חוו התקף במשך 10 השנים האחרונות וללא תרופות למניעת התקפים במשך 5 השנים האחרונות.[100]
2014 ההגדרות הללו של הליגה הבינלאומית נגד אפילפסיה היא הבהרה של ILAE 2005[101] המהווה הגדרה רעיונית על כך שאפילפסיה היא הפרעה של המוח המאופיינת בנטייה מתמשכת ליצור התקפים אפילפטיים ועל ההשלכות הנוירוביולוגייות, קוגניטיביות, פסיכולוגיות וחברתיות של מצב זה. ההגדרה של אפילפסיה דורשת התרחשות של לפחות התקף אפילפטי אחד.[102][103]
קיימת אפשרות למתן את האפילפסיה או לעבור טיפול שירפא את האפילפסיה. עם זאת, עדיין לא ניתן להגיד בוודאות שזה לא יחזור. בהגדרה, אפילפסיה עכשיו נקראת מחלה ולא תסמונת. זו הייתה החלטה של הועד המנהל של ILAE. אמנם לשימוש במילה "תסמונת" יש פחות סטיגמה מאשר "מחלה", אך כינוי זה כתסמונת לא מבטא בצורה ראויה את המחלה.[104]
ההגדרה היא מעשית והיא מיועדת עבור שימוש קליני. בפרט, זה נועד על מנת להבהיר "נטייה מתמשכת" על פי ה-2005 ההגדרות הקיימות. חוקרים, סטטיסטיקאים, אפידימיולוגים וקבוצות של מומחים אחרים יכולים לבחור להשתמש בהגדרה הישנה. ה- ILAE נחשב לפרקטי, לכן זה ברור איזו הגדרה צריכה להיות בשימוש.[105]
סיווג
תסמונות[106]
מקרים של אפילפסיה מאורגנים בתוך תסמונות אפילפטיות על ידי מאפיינים ספציפיים שהם מציגים. תכונות אלה כוללות את הגיל בו חווים את ההתקף הראשון, סוג ההתקף וממצאי E.E.G בין היתר. זיהוי תסמונת האפילפסיה שימושית כדי לעזור להגדיר סיבות בסיסיות בשילוב עם ההחלטה איזו תרופה נגד התקפים צריכה להילקח.[32]
היכולת לסווג מקרה של אפילפסיה לתוך תסמונת ספציפית מתרחשת לעתים קרובות יותר עם ילדים מכיוון שתחילת ההתקפים שלהם הוא בדרך כלל מוקדם.[107] דוגמאות פחות חמורות הן אפילפסיה רולנדית שפירה (2.8 ל -100,000), אפילפסיה של ניתוקים בילדות (0.8 ל -100,000) ואפילפסיה מיוקלונית של גיל הנעורים (0.7 ל -100,000).[108] תסמונות חמורות עם הפרעה בתפקוד המוח גורם, לפחות בחלקו, לרמה מסוימת של אפילפסיה,הנקראים גם אנצפלופתים אפילפטיים. זה מתקשר עם התקפים תכופים כי הם עמידים לטיפול ולליקוי תפקוד קוגניטיבי חמור, למשל תסמונת לנוקס- גסטו ותסמונת ווסט.[109] מאמינים כי הגנטיקה משחקת תפקיד חשוב באפילפסיה על ידי מספר מנגנונים. עם זאת, בדיקות מקיפות לא הצליחו לזהות גרסאות רבות של גן יחיד בעל השפעה גדולה .[110] מחקרים חדשים יותר של אקסומה וגנום, החלו לגלות מספר מוטציות גנטיות של גן הנובו, אשר אחראי על אפילפסיה כולל CHD2 ו SYNGAP1.ו DNM1, GABBR2, FASNו RYR3.[111][112][113][114]
תסמונות שבהן הגורמים לא מזוהים בבירור הם קשים יותר להתאמה לקטגוריות בהתאם לסיווג הנוכחי של אפילפסיה. קטגוריזציה למקרים אלה נעשתה באופן שרירותי במקצת. [115]הקטגוריה האידיופטית (לא ידועה) של סיווג 2011 כוללת תסמונות שבהן המאפיינים הקליניים הכלליים ו / או הספציפיות לגיל מצביעים בצורה חזקה על סיבה גנטית משוערת. אחרים כוללים סימפטומטיים למרות סיבה גנטית משוערת (לפחות בחלק מהמקרים), למשל תסמונת לנוקס גסטאוט. תסמונות קליניות שבהן אפילפסיה אינה התכונה העיקרית (למשל תסמונת אנג'למן) סווגו סימפטומטית, אך נטען כי הן נכללות בקטגוריה אידיופטית. סיווג של תסמונות אפילפסיה ישתנה עם התקדמות המחקר.[116]
בדיקות
אבחון אלקטרו-אנלוגי (EEG) יכול לסייע בהצגת פעילות מוחית המרמזת על סיכון מוגבר להתקפים. זה מומלץ רק למי שיש סבירות להתקף אפילפטי על בסיס של סימפטומים. באבחנה של אפילפסיה, אלקטרואנצפלוגרפיה יכולה לעזור להבדיל בין סוג ההתקף או ההתסמונת. אצל ילדים זה בדרך כלל נצרך רק לאחר שני התקפים. זה לא יכול לשמש כדי לשלול את האבחנה כדי ועשוי לאבחן אדם כחולה בעוד שהוא ללא המחלה. במצבים מסוימים זה עשוי להיות שימושי כדי לבצע EEG בעוד האדם המושפע ישן או מפוקח.[98]
אבחון הדמיה על ידי CT ו - MRI מומלצת לאחר ההתקף ראשון ללא פרכוס כדי להבין את הרכב הבעיה בתוך ומסביב למוח .[98] MRI היא דרך טובה יותר בהדמיית מבחן, למעט כאשר הדימום הוא חשוד. במקרה זה ה-CT הוא רגיש יותר וזמין יותר בקלות. אם מישהו מגיע לחדר מיון עם התקף אבל חוזר לשגרה במהירות, ניתן לעשות את בדיקות הדמיה בשלב מאוחר יותר.[117] אם לאדם יש אבחנה קודמת של אפילפסיה עם הדמיה קודמת, אין צורך לחזור על ההדמיה בדרך כלל לא אפילו אם ישנם התקפים נוספים.[98]
עבור מבוגרים, בדיקות אלקטרוליטיות, רמת הסוכר בדם ורמות הסידן חשובות כדי לשלול בעיות אלה בתור גורם. [98] אלקטרוקרדיוגרם יכול לשלול בעיות עם קצב הלב. נקב מותני עשוי להיות שימושי כדי לאבחן זיהום במערכת העצבים המרכזית, אך זה לא נצרך באופן שגרתי. אצל ילדים בדיקות נוספות עשויות להידרש כגון שתן ובדיקות דם על מנת לחפש בעיות מטבוליות.[98]
רמה גבוהה של פרולקטין בדם במהלך 20 הדקות הראשונות לאחר התקף עשויה להיות שימושית כדי לסייע באישור שזהו התקף אפילפטי בניגוד להתקף פסיכוגני שאינו אפילפטי.[118] [119]רמת הסרום פרולקטין היא פחות יעילה על מנת לאתר התקפים מקומיים.[120] אם זה נורמלי התקף אפילפטי הוא עדיין אפשרי וסרום פרולקטין אינו מפריד בין התקפים אפילפטיים והתעלפות.לכן, תהליך זה לא מומלץ כחלק משגרת האבחנה של אפילפסיה.[98]
אבחנה מבדלת
אבחנה של אפילפסיה יכולה להיות קשה. מספר מצבים אחרים עשויים להציג סימנים ותסמינים דומים מאוד להתקפים כולל התעלפות, נשימת יתר, מיגרנות, מחלת השינה, התקפי פאניקה ופרכוס פסיכוגני לא אפילפטי (PNES).[121] [122]בפרט התעלפות יכולה להיות מלווה בפרק קצר של עוויתות.[123] אפילפסיה האונה הקדמית הלילית מאובחנת כסיוט, זה היה נחשב פאראסומניה אבל מאוחר יותר זה זוהה כאפילפסיה.[124] התקפים של הפרעת דיסקינזיה פרוקסימלית של התנועה יכולות להילקח כהתקפים אפילפטיים.[125] הגורם לנפילה מסוג drop attack יכולה להיות בין רבים אחרים התקף אטוניק.[126]
לילדים יכולות להיות התנהגויות אשר בקלות ניתנות להתפרש באופן שגוי כאפילפסיה. אלה כוללים התקף עצירת נשימה, הרטבה במיטה, סיוטי לילה, טיקים ומיוקלונוס.[127] ריפלוקס עלול לגרום לקימור של הגב ולגרום לפיתול צוואר אצל תינוקות, אשר עשוי להיות להתפרש באופן מוטעה כהתקפי טוניק קלוניק.[128]
אבחון שגוי קורה בתדירות גבוה (מתרחש ב-5% עד 30% של המקרים).[25] מחקרים שונים הראו שבמקרים רבים להתקפים דמויי התקפי אפילפסיה הניכרים לעין יש סיבה קרדיווסקולארית.[129][130] לכ-20% מהאנשים שהגיעו למרפאות האפילפסיה היה פרכוס פסיכוגני לא אפילפטי מתוכם ל10% היה אפילפסיה; הפרדת השניים מתבססת על אפיזות ההתקפים לבדם ללא בדיקה נוספת שהיא לעתים קרובות קשה.[131]
מניעה
בעוד במקרים רבים לא ניתן למנוע מושקעים מאמצים כדי לצמצם את פציעות ראש, לספק טיפול טוב סביב זמן הלידה ולהפחית טפילים סביבתיים כגון תולעת בשר חזיר, צעדים אשר עשויים להיות יעילים במניעה. מאמצים בחלק של מרכז אמריקה על מנת להפחית את שיעורי חזיר התולעת הביא לירידה של 50% מהמקרים החדשים של אפילפסיה.[132]
ניהול
אפילפסיה בדרך כלל מטופלת עם תרופות על בסיס יומי החל מהתרחשות ההתקף השני.[98][25] עבור אלה אשר נמצאים בסיכון גבוה, הטיפול תרופתי עשוי להתחיל החל מההתקף הראשון. [98]תמיכה עצמית של האנשים וניהול מצבם עשוי להיות שימושי.[133] במקרים אשר עמידים לתרופות, אפשרויות הטיפול עשויות לכלול דיאטה מיוחדת, השתלה של מגרה מוחי או נוירוכירורגיה.
עזרה ראשונה
גלגול אדם עם התקף טוניק קלוניק פעיל על הצד עוזרת למנוע כניסה של הנוזלים לתוך הריאות; [134]לא מומלץ לשים את האצבעות, מנשך או מדכא לשון, כיוון שהוא עלול לגרום לאדם קיא כתוצאה מהנשיכה. [135][28]המאמצים צריכים להתמקד במניעה של פגיעה עצמית. באופן כללי, מגן של עמוד השדרה אינו נזקק.[136]
אם ההתקף נמשך יותר מ 5 דקות, או אם יש יותר משני התקפים בשעה בלי לחזור לרמה נורמלית של הכרה ביניהם, זה נחשב כמקרה חירום רפואי הידוע בתור סטטוס אפילפטיקוס.[137][98] מצב זה דורש טיפול רפואי כדי לשמור את דרכי הנשימה פתוחים ומוגנים; [98]כאשר ההתקף מתרחש בבית ההמלצה הרפואית הראשונית עבור התקף ארוך היא לתת מידלוזם בתוך הפה או דיאזפאם העשוי לשמש גם רקטאלית. בבית החולים, לורזפאם תוך ורידי הוא מועדף. אם שני מינונים של בנזודיאזפינים לא יעילים, תרופות אחרות כגון פניטואין מומלצות. מצב אפילפטי עוויתי, אשר אינו מגיב לטיפול הראשוני, דורש בדרך כלל כניסה ליחידה לטיפול נמרץ וטיפול בחומרים חזקים כגון תיופנטון או פרופופול.[98]
תרופות

הטיפול העיקרי באפילפסיה הוא תרופות נוגדות פרכוסים ייתכן שעבור כל חייו של האדם.[25] הבחירה של תרופות אנטי-אפילפטיות מבוססת על סוג ההתקף, תסמונת אפילפסיה, תרופות אחרות בשימוש, בעיות בריאות אחרות, גילו של האדם ואורח החיים שלו.[25] בתחילה ממליצים על תרופה אחת; אם זה לא יעיל, מחליפים אותה לתרופה מומלצת אחרת. שתי תרופות מומלצות בבת אחת,רק אם תרופה אחת לא עובדת; [98]בקרב בערך חצי מהאנשים התרופה המומלצת הראשונה היא אפקטיבית; התרופה השנייה המומלצת מסייעת ל-13% ושתיים או שלוש תרופות המומלצות לנטילה במקביל מסייעות ל-4% נוספים.[138] כ-30% מהאנשים ממשיכים לסבול מהתקפים למרות הטיפול האנטי-אפילפטי.[139]
ישנן מספר תרופות זמינות כולל פניטואין, קרבמזפין ו -ואלפורט. ראיות לא כל כך מבוססות הציעו כי פניטואין, קארבאמזפין ו-ואלפורט עשויים להיות יעילים באותה מידה עבור התקפים כלליים ועבור התקפים מקומיים.[140] [141]שחרור מבוקר של קרבמזפין נמצא כפועל, כמו גם שחרור מיידי קרבמזפין ועשויות להיות פחות תופעות לוואי. בממלכה המאוחדת, קרבמזפין או למוטריג 'ין מומלצים כטיפול קו ראשון עבור התקפים מקומיים, עם לביטירקטם ו-ואלפורט בקו שני בשל בעיות של עלויות ותופעות לוואי.[142] ואלפורט מומלץ כקו ראשון עבור התקפים כלליים כאשר למוטריג 'ין מומלץ לטיפול הקו השני. עבור אלה עם התקפי ניתוק, אטוסקיסמיד או ואלפורט מומלצים; ואלפורט יעיל במיוחד בהשפעה על התקפי מיוקלוניק, טוניק או אטוניק. אם ההתקפים מבוקרים היטב על ידי טיפול מסוים, בדרך כלל לא הכרחי לבדוק באופן שגרתי את רמות התרופה בדם.[98]
התרופה אנטי-אפילפטית הכי זולה הוא פנוברביטל העולה בסביבות $5 דולר בשנה.[143] ארגון הבריאות העולמי נותן את זה כהמלצה כקו ראשון בעולם המתפתח ומשתמשים בזה שם בדרך כלל.[144] [145]עם זאת גישה זו עלולה להיות קשה שכן מדינות מסוימות מציינות אותה כתרופה מבוקרת.[146]
תופעות לוואי של תרופות מדווחות בין 10 ל-90% מהאנשים תלוי באיזו צורה וכיצד אוספים את הנתונים.[147] רוב תופעות הלוואי קשורות למינון והן מתונות. כמה דוגמאות כוללות שינויים במצב הרוח, ישנוניות, או אי-יציבות בהליכה. לתרופות מסוימות יש תופעות לוואי אשר אינן קשורות במינון כגון פריחות, רעילות בכבד, או דיכוי של מח העצם. כמעט רבע מהאנשים הפסיקו את הטיפול בשל תופעות לוואי.[148] תרופות מסוימות ידועות כקשורות למומים מולדים כאשר משתמשים בהן במהלך ההריון. תרופות נפוצות , כגון וואלפורט, פניטואין, קארבאמזפין, פנוברביטול וגבפנטין דווחו כגורם לסיכון מוגבר למומים מולדים, במיוחד כאשר נעשה שימוש במהלך השליש הראשון. [149][150]למרות זאת, הטיפול לעתים קרובות ממשיך להילקח, בגלל שמאמינים שהסיכון הנובע מאפילפסיה לא מטופלת גבוה יותר מהסיכון שנובע מהתרופה.[151] מתוך התרופות האנטיאפילפטיות לבטירקטם ולמוטריג'ין נראה שיש להן את הסיכון הנמוך ביותר לגרימת מומים מולדים.[152]
עצירה איטית של התרופות עשויה להיות סבירה באנשים שאין להם התקף במשך שנתיים עד ארבע שנים; עם זאת, בסביבות שליש מהאנשים קיימת הישנות, לרוב במהלך ששת החודשים הראשונים.[98] [153]עצירה אפשרית היא בערך ב- 70% מהילדים ו-60% מהמבוגרים.[3]
ניתוח
ניתוח עשוי להיות אופציה עבור אנשים עם התקפים מקומיים שלא הגיבו לטיפולים אחרים. [154][155]הטיפולים הללו כוללים לפחות מבחן אחד או שניים עד שלושה תרופות.[156] מטרת הניתוח היא שליטה מוחלטת בהתקפים ואת זה ניתן להשיג ב-60-70% מהמקרים.[157] [158]פרוצדורות נפוצות כוללות חיתוך היפוקמפוס באמצעות כריתה של האונה הקדמית, הסרת גידולים והסרת חלקים מהניוקורטקס. מספר הליכים כגון קורפוס קלוסטומיה מנסים להפחית את מספר ההתקפים יותר מאשר לטפל בתנאים. במקרים רבים בעקבות ניתוח תרופות עשויות להלקח במינונים פחותים .[159][160]
גירוי עצבי עשוי להיות אפשרות אחרת לאלה אשר אינם מועמדים לניתוח. הוכח להיות יעיל למי שלא מגיב לתרופות.[98]
דיאטה
דיאטה קטוגנית (שומן גבוה, צריכה נמוכה של פחמימות וכמות נאותה של חלבון) עשויה להקטין את מספר ההתקפים ולמנוע התקפים אצל חלק מהאנשים, אולם מחקר נוסף הוכיח כי אין לכך השפעה. זוהי אופציה סבירה עבור אלה עם אפילפסיה אשר לא משתפרת עם תרופות, ועבור אלה שניתוח הוא לא אופציה. כ -10% נשארו עם הדיאטה במשך כמה שנים בשל בעיות של יעילות וסבילות. תופעות הלוואי כוללות כאבי בטן ובעיות מעיים ב-30% מהמקרים וקיים חשש להתקף לב. דיאטות פחות קיצוניות הן קלות יותר ויכולות להיות אפקטיביות. [161]לא ברור מדוע הדיאטה הזו עובדת.[162] פעילות גופנית מוצעת כאפשרות שימושית ויעילה למניעת התקפים וקיימים מספר נתונים אשר תומכים בטענה הזו.[163]
אצל אנשים עם מחלת הצליאק או אי-צליאק עם רגישות לגלוטן ואנשים בעלי הסתיידות אוקסיפיטלית, תזונה ללא גלוטן עשויה להפחית את תדירות של התקפים.[164]
אחרים
טיפול מונע כולל מזעור או ביטול הגורמים. למשל עבור אלה אשר רגישים לאור עדיף להשתמש בטלוויזיה קטנה, הימנעות ממשחקי וידאו, או הרכבת משקפיים כהים עשוי להיות שימושי.[165] שיטות פסיכולוגיות לא נצרכות, עם זאת, הם נמצאות בשימוש כחלופה לתרופות.[166] כלבים מסויימים , המכונים גם כלבי התקף עשויים לעזור במהלך או לאחר התקף.[167][168] לא ברור אם לכלבים יש את היכולת לנבא התקפים לפני שהם מתרחשים.[169]
רפואה אלטרנטיבית
רפואה אלטרנטיבית, כולל דיקור סיני, התערבויות פסיכולוגיות,נטילת ויטמינים ויוגה, לא מציגה השפעה אמינה וראיות התומכות בהשפעה שלהם על אפילפסיה. אין מספיק ראיות כדי לתמוך בשימוש של קנאביס.עבור מלטונין, החל מ-2016, אין מספיק ראיות תומכות בנוגע להשפעתו על הסובלים מאפילפסיה. הניסויים נערכו עם מתודולוגיות לא מספיק איכותיות ולכן לא ניתן לגזור מכך מסקנות.[170]
פרוגנוזה

אפילפסיה לא ניתנת בדרך כלל לריפוי, אבל טיפול תרופתי יכול לשלוט התקפים בצורה יעילה ב- 70% מהמקרים. עבור אנשים עם התקפים כלליים, יותר מ-80% יכולים להיות נשלטים עם תרופות בעוד שעבור אלה הסובלים מהתקפים מקומיים רק 50% נשלטים על ידי תרופות. אחד המנבאים את התוצאה לטווח ארוך הוא מספר התקפים המתרחשים במהלך ששת החודשים הראשונים. גורמים אחרים מגדילים את הסיכון של לתוצאה ירודה והם כוללים תגובה קטנה עבור הטיפול הראשוני, התקפים כלליים, היסטוריה משפחתית של אפילפסיה, בעיות נפשיות וגלים ב- EEG המייצגים באופן כללי את הפעילות האפילפטית. בעולם המתפתח 75% מהאנשים אינם מטופלים או שאינם מטופלים כראוי. באפריקה 90% אינם מקבלים טיפול. זה קשור באופן חלקי לכך שתרופות הולמות אינן זמינות או שהן יקרות.
תמותה
אנשים עם אפילפסיה נמצאים בסיכון מוגבר למוות. הסיכון הוא בין 1.6 ל-4.1 גדול יותר מזה של האוכלוסייה הכללית והוא מתייחס לעיתים קרובות לסיבה בסיסית של ההתקפים, סטטוס אפילפטיקוס, התאבדות, טראומה, מוות בלתי צפוי פתאומי מאפילפסיה. מוות כתוצאה מסטטוס אפילפטיקוס הוא בעיקר בשל בעיה בסיסית יותר מאשר חוסר במינון התרופות. הסיכון להתאבדות בקרב החולים באפילפסיה גדול פי 2 עד 6 בהשוואה לאוכלוסייה. הגורם לכך אינו ברור. מוות פתאומי כתוצאה מאפילפסיה (SUDEP) נראה בחלקו קשור לתדירות של התקפי טוניק קלוניק כלליים. החישוב לכך הוא 15% מקרי מוות הקשורים לאפילפסיה. לא ברור כיצד ניתן להקטין את הסיכון. העלייה הגדולה ביותר לסיכון למוות מאפילפסיה היא בקרב קשישים. אנשים עם אפילפסיה עקב סיבה לא ידועה מצויים בסיכון מוגבר מעט נמוך יותר. בממלכה המאוחדת, ההערכה היא כי 40-60% של מקרי המוות ניתנים למניעה. בעולם המתפתח, הרבה מקרי מוות הם עקב חוסר טיפול המוביל לנפילות או לסטטוס אפילפטיקוס.
אפידמיולוגיה
אפילפסיה היא אחת ההפרעות הנירולוגיות הנפוצות ביותר ומשפיע על 39 מיליון אנשים עד 2015. זה משפיע על 1% מהאוכלוסייה בגיל 20 ו-3% מהאוכלוסייה בגיל 75. היא שכיחה יותר אצל גברים מאשר נשים אך הבדל הוא קטן. רוב האנשים עם ההפרעה (80%) נמצאים בעולם המתפתח.
הערכת השכיחות של אפילפסיה פעילה (2012) נעה בטווח של 3-10 לכל 1,000, כאשר אפילפסיה פעילה מוגדרת בתור מישהו שחווה לפחות התקף ללא גירוי בחמש השנים האחרונות. אפילפסיה מתחילה בכל שנה ב 40-70 לכל 100,000 במדינות מפותחות ו-80-140 לכל 100,000 במדינות מתפתחות. עוני הוא סיכון וכולל את היותה של המדינה ענייה ביחס למדינות אחרות וגם השוואה של יחס העוני בין האנשים במדינה. בעולם המפותח אפילפסיה לרוב מתחילה אצל צעירים או זקנים. בעולם המתפתח התחלתה של המחלה שכיחה יותר בקרב ילדים בוגרים ומבוגרים צעירים בשל שיעור גבוה יותר של טראומה ומחלות זיהומיות. במדינות מפותחות מספר מקרים לשנה ירד אצל ילדים ועלה בקרב קשישים בין 1970 ל-2003. זה מיוחס באופן חלקי לסיכויי הישרדות טובים יותר של קשישים אשר לקו בשבץ.
היסטוריה

הרשומה הרפואית העתיקה מראה כי אפילפסיה השפיע על אנשים עוד מתחילת התקופה בה נהגו לתעד רשומה רפואית. לאורך ההיסטוריה העתיקה המחלה הייתה נחשבת כנגרמת על ידי גורם רוחני. התיאור העתיק ביותר בעולם של התקף אפילפטי נמצא בטקסט ב - אכדית (שפה בשימוש במסופוטמיה העתיקה) הנכתב בסביבות 2000 לפני הספירה. האדם המתואר בטקסט אובחן בהיותו תחת השפעה של אל הירח, ועבר תהליך של גירוש שדים.התקפים אפילפטיים רשומים בספר החוקים של חמורבי ( 1790 לפנה "ס) כסיבה מוצדקת להחזיר עבד אשר נרכש אך סובל מאפילפסיה.
הרשומה הראשונה העתיקה ביותר הידועה היא מSakikku, טקסט בבלי מ 1067–1046 לפנה " ס. טקסט זה נותן תסמינים, פרטים בנוגע לטיפול ותוצאות. הוא מתאר תכונות רבות של סוגי התקף שונים. מכיוון שלבבלים לא הייתה הבנה של אופי המחלה מבחינה ביורפואית הם ייחסו את ההתקפים לרוחות רעות והם קראו לטפל בכך בדרכים רוחניות. בסביבות 900 לפני הספירה, פנארוואסו אטריה תיאר את האפילפסיה כמו אובדן הכרה; הגדרה זו היה הייתה בשימוש ונכנסה גם לתוך הטקסט איור ודה של קארקה סמיטה(כ-400 לפנה " ס).
ליוונים הקדמונים היו השקפות סותרות על המחלה. הם חשבו על אפילפסיה כנכס רוחני, אבל קשור גם למצב של גאונות ואלוהות. אחד השמות שהם נתנו זה היה "מחלה קדושה" (ἠ ἱερὰ νόσος). האפילפסיה מופיעה בתוך המיתולוגיה היוונית והיא מזוהה עם אלות הירח סלין וארטמיס שהיו גורמות לאפילפסיה למי שהרגיז אותם. היוונים חשבו כי לאישים חשובים כמו "יוליוס קיסר" ו "הרקולס" היה את המחלה. יוצא מן מהכלל מבחינת השקפה רוחנית ואלוהית היה בית הספר של היפוקרטס. במאה החמישית לפני הספירה, היפוקרטס דחה את הרעיון כי המחלה נגרמת על ידי רוחות. בעבודה שלו בשם "המחלה הקדושה", הוא הציע שאפילפסיה היא לא מחלה אלוהית והמקור שלה הוא בעיה רפואית הניתנת לטיפול במוח. הוא האשים את אלה שייחסו למחלה גורם של קדושה וגרמו להפצת בורות דרך אמונות וקסמים. היפוקרטס הציע כי תורשה תיחשב כגורם, תיאר את התוצאות הגרועות כאשר המחלה תוקפת בגיל צעיר והסב את תשומת הלב שמאפיינים פיזיים ובושה חברתית קשורים לכך. במקום להתייחס אליה כאל מחלה קדושה הוא השתמש במושג המחלה הגדולה , והוליד את המונח המודרני grand mal, הנמצא בשימוש עבור התקפי טוניק קלוניק. למרות עבודתו על המקור הפיזי של המחלה ההשקפה שלו לא הייתה מקובלת בזמנו. רוחות רעות המשיכו להיות הגורם לפחות עד המאה ה-17.
ב רומא העתיקה אנשים לא אכלו או שתו מאותו כלי חרס שהיה בשימוש של מישהו שלקה באפילפסיה. אנשים היו יורקים על החזה שלהם כי הם האמינו שזה ירחיק את הבעיה מלפגוע בהם. על פי אפוליוס ורופאים עתיקים אחרים היה נפוץ להאיר על גאגאטים כי האמינו שהעשן יעורר התקף וכך יוכלו לזהות אפילפסיה. לעיתים אובניים היו בשימוש ייתכן שזה מתייחס לאפילפסיה פוטוסנסיטיבית .
ברוב התרבויות היו סטיגמות על אנשים עם אפילפסיה והם היו מנודים או אפילו כלואים; בסלפטרייר, מקום הולדתו של הנוירולוגיה המודרנית, ז ' אן-מרטין שארקו שם אנשים עם אפילפסיה אחד לצד השני עם חולי נפש, חולי עגבת ופושעים לא שפויים. ב רומא העתיקה, אפילפסיה היה ידוע בתור morbus comitialis ('מחלה של בית העם') והיא נתפסה כקללה של האלים.
באמצע שנות ה-1800, הטיפול הנוגד התקפים הראשון, ברומיד, הוצג. הטיפול המודרני הראשון, פנוברביטל, פותח ב-1912ונכנס לשימוש עם פניטואין ב-1938.
ביהדות אפילפסיה מוזכרת במסכת יבמות בתלמוד הבבלי[171] בשם "נִכְֿפִּין".הגמרא מגיעה למסקנה שלא ישא אדם אשה ממשפחה שבה אירעו שלש פעמים מקרי נכפין. בעקבותיה פוסק רבי יעקב בעל הטורים בארבעה טורים[172] שאין לשאת אשה הסובלת מאפילפסיה. כמוהו פוסקים גם הרמב"ם בחבורו היד החזקה[173] ורבי יוסף קארו בשולחן ערוך[174]. בעקבות הדיונים הרבניים ישנה מחלוקת עד כמה ניתן בכלל לשאת אשה שסובלת מאפילפסיה ועד כמה הקדושין תקפים והאם היא יוצאת בלא כתובה.
חברה ותרבות
סטיגמה
קיימת סטיגמה משותפת מסביב לעולם לגבי אנשים הסובלים מאפילפסיה. זה יכול להשפיע על אנשים מבחינה כלכלית, חברתית ותרבותית. בהודו וסין אפילפסיה עשויה לשמש הצדקה למנוע נישואין. באזורים מסוימים יש המאמינים כי אנשים עם אפילפסיה הם מקוללים. ב טנזניה, כמו בחלקים אחרים של אפריקה, אפילפסיה נקשרת עם רוחות רעות, כישופים או רעל. כמו כן, הם מאמינים כי ייתכן שזה מדבק, דבר שהוא שגוי. לפני 1971 בממלכה המאוחדת אפילפסיה נחשב עילה להתרת נישואים. הסטיגמה עלולה לגרום לאנשים עם אפילפסיה להכחיש שהיה להם אי פעם התקפים.
כלכלה
ההתקפים מהווים הוצאה כלכלית של מליארד דולר בארה"ב. העלויות הכלכליות הקשורות לאפילפסיה באירופה הם כ 15.5 מיליארד יורו. בהודו אפילפסיה מוערכת בעלויות של 1.7 מיליארד דולר או 0.5% מהתוצר הלאומי. הוא הגורם ל-1% מהביקורים במחלקה לרפואה דחופה (2% מהביקורים של המחלקות עבור ילדים) בארצות הברית.
כלי רכב
אנשים הסובלים מאפילפסיה הם בסיכון גבוה פי שתיים להיות מעורבים בהתנגשות של כלי רכב ולכן באזורים מסוימים בעולם הם אינם מורשים רק אם כמה מהתנאים מתקיימים. במספר מקומות רופאים נדרשים על פי החוק להגיש דו " ח אם אדם קיבל התקף לאגף הרישוי בעוד שבמקומות מסוימים מסתפקים בשאלות המעודדות את האדם לדווח בעצמו. מדינות שדורשות דיווח של רופא כוללות את שוודיה, אוסטריה, דנמרק וספרד. מדינות שדורשות דיווח של האדם עצמו כוללות את בריטניה וניו-זילנד. במדינות הללו בנוסף הרופא עשוי להתבקש לדווח אם הוא מאמין לאדם או לא. בקנדה, ארה " ב ואוסטרליה הדרישות בקשר לדיווח משתנות לפי המחוז או המדינה. אם ההתקפים הם נשלטים ברוב המקומות מאשרים קבלת רישיון נהיגה. כמו כן, משך הזמן שהאדם צריך להיות חופשי מהתקפים לפני שהוא יכול לנהוג משתנה לפי מדינה. מדינות רבות דורשות בין שנה לשלוש שנים ללא התקפים. בארצות הברית משך הזמן ללא התקף מוגדר ע"י כל מדינה ונע בין שלושה חודשים לבין שנה .
אנשים הסובלים מאפילפסיה בדרך כלל אינם מורשים לקבל רישיון טיס. בקנדה אם לאדם היה לא יותר מאשר התקף אחד, הוא יכול לקבל אחרי חמש שנים רשיון מוגבל אם כל תוצאות הבדיקות הן נורמליות. הסובלים מהתקפי חום ומהתקפים הקשורים לסמים נחשבים גם כן. בארצות הברית, מנהל התעופה הפדראלי אינו מאפשר לסובלים מאפילפסיה לקבל רישיון טיס מסחרי. לעתים רחוקות, יש מקרים יוצאי דופן המורשים לקבל רישיון כזה כמו אנשים שהיה להם התקף חום בודד או שהם במצב ללא התקפים בבגרות ללא תרופות. בממלכה המאוחדת, רישיון טיס פרטי מלא דורש את אותם תנאים כמו רשיון נהיגה מקצועי. זה דורש תקופה של עשר שנים ללא התקפים וללא שימוש תרופות. אלה שאינם עונים על דרישה זו עשויים לרכוש רישיון מוגבל, אם הם חופשיים מהתקפים במשך חמש שנים.
ארגוני תמיכה
יש ארגונים המספקים תמיכה עבור אנשים ומשפחות שנפגעו מאפילפסיה. הקמפיין "מתוך הצללים" במאמץ משותף עם ארגון הבריאות העולמי, הליגה הבינלאומית נגד אפילפסיה והלשכה הבינלאומית לאפילפסיה מספק עזרה בינלאומית. מועצת אפילפסיה משותפת משרתת את בריטניה ואירלנד. בארצות הברית, קרן אפילפסיה היא ארגון ארצי אשר פועל כדי להגדיל את קבלתם של אלו עם המחלה, היכולת שלהם לתפקד בחברה ולקדם מחקרים לטיפול. קרן אפילפסיה,מספר בתי חולים ומספר אנשים מפעילים קבוצות תמיכה בארצות הברית.
מחקר
חיזוי התקפים מתייחס לניסיונות לחזות התקפים אפילפטיים המבוסס על E.E.G לפני שהם מתרחשים. נכון לשנת 2011, טרם פותח מנגנון יעיל כדי לחזות התקפים . קינדלינג, שבו חשיפות חוזרות ונשנות לאירועים שעלולים לגרום להתקפים בסופו של דבר גורמים להתקפים בקלות רבה יותר, שימשו ליצירת מודלים של בעלי חיים עבור אפילפסיה .
טיפול גנטי נחקר במספר סוגים של אפילפסיות. תרופות המשנות את התפקודיות של מערכת החיסון כמו אימונוגלובולינים תוך ורידיים. רדיותרפיה סטריאוטקטיבית לא פולשנית, נכון לשנת 2012, נשקלת כמו ניתוח סטנדרטי עבור סוגים מסוימים של אפילפסיה.
מקומות נפוצים לתחילת ההתקפים ורשת נוירונים נמצאו כמשפיעות על מרבית האפילפסיות. המאמצים על מנת להבין איך אפילפסיה מתרחשת צריכים לקחת בחשבון אזורים שונים של המוח והזמן של הפעילות שלהם.
בעלי חיים אחרים
אפילפסיה מתרחשת במספר חיות אחרות כולל כלבים וחתולים. עם זאת, ההפרעה המוחית הכי נפוצה היא אצל כלבים. הם בדרך כלל מטופלים עם ברומיד בכלבים ופנוברביטל חתולים. אימפשיין משמש בכלבים גם כן. בסוסים די קל לאבחן התקפים כלליים, אך זה עשוי להיות קשה יותר בהתקפים לא כלליים וכאשר משתמשים ב-EEG.
ראו גם
- אפילפסיה כללית
- אפילפסיה כללית אידיופתית
- תרופות אנטי-אפילפטיות
- אפילפסיה בילדים
- אפילפסיה פוטוסנסיטיבית
- סטטוס אפילפטיקוס
לקריאה נוספת
- פנחס לרמן. אפילפסיה : מחלה עם תקוה. הוד השרון : עגור, תשמ"ט 1989.
- יצחק שילר. אפילפסיה : מדריך לחולה ולבני משפחתו. ראש העין : פרולוג, 2005.
- שי דננברג. גברת אפילפסיה, אוריון הוצאת ספרים, 2006. (ספר לילדים)
- יחזקאל מזרחי. המדריך השלם לפרמקולוגיה. תל אביב: דיונון, 2009.
קישורים חיצוניים
- אי"ל אתר האגודה הישראלית לאפילפסיה (קישור חוטפני)
- על אפילפסיה אצל ילדים - מאת ד"ר M.D. יהודה ברק דפי בריאות
- הגשת עזרה ראשונה לחולה אפילפסיה
- פרק מתוך ספרו של ד"ר יצחק שילר שיצא בשנת 2005
- המדריך השלם לאפילפסיה מאת ד"ר מיכאל דובלין וד"ר יהודית מנליס, 2005
- אפילפסיה, באתר "הידען"
- מרכז חינוך לאפילפסיה ע"ש אניטה קאופמן בהנהלת גלית גרינברג. בית חולים סורוקה.
- יסכה מוניקדם, אפילפסיה ביהדות
- אפילפסיה – הנחיות טיפוליות מפורסם על ידי האיגוד הישראלי למניעת אפילפסיה, אפריל 2012.
- טיפול חדש באפילפסיה עמידה לתרופות
- Robert Fisher, Maslah, Saul, Overview of epilepsy
הערות שוליים
- ^ Robert S. Fisher, Carlos Acevedo, Alexis Arzimanoglou, Alicia Bogacz, ILAE official report: a practical clinical definition of epilepsy, Epilepsia 55, April 2014, עמ' 475–482 doi: 10.1111/epi.12550
- ^ 1 2 Bernard S. Chang, Daniel H. Lowenstein, Epilepsy, The New England Journal of Medicine 349, 2003-09-25, עמ' 1257–1266 doi: 10.1056/NEJMra022308
- ^ 1 2 3 4 5 6 7 8 9 10 11 12 13 Epilepsy fact sheet, World health organization, February 2017
- ^ Robert S. Fisher, Walter van Emde Boas, Warren Blume, Christian Elger, Epileptic seizures and epilepsy: definitions proposed by the International League Against Epilepsy (ILAE) and the International Bureau for Epilepsy (IBE), Epilepsia 46, April 2005, עמ' 470–472 doi: 10.1111/j.0013-9580.2005.66104.x
- ^ Ethan M. Goldberg, Douglas A. Coulter, Mechanisms of epileptogenesis: a convergence on neural circuit dysfunction, Nature Reviews Neuroscience 14, 2013/05, עמ' 337–349 doi: 10.1038/nrn3482
- ^ Pathophysiology of disease : an introduction to clinical medicine, 6th ed, New York: McGraw-Hill Medical, 2010
- ^ Massimo Pandolfo, Genetics of epilepsy, Seminars in Neurology 31, November 2011, עמ' 506–518 doi: 10.1055/s-0031-1299789
- ^ 1 2 3 Harrison's principles of internal medicine., 18th ed., New York: McGraw-Hill, 2012
- ^ Robert S. Fisher, Walter van Emde Boas, Warren Blume, Christian Elger, Epileptic seizures and epilepsy: definitions proposed by the International League Against Epilepsy (ILAE) and the International Bureau for Epilepsy (IBE), Epilepsia 46, April 2005, עמ' 470–472 doi: 10.1111/j.0013-9580.2005.66104.x
- ^ Mervyn J. Eadie, Shortcomings in the current treatment of epilepsy, Expert Review of Neurotherapeutics 12, December 2012, עמ' 1419–1427 doi: 10.1586/ern.12.129
- ^ Gregory K. Bergey, Neurostimulation in the treatment of epilepsy, Experimental Neurology 244, June 2013, עמ' 87–95 doi: 10.1016/j.expneurol.2013.04.004
- ^ Kirsty Martin, Cerian F. Jackson, Robert G. Levy, Paul N. Cooper, Ketogenic diet and other dietary treatments for epilepsy, The Cochrane Database of Systematic Reviews 2, 2016-02-09, עמ' CD001903 doi: 10.1002/14651858.CD001903.pub3
- ^ GBD 2015 Disease and Injury Incidence and Prevalence Collaborators, Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015, Lancet (London, England) 388, 10 08, 2016, עמ' 1545–1602 doi: 10.1016/S0140-6736(16)31678-6
- ^ GBD 2015 Mortality and Causes of Death Collaborators, Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015, Lancet (London, England) 388, 2016-10-08, עמ' 1459–1544 doi: 10.1016/S0140-6736(16)31012-1
- ^ GBD 2013 Mortality and Causes of Death Collaborators, Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013, Lancet (London, England) 385, 2015-01-10, עמ' 117–171 doi: 10.1016/S0140-6736(14)61682-2
- ^ Martin J. Brodie, Andrew T. Elder, Patrick Kwan, Epilepsy in later life, The Lancet. Neurology 8, November 2009, עמ' 1019–1030 doi: 10.1016/S1474-4422(09)70240-6
- ^ Browne, Thomas R., Handbook of epilepsy, 4th ed, Philadelphia: Lippincott Williams & Wilkins, 2008
- ^ Wyllie's treatment of epilepsy : principles and practice., 5th ed., Philadelphia: Wolters Kluwer/Lippincott Williams & Wilkins, 2011
- ^ Charles R. Newton, Hector H. Garcia, Epilepsy in poor regions of the world, Lancet (London, England) 380, 2012-09-29, עמ' 1193–1201 doi: 10.1016/S0140-6736(12)61381-6
- ^ Jessica A. Wilden, Aaron A. Cohen-Gadol, Evaluation of first nonfebrile seizures, American Family Physician 86, 2012-08-15, עמ' 334–340
- ^ Anne T. Berg, Risk of recurrence after a first unprovoked seizure, Epilepsia 49 Suppl 1, 2008, עמ' 13–18 doi: 10.1111/j.1528-1167.2008.01444.x
- ^ Emmanouil Magiorkinis, Kalliopi Sidiropoulou, Aristidis Diamantis, Hallmarks in the history of epilepsy: epilepsy in antiquity, Epilepsy & Behavior: E&B 17, January 2010, עמ' 103–108 doi: 10.1016/j.yebeh.2009.10.023
- ^ John S Duncan, Josemir W Sander, Sanjay M Sisodiya, Matthew C Walker, Adult epilepsy, The Lancet 367, עמ' 1087–1100 doi: 10.1016/s0140-6736(06)68477-8
- ^ John S Duncan, Josemir W Sander, Sanjay M Sisodiya, Matthew C Walker, Adult epilepsy, The Lancet 367, עמ' 1087–1100 doi: 10.1016/s0140-6736(06)68477-8
- ^ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 National Clinical Guideline Centre, The Epilepsies: The diagnosis and management of the epilepsies in adults and children in primary and secondary care (PDF (עמ' pp. 21–28), National Institute for Health and Clinical Excellence, January 2012
- ^ Pathophysiology of disease : an introduction to clinical medicine, 6th ed, New York: McGraw-Hill Medical, 2010
- ^ John R. Hughes, Absence seizures: a review of recent reports with new concepts, Epilepsy & Behavior: E&B 15, August 2009, עמ' 404–412 doi: 10.1016/j.yebeh.2009.06.007
- ^ 1 2 3 Shearer, Peter, "Seizures and Status Epilepticus: Diagnosis and Management in the Emergency Department", Emergency Medicine Practice, 30 December 2010
- ^ Pathophysiology of disease : an introduction to clinical medicine, 6th ed, New York: McGraw-Hill Medical, 2010
- ^ Bradley's neurology in clinical practice., 6th ed., Philadelphia, PA: Elsevier/Saunders, 2012
- ^ Bradley's neurology in clinical practice., 6th ed., Philadelphia, PA: Elsevier/Saunders, 2012
- ^ 1 2 3 4 5 National Institute for Health and Clinical Excellence, Epilepsies: The diagnosis and management of the epilepsies in adults and children in primary and secondary care (PDF) (עמ' pp. 119–129), National Clinical Guideline Centre, January 2012
- ^ Epilepsy : a comprehensive textbook, 2nd ed, Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins, 2008
- ^ Epilepsy : a comprehensive textbook, 2nd ed, Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins, 2008
- ^ Bradley's neurology in clinical practice., 6th ed., Philadelphia, PA: Elsevier/Saunders, 2012
- ^ Bradley's neurology in clinical practice., 6th ed., Philadelphia, PA: Elsevier/Saunders, 2012
- ^ Lanny Y. Xue, Anthony L. Ritaccio, Reflex seizures and reflex epilepsy, American Journal of Electroneurodiagnostic Technology 46, March 2006, עמ' 39–48
- ^ Behavioral aspects of epilepsy : principles and practice, New York: Demos, 2008
- ^ Paolo Tinuper, Federica Provini, Francesca Bisulli, Luca Vignatelli, Movement disorders in sleep: guidelines for differentiating epileptic from non-epileptic motor phenomena arising from sleep, Sleep Medicine Reviews 11, August 2007, עמ' 255–267 doi: 10.1016/j.smrv.2007.01.001
- ^ Browne, Thomas R., Handbook of epilepsy, 4th ed, Philadelphia: Lippincott Williams & Wilkins, 2008
- ^ Panayiotopoulos, C. P. (Chrysostomos P.), A clinical guide to epileptic syndromes and their treatment, Rev. 2nd ed, London: Springer-Verlag, 2010
- ^ Panayiotopoulos, C. P. (Chrysostomos P.), A clinical guide to epileptic syndromes and their treatment, Rev. 2nd ed, London: Springer-Verlag, 2010
- ^ Panayiotopoulos, C. P. (Chrysostomos P.), A clinical guide to epileptic syndromes and their treatment, Rev. 2nd ed, London: Springer-Verlag, 2010
- ^ Panayiotopoulos, C. P. (Chrysostomos P.), A clinical guide to epileptic syndromes and their treatment, Rev. 2nd ed, London: Springer-Verlag, 2010
- ^ Larner, A. J., A dictionary of neurological signs, 3rd ed, New York: Springer, 2011
- ^ Peter W. Kaplan, Obsessive-compulsive disorder in chronic epilepsy, Epilepsy & Behavior: E&B 22, November 2011, עמ' 428–432 doi: 10.1016/j.yebeh.2011.07.029
- ^ Epilepsy. Part I, Basic principles and diagnosis, Amsterdam: Elsevier, 2012
- ^ Colin J. Reilly, Attention deficit hyperactivity disorder (ADHD) in childhood epilepsy, Research in Developmental Disabilities 32, May 2011, עמ' 883–893 doi: 10.1016/j.ridd.2011.01.019
- ^ Paul M. Levisohn, The autism-epilepsy connection, Epilepsia 48 Suppl 9, 2007, עמ' 33–35 doi: 10.1111/j.1528-1167.2007.01399.x
- ^ Samuel F. Berkovic, John C. Mulley, Ingrid E. Scheffer, Steven Petrou, Human epilepsies: interaction of genetic and acquired factors, Trends in Neurosciences 29, July 2006, עמ' 391–397 doi: 10.1016/j.tins.2006.05.009
- ^ Samuel F. Berkovic, John C. Mulley, Ingrid E. Scheffer, Steven Petrou, Human epilepsies: interaction of genetic and acquired factors, Trends in Neurosciences 29, July 2006, עמ' 391–397 doi: 10.1016/j.tins.2006.05.009
- ^ Aidan Neligan, Willard A. Hauser, Josemir W. Sander, The epidemiology of the epilepsies, Handbook of Clinical Neurology 107, 2012, עמ' 113–133 doi: 10.1016/B978-0-444-52898-8.00006-9
- ^ Massimo Pandolfo, Genetics of epilepsy, Seminars in Neurology 31, November 2011, עמ' 506–518 doi: 10.1055/s-0031-1299789
- ^ Massimo Pandolfo, Genetics of epilepsy, Seminars in Neurology 31, November 2011, עמ' 506–518 doi: 10.1055/s-0031-1299789
- ^ Genomics and clinical medicine, Oxford: Oxford University Press, 2008
- ^ Samuel F. Berkovic, John C. Mulley, Ingrid E. Scheffer, Steven Petrou, Human epilepsies: interaction of genetic and acquired factors, Trends in Neurosciences 29, July 2006, עמ' 391–397 doi: 10.1016/j.tins.2006.05.009
- ^ Greenberg, David A., Clinical neurology, 8th ed, New York: McGraw-Hill Medical, 2012
- ^ Massimo Pandolfo, Genetics of epilepsy, Seminars in Neurology 31, November 2011, עמ' 506–518 doi: 10.1055/s-0031-1299789
- ^ Massimo Pandolfo, Genetics of epilepsy, Seminars in Neurology 31, November 2011, עמ' 506–518 doi: 10.1055/s-0031-1299789
- ^ Massimo Pandolfo, Genetics of epilepsy, Seminars in Neurology 31, November 2011, עמ' 506–518 doi: 10.1055/s-0031-1299789
- ^ Massimo Pandolfo, Genetics of epilepsy, Seminars in Neurology 31, November 2011, עמ' 506–518 doi: 10.1055/s-0031-1299789
- ^ Devender Bhalla, Bertrand Godet, Michel Druet-Cabanac, Pierre-Marie Preux, Etiologies of epilepsy: a comprehensive review, Expert Review of Neurotherapeutics 11, June 2011, עמ' 861–876 doi: 10.1586/ern.11.51
- ^ Devender Bhalla, Bertrand Godet, Michel Druet-Cabanac, Pierre-Marie Preux, Etiologies of epilepsy: a comprehensive review, Expert Review of Neurotherapeutics 11, June 2011, עמ' 861–876 doi: 10.1586/ern.11.51
- ^ Devender Bhalla, Bertrand Godet, Michel Druet-Cabanac, Pierre-Marie Preux, Etiologies of epilepsy: a comprehensive review, Expert Review of Neurotherapeutics 11, June 2011, עמ' 861–876 doi: 10.1586/ern.11.51
- ^ Devender Bhalla, Bertrand Godet, Michel Druet-Cabanac, Pierre-Marie Preux, Etiologies of epilepsy: a comprehensive review, Expert Review of Neurotherapeutics 11, June 2011, עמ' 861–876 doi: 10.1586/ern.11.51
- ^ Devender Bhalla, Bertrand Godet, Michel Druet-Cabanac, Pierre-Marie Preux, Etiologies of epilepsy: a comprehensive review, Expert Review of Neurotherapeutics 11, June 2011, עמ' 861–876 doi: 10.1586/ern.11.51
- ^ Devender Bhalla, Bertrand Godet, Michel Druet-Cabanac, Pierre-Marie Preux, Etiologies of epilepsy: a comprehensive review, Expert Review of Neurotherapeutics 11, June 2011, עמ' 861–876 doi: 10.1586/ern.11.51
- ^ Devender Bhalla, Bertrand Godet, Michel Druet-Cabanac, Pierre-Marie Preux, Etiologies of epilepsy: a comprehensive review, Expert Review of Neurotherapeutics 11, June 2011, עמ' 861–876 doi: 10.1586/ern.11.51
- ^ Devender Bhalla, Bertrand Godet, Michel Druet-Cabanac, Pierre-Marie Preux, Etiologies of epilepsy: a comprehensive review, Expert Review of Neurotherapeutics 11, June 2011, עמ' 861–876 doi: 10.1586/ern.11.51
- ^ Devender Bhalla, Bertrand Godet, Michel Druet-Cabanac, Pierre-Marie Preux, Etiologies of epilepsy: a comprehensive review, Expert Review of Neurotherapeutics 11, June 2011, עמ' 861–876 doi: 10.1586/ern.11.51
- ^ G. Grossman, Neurological complications of coeliac disease: what is the evidence?, Practical Neurology 8, April 2008, עמ' 77–89 doi: 10.1136/jnnp.2007.139717
- ^ Jessica R. Jackson, William W. Eaton, Nicola G. Cascella, Alessio Fasano, Neurologic and psychiatric manifestations of celiac disease and gluten sensitivity, The Psychiatric Quarterly 83, March 2012, עמ' 91–102 doi: 10.1007/s11126-011-9186-y
- ^ Jessica R. Jackson, William W. Eaton, Nicola G. Cascella, Alessio Fasano, Neurologic and psychiatric manifestations of celiac disease and gluten sensitivity, The Psychiatric Quarterly 83, March 2012, עמ' 91–102 doi: 10.1007/s11126-011-9186-y
- ^ Devender Bhalla, Bertrand Godet, Michel Druet-Cabanac, Pierre-Marie Preux, Etiologies of epilepsy: a comprehensive review, Expert Review of Neurotherapeutics 11, June 2011, עמ' 861–876 doi: 10.1586/ern.11.51
- ^ Devender Bhalla, Bertrand Godet, Michel Druet-Cabanac, Pierre-Marie Preux, Etiologies of epilepsy: a comprehensive review, Expert Review of Neurotherapeutics 11, June 2011, עמ' 861–876 doi: 10.1586/ern.11.51
- ^ Johann Sellner, Eugen Trinka, Seizures and epilepsy in herpes simplex virus encephalitis: current concepts and future directions of pathogenesis and management, Journal of Neurology 259, October 2012, עמ' 2019–2030 doi: 10.1007/s00415-012-6494-6
- ^ Devender Bhalla, Bertrand Godet, Michel Druet-Cabanac, Pierre-Marie Preux, Etiologies of epilepsy: a comprehensive review, Expert Review of Neurotherapeutics 11, June 2011, עמ' 861–876 doi: 10.1586/ern.11.51
- ^ Devender Bhalla, Bertrand Godet, Michel Druet-Cabanac, Pierre-Marie Preux, Etiologies of epilepsy: a comprehensive review, Expert Review of Neurotherapeutics 11, June 2011, עמ' 861–876 doi: 10.1586/ern.11.51
- ^ Devender Bhalla, Bertrand Godet, Michel Druet-Cabanac, Pierre-Marie Preux, Etiologies of epilepsy: a comprehensive review, Expert Review of Neurotherapeutics 11, June 2011, עמ' 861–876 doi: 10.1586/ern.11.51
- ^ Devender Bhalla, Bertrand Godet, Michel Druet-Cabanac, Pierre-Marie Preux, Etiologies of epilepsy: a comprehensive review, Expert Review of Neurotherapeutics 11, June 2011, עמ' 861–876 doi: 10.1586/ern.11.51
- ^ Charles R. Newton, Hector H. Garcia, Epilepsy in poor regions of the world, Lancet (London, England) 380, 2012-09-29, עמ' 1193–1201 doi: 10.1016/S0140-6736(12)61381-6
- ^ A. Hadjipanayis, C. Hadjichristodoulou, S. Youroukos, Epilepsy in patients with cerebral palsy, Developmental Medicine and Child Neurology 39, October 1997, עמ' 659–663
- ^ Pathophysiology of disease : an introduction to clinical medicine, 6th ed, New York: McGraw-Hill Medical, 2010
- ^ 1 2 Bromfield EB, An Introduction to Epilepsy, American Epilepsy Society, 8 September 2017
- ^ Hal Blumenfeld, Cellular and network mechanisms of spike-wave seizures, Epilepsia 46 Suppl 9, 2005, עמ' 21–33 doi: 10.1111/j.1528-1167.2005.00311.x
- ^ Jasper's basic mechanisms of the epilepsies, 4th ed, New York: Oxford University Press, 2012
- ^ Michel Le Van Quyen, Vincent Navarro, Jacques Martinerie, Michel Baulac, Toward a neurodynamical understanding of ictogenesis, Epilepsia 44 Suppl 12, 2003, עמ' 30–43
- ^ Fernando Lopes da Silva, Wouter Blanes, Stiliyan N. Kalitzin, Jaime Parra, Epilepsies as dynamical diseases of brain systems: basic models of the transition between normal and epileptic activity, Epilepsia 44 Suppl 12, 2003, עמ' 72–83
- ^ Pathophysiology of disease : an introduction to clinical medicine, 6th ed, New York: McGraw-Hill Medical, 2010
- ^ Pathophysiology of disease : an introduction to clinical medicine, 6th ed, New York: McGraw-Hill Medical, 2010
- ^ Ethan M. Goldberg, Douglas A. Coulter, Mechanisms of epileptogenesis: a convergence on neural circuit dysfunction, Nature Reviews. Neuroscience 14, May 2013, עמ' 337–349 doi: 10.1038/nrn3482
- ^ Emily Oby, Damir Janigro, The blood-brain barrier and epilepsy, Epilepsia 47, November 2006, עמ' 1761–1774 doi: 10.1111/j.1528-1167.2006.00817.x
- ^ Michel Le Van Quyen, Vincent Navarro, Jacques Martinerie, Michel Baulac, Toward a neurodynamical understanding of ictogenesis, Epilepsia 44 Suppl 12, 2003, עמ' 30–43
- ^ Somjen, George G., Ions in the brain : normal function, seizures, and stroke, Oxford: Oxford University Press, 2004
- ^ Pathophysiology of disease : an introduction to clinical medicine, 6th ed, New York: McGraw-Hill Medical, 2010
- ^ Epilepsy : a comprehensive textbook, 2nd ed, Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins, 2008
- ^ Epilepsy : a comprehensive textbook, 2nd ed, Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins, 2008
- ^ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 National Clinical Guideline Centre, Epilepsies: The diagnosis and management of the epilepsies in adults and children in primary and secondary care (PDF) (עמ' pp. 57–83), National Institute for Health and Clinical Excellence, January 2012
- ^ Robert S. Fisher, Carlos Acevedo, Alexis Arzimanoglou, Alicia Bogacz, ILAE official report: a practical clinical definition of epilepsy, Epilepsia 55, April 2014, עמ' 475–482 doi: 10.1111/epi.12550
- ^ Robert S. Fisher, Carlos Acevedo, Alexis Arzimanoglou, Alicia Bogacz, ILAE official report: a practical clinical definition of epilepsy, Epilepsia 55, April 2014, עמ' 475–482 doi: 10.1111/epi.12550
- ^ Robert S. Fisher, Carlos Acevedo, Alexis Arzimanoglou, Alicia Bogacz, ILAE official report: a practical clinical definition of epilepsy, Epilepsia 55, April 2014, עמ' 475–482 doi: 10.1111/epi.12550
- ^ Robert S. Fisher, Walter van Emde Boas, Warren Blume, Christian Elger, Epileptic seizures and epilepsy: definitions proposed by the International League Against Epilepsy (ILAE) and the International Bureau for Epilepsy (IBE), Epilepsia 46, April 2005, עמ' 470–472 doi: 10.1111/j.0013-9580.2005.66104.x
- ^ Chrysostomos P. Panayiotopoulos, The new ILAE report on terminology and concepts for organization of epileptic seizures: a clinician's critical view and contribution, Epilepsia 52, December 2011, עמ' 2155–2160 doi: 10.1111/j.1528-1167.2011.03288.x
- ^ Robert S. Fisher, Carlos Acevedo, Alexis Arzimanoglou, Alicia Bogacz, ILAE official report: a practical clinical definition of epilepsy, Epilepsia 55, April 2014, עמ' 475–482 doi: 10.1111/epi.12550
- ^ Robert S. Fisher, Carlos Acevedo, Alexis Arzimanoglou, Alicia Bogacz, ILAE official report: a practical clinical definition of epilepsy, Epilepsia 55, April 2014, עמ' 475–482 doi: 10.1111/epi.12550
- ^ Epilepsy syndromes, International league against epilepsy, October 2014
- ^ Aidan Neligan, Willard A. Hauser, Josemir W. Sander, The epidemiology of the epilepsies, Handbook of Clinical Neurology 107, 2012, עמ' 113–133 doi: 10.1016/B978-0-444-52898-8.00006-9
- ^ Aidan Neligan, Willard A. Hauser, Josemir W. Sander, The epidemiology of the epilepsies, Handbook of Clinical Neurology 107, 2012, עמ' 113–133 doi: 10.1016/B978-0-444-52898-8.00006-9
- ^ Douglas R. Nordli, Epileptic encephalopathies in infants and children, Journal of Clinical Neurophysiology: Official Publication of the American Electroencephalographic Society 29, October 2012, עמ' 420–424 doi: 10.1097/WNP.0b013e31826bd961
- ^ Erin L. Heinzen, Chantal Depondt, Gianpiero L. Cavalleri, Elizabeth K. Ruzzo, Exome sequencing followed by large-scale genotyping fails to identify single rare variants of large effect in idiopathic generalized epilepsy, American Journal of Human Genetics 91, 2012-08-10, עמ' 293–302 doi: 10.1016/j.ajhg.2012.06.016
- ^ Gemma L. Carvill, Sinéad B. Heavin, Simone C. Yendle, Jacinta M. McMahon, Targeted resequencing in epileptic encephalopathies identifies de novo mutations in CHD2 and SYNGAP1, Nature Genetics 45, July 2013, עמ' 825–830 doi: 10.1038/ng.2646
- ^ Sébastien Chénier, Grace Yoon, Bob Argiropoulos, Julie Lauzon, CHD2 haploinsufficiency is associated with developmental delay, intellectual disability, epilepsy and neurobehavioural problems, Journal of Neurodevelopmental Disorders 6, 2014, עמ' 9 doi: 10.1186/1866-1955-6-9
- ^ Arvid Suls, Johanna A. Jaehn, Angela Kecskés, Yvonne Weber, De novo loss-of-function mutations in CHD2 cause a fever-sensitive myoclonic epileptic encephalopathy sharing features with Dravet syndrome, American Journal of Human Genetics 93, 2013-11-07, עמ' 967–975 doi: 10.1016/j.ajhg.2013.09.017
- ^ EuroEPINOMICS-RES Consortium, Epilepsy Phenome/Genome Project, Epi4K Consortium, De novo mutations in synaptic transmission genes including DNM1 cause epileptic encephalopathies, American Journal of Human Genetics 95, 10 02, 2014, עמ' 360–370 doi: 10.1016/j.ajhg.2014.08.013
- ^ Simon D. Shorvon, The etiologic classification of epilepsy, Epilepsia 52, 2011-06-01, עמ' 1052–1057 doi: 10.1111/j.1528-1167.2011.03041.x
- ^ Simon D. Shorvon, The etiologic classification of epilepsy, Epilepsia 52, 2011-06-01, עמ' 1052–1057 doi: 10.1111/j.1528-1167.2011.03041.x
- ^ Jessica A. Wilden, Aaron A. Cohen-Gadol, Evaluation of first nonfebrile seizures, American Family Physician 86, 2012-08-15, עמ' 334–340
- ^ Gerhard Luef, Hormonal alterations following seizures, Epilepsy & Behavior: E&B 19, October 2010, עמ' 131–133 doi: 10.1016/j.yebeh.2010.06.026
- ^ S. Ahmad, M. W. Beckett, Value of serum prolactin in the management of syncope, Emergency medicine journal: EMJ 21, March 2004, עמ' e3 doi: 10.1136/emj.2003.008870
- ^ Garima Shukla, Manvir Bhatia, S. Vivekanandhan, Nandita Gupta, Serum prolactin levels for differentiation of nonepileptic versus true seizures: limited utility, Epilepsy & Behavior: E&B 5, August 2004, עמ' 517–521 doi: 10.1016/j.yebeh.2004.03.004
- ^ E. Brodtkorb, Common imitators of epilepsy, Acta Neurologica Scandinavica. Supplementum, 2013, עמ' 5–10 doi: 10.1111/ane.12043
- ^ Rosen's emergency medicine : concepts and clinical practice, 7th ed, Philadelphia: Mosby/Elsevier, 2010
- ^ A. Zaidi, P. Clough, P. Cooper, B. Scheepers, Misdiagnosis of epilepsy: many seizure-like attacks have a cardiovascular cause, Journal of the American College of Cardiology 36, July 2000, עמ' 181–184
- ^ Francesca Bisulli, Luca Vignatelli, Federica Provini, Chiara Leta, Parasomnias and nocturnal frontal lobe epilepsy (NFLE): lights and shadows--controversial points in the differential diagnosis, Sleep Medicine 12 Suppl 2, December 2011, עמ' S27–32 doi: 10.1016/j.sleep.2011.10.008
- ^ Jue-Qian Zhou, Lie-Min Zhou, Zi-Yan Fang, Qian Wang, Analyzing clinical and electrophysiological characteristics of Paroxysmal Dyskinesia, Journal of Research in Medical Sciences: The Official Journal of Isfahan University of Medical Sciences 16, January 2011, עמ' 110–114
- ^ Rosen's emergency medicine : concepts and clinical practice, 7th ed, Philadelphia: Mosby/Elsevier, 2010
- ^ Rosen's emergency medicine : concepts and clinical practice, 7th ed, Philadelphia: Mosby/Elsevier, 2010
- ^ Rosen's emergency medicine : concepts and clinical practice, 7th ed, Philadelphia: Mosby/Elsevier, 2010
- ^ A. Zaidi, P. Clough, P. Cooper, B. Scheepers, Misdiagnosis of epilepsy: many seizure-like attacks have a cardiovascular cause, Journal of the American College of Cardiology 36, July 2000, עמ' 181–184
- ^ M. J. Akhtar, All seizures are not epilepsy: many have a cardiovascular cause, JPMA. The Journal of the Pakistan Medical Association 52, March 2002, עמ' 116–120
- ^ Engel, Jerome, Jr., Seizures and epilepsy, Second edition, New York: Oxford University Press, 2013
- ^ Charles R. Newton, Hector H. Garcia, Epilepsy in poor regions of the world, Lancet (London, England) 380, 2012-09-29, עמ' 1193–1201 doi: 10.1016/S0140-6736(12)61381-6
- ^ Sandra L. Helmers, Rosemarie Kobau, Martha Sajatovic, Barbara C. Jobst, Self-management in epilepsy: Why and how you should incorporate self-management in your practice, Epilepsy & Behavior: E&B 68, March 2017, עמ' 220–224 doi: 10.1016/j.yebeh.2016.11.015
- ^ Glen E. Michael, Robert E. O'Connor, The diagnosis and management of seizures and status epilepticus in the prehospital setting, Emergency Medicine Clinics of North America 29, February 2011, עמ' 29–39 doi: 10.1016/j.emc.2010.08.003
- ^ Glen E. Michael, Robert E. O'Connor, The diagnosis and management of seizures and status epilepticus in the prehospital setting, Emergency Medicine Clinics of North America 29, February 2011, עמ' 29–39 doi: 10.1016/j.emc.2010.08.003
- ^ Glen E. Michael, Robert E. O'Connor, The diagnosis and management of seizures and status epilepticus in the prehospital setting, Emergency Medicine Clinics of North America 29, February 2011, עמ' 29–39 doi: 10.1016/j.emc.2010.08.003
- ^ Wheless, James., Advanced therapy in epilepsy, Shelton, CT: People's Medical Pub. House, 2009
- ^ Medical Aspects of Disability : a Handbook for the Rehabilitation Professional, 4th edition, New York: Springer Publishing Company, 2011
- ^ Mervyn J. Eadie, Shortcomings in the current treatment of epilepsy, Expert Review of Neurotherapeutics 12, December 2012, עמ' 1419–1427 doi: 10.1586/ern.12.129
- ^ Sarah J. Nevitt, Anthony G. Marson, Jennifer Weston, Catrin Tudur Smith, Carbamazepine versus phenytoin monotherapy for epilepsy: an individual participant data review, The Cochrane Database of Systematic Reviews 2, 02 27, 2017, עמ' CD001911 doi: 10.1002/14651858.CD001911.pub3
- ^ Sarah J. Nolan, Anthony G. Marson, Jennifer Weston, Catrin Tudur Smith, Phenytoin versus valproate monotherapy for partial onset seizures and generalised onset tonic-clonic seizures: an individual participant data review, The Cochrane Database of Systematic Reviews 4, 2016-04-28, עמ' CD001769 doi: 10.1002/14651858.CD001769.pub3
- ^ Graham Powell, Matthew Saunders, Alexandra Rigby, Anthony G. Marson, Immediate-release versus controlled-release carbamazepine in the treatment of epilepsy, The Cochrane Database of Systematic Reviews 12, 12 08, 2016, עמ' CD007124 doi: 10.1002/14651858.CD007124.pub5
- ^ Charles R. Newton, Hector H. Garcia, Epilepsy in poor regions of the world, Lancet (London, England) 380, 2012-09-29, עמ' 1193–1201 doi: 10.1016/S0140-6736(12)61381-6
- ^ Neshan B. Ilangaratne, Nilanka N. Mannakkara, Gail S. Bell, Josemir W. Sander, Phenobarbital: missing in action, Bulletin of the World Health Organization 90, 2012-12-01, עמ' 871–871A doi: 10.2471/BLT.12.113183
- ^ The treatment of epilepsy, 3rd ed, Chichester, UK: Wiley-Blackwell, 2009
- ^ Charles R. Newton, Hector H. Garcia, Epilepsy in poor regions of the world, Lancet (London, England) 380, 2012-09-29, עמ' 1193–1201 doi: 10.1016/S0140-6736(12)61381-6
- ^ Piero Perucca, Frank G. Gilliam, Adverse effects of antiepileptic drugs, The Lancet. Neurology 11, September 2012, עמ' 792–802 doi: 10.1016/S1474-4422(12)70153-9
- ^ Piero Perucca, Frank G. Gilliam, Adverse effects of antiepileptic drugs, The Lancet. Neurology 11, September 2012, עמ' 792–802 doi: 10.1016/S1474-4422(12)70153-9
- ^ The Cochrane Library: Cochrane Database of Systematic Reviews
- ^ Manijeh Kamyar, Michael Varner, Epilepsy in pregnancy, Clinical Obstetrics and Gynecology 56, June 2013, עמ' 330–341 doi: 10.1097/GRF.0b013e31828f2436
- ^ Manijeh Kamyar, Michael Varner, Epilepsy in pregnancy, Clinical Obstetrics and Gynecology 56, June 2013, עמ' 330–341 doi: 10.1097/GRF.0b013e31828f2436
- ^ Jennifer Weston, Rebecca Bromley, Cerian F. Jackson, Naghme Adab, Monotherapy treatment of epilepsy in pregnancy: congenital malformation outcomes in the child, The Cochrane Database of Systematic Reviews 11, 11 07, 2016, עמ' CD010224 doi: 10.1002/14651858.CD010224.pub2
- ^ Adolescent health care : a practical guide, 5th ed, Philadelphia: Lippincott Williams & Wilkins, 2008
- ^ Adolescent health care : a practical guide, 5th ed, Philadelphia: Lippincott Williams & Wilkins, 2008
- ^ Adolescent health care : a practical guide, 5th ed, Philadelphia: Lippincott Williams & Wilkins, 2008
- ^ John S. Duncan, Epilepsy surgery, Clinical Medicine (London, England) 7, April 2007, עמ' 137–142
- ^ John S. Duncan, Epilepsy surgery, Clinical Medicine (London, England) 7, April 2007, עמ' 137–142
- ^ Gretchen L. Birbeck, Ron D. Hays, Xinping Cui, Barbara G. Vickrey, Seizure reduction and quality of life improvements in people with epilepsy, Epilepsia 43, May 2002, עמ' 535–538
- ^ John S. Duncan, Epilepsy surgery, Clinical Medicine (London, England) 7, April 2007, עמ' 137–142
- ^ Max O. Krucoff, Alvin Y. Chan, Stephen C. Harward, Shervin Rahimpour, Rates and predictors of success and failure in repeat epilepsy surgery: A meta-analysis and systematic review, Epilepsia 58, December 2017, עמ' 2133–2142 doi: 10.1111/epi.13920
- ^ Kirsty Martin, Cerian F. Jackson, Robert G. Levy, Paul N. Cooper, Ketogenic diet and other dietary treatments for epilepsy, The Cochrane Database of Systematic Reviews 2, 2016-02-09, עמ' CD001903 doi: 10.1002/14651858.CD001903.pub3
- ^ Current management in child neurology, 4th ed, Hamilton, Ont.: BC Decker, 2009
- ^ Ricardo M. Arida, Esper A. Cavalheiro, Antonio C. da Silva, Fulvio A. Scorza, Physical activity and epilepsy: proven and predicted benefits, Sports Medicine (Auckland, N.Z.) 38, 2008, עמ' 607–615
- ^ Jessica R. Jackson, William W. Eaton, Nicola G. Cascella, Alessio Fasano, Neurologic and psychiatric manifestations of celiac disease and gluten sensitivity, The Psychiatric Quarterly 83, March 2012, עמ' 91–102 doi: 10.1007/s11126-011-9186-y
- ^ A. Verrotti, A. M. Tocco, C. Salladini, G. Latini, Human photosensitivity: from pathophysiology to treatment, European Journal of Neurology 12, November 2005, עמ' 828–841 doi: 10.1111/j.1468-1331.2005.01085.x
- ^ Gabriel Tan, John Thornby, D. Corydon Hammond, Ute Strehl, Meta-analysis of EEG biofeedback in treating epilepsy, Clinical EEG and neuroscience 40, July 2009, עמ' 173–179 doi: 10.1177/155005940904000310
- ^ Lidia Di Vito, Ilaria Naldi, Barbara Mostacci, Laura Licchetta, A seizure response dog: video recording of reacting behaviour during repetitive prolonged seizures, Epileptic Disorders: International Epilepsy Journal with Videotape 12, June 2010, עמ' 142–145 doi: 10.1684/epd.2010.0313
- ^ A. Kirton, A. Winter, E. Wirrell, O. C. Snead, Seizure response dogs: evaluation of a formal training program, Epilepsy & Behavior: E&B 13, October 2008, עמ' 499–504 doi: 10.1016/j.yebeh.2008.05.011
- ^ Michael J. Doherty, Alan M. Haltiner, Wag the dog: skepticism on seizure alert canines, Neurology 68, 2007-01-23, עמ' 309 doi: 10.1212/01.wnl.0000252369.82956.a3
- ^ Francesco Brigo, Stanley C. Igwe, Alessandra Del Felice, Melatonin as add-on treatment for epilepsy, The Cochrane Database of Systematic Reviews, 2016-08-11, עמ' CD006967 doi: 10.1002/14651858.CD006967.pub4
- ^ מסכת יבמות עמוד סד:
- ^ אבן העזר, ב.
- ^ הלכות איסורי ביאה, כא ל.
- ^ אבן העזר ב.
