שבץ מוחי
 | |
| תחום |
נוירולוגיה |
|---|---|
| מיקום אנטומי |
מוח האדם |
| גורמי סיכון |
עישון |
| טיפול |
pentoxifylline |
| קישורים ומאגרי מידע | |
| eMedicine |
1159752 |
| MeSH | D020521 |
| סיווגים | |
| ICD-11 |
8B20 |
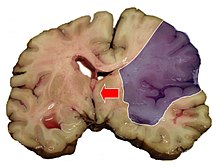
שבץ (באנגלית: Stroke או Cerebro Vascular Accident ובקיצור CVA) הוא אירוע חירום רפואי, שעלול להביא לפגיעה עצבית קבועה, לסיבוכים ולמוות. הוא הגורם העיקרי לנכות אצל מבוגרים בעולם המערבי והסיבה השנייה למוות ברחבי העולם. בישראל, לפי נתוני משרד הבריאות, התרחשו כ-18,000 מקרים חדשים של שבץ מוחי ב-2020.[1] שבץ מתרחש כאשר ישנה הפרעה פתאומית באספקת הדם לרקמת המוח. ההפרעה הזאת גורמת נזק נוירולוגי אשר יכול לבוא לידי ביטוי בדרכים שונות בהתאם לכלי הדם המעורב. למשל, ההפרעה יכולה להיות בדיבור, חולשה או שיתוק של הגפיים מצד אחד, הפרעה תחושתית של פלג גוף, או הפרעה בראיה של מחצית משדה הראיה. אירוע מוחי יכול להיות "שקט", כלומר לעבור ללא תסמינים בכלל, או להיות חמור עד כדי גרימת מוות. התרחשות של שבץ יכולה להיות הדרגתית כאשר התסמינים מופיעים ונעלמים במשך מספר ימים, או להופיע כתהליך מהיר שבסופו ניזוקים התפקודים שעליהם אחראי האזור הפגוע במוח. לדוגמה, אם נפגע האזור במוח ששולט על יכולת הדיבור, ייפגעו התפקוד השפתי ומרכז הדיבור של החולה[2].
במטרה למנוע היווצרות קריש דם, המהווה סיכון עיקרי לשבץ מוחי, אנשים המצויים בסיכון מטופלים בדרך כלל בנוגדי קרישה[2]. כיום קיימת גם תרופה היכולה להמיס את קריש הדם הנוצר, אבל יעילותה מוגבלת לכ-4.5 שעות מהשבץ, לכן חובה להגיע מיד לבית חולים בהופעת תסמינים מחשידים. תרופה זו היא tPA , מפעילת פלסמינוגן רקמתי.
גורמים לשבץ מוחי[עריכת קוד מקור | עריכה]
פרפור פרוזדורים גורם להיווצרות קרישי דם העשויים להגיע למוח ולגרום לשבץ מוחי. הלוקים בפרפור פרוזדורים מצויים בסיכון מוגבר פי חמישה לשבץ מוחי[3], לכן במטרה למנוע היווצרות קרישי דם, המצויים בסיכון מטופלים בדרך כלל בנוגדי קרישה[2]. כ-20% ממקרי השבץ המוחי האיסכמי נגרמים על רקע פרפור פרוזדורים[4][5].
שבץ מוחי יכול להיגרם כתוצאה מחוסר אספקת דם ("שבץ איסכמי") או כתוצאה מדימום ("שבץ הֶמורַגי"). שבץ איסכמי יכול לנבוע מירידה חמורה בלחץ הדם, מחסימה בזרימת הדם כתוצאה מקריש דם או מתסחיף. שבץ המורגי יכול לנבוע מעליה קיצונית בלחץ הדם, מחבלה או חולשה של דופן כלי דם ומהפרעה בקרישת דם. בשני המקרים אספקת הדם נפגעת ואזורים שמסביב למיקום הפגיעה במוח נפגעים גם הם, הנזק מתרחב ותאים רבים הרגישים לאי אספקת החמצן ניזוקים באופן בלתי הפיך[6] גורמי הסיכון לשבץ כוללים גיל מבוגר[1], יתר לחץ דם, מחלת לב כלילית (CAD), מחלת העורקים הפריפריאליים (PAD), אירוע קודם של שבץ או אירוע איסכמי זמני (transient ischemic attack), סוכרת, כולסטרול גבוה, עישון סיגריות ועוד.
על פי נתוני הרישום הלאומי לשבץ מוחי בישראל לשנת 2020 נמצא כי: הגיל הממוצע בעת אירוע מוחי הוא 71.7 שנים; והגיל הממוצע בעת אירוע נמוך יותר בקרב גברים, וכן בקרב ערבים.[1]
מניעת יצירת קרישי דם העלולים לגרום לשבץ מוחי[עריכת קוד מקור | עריכה]
קרישי דם (בעיקר בעלייה השמאלית) המגיעים למחזור הדם וממנו למוח, הם הגורם העיקרי לשבץ מוחי[2]. למניעת היווצרות קרישי דם אצל אנשים שאובחנו כבעלי סיכון לכך, ניתנות להם תרופות נוגדות קרישה משתי קבוצות עיקריות: "נוגדי קרישה חדשים", בהם קסרלטו (ריברוקסבאן), אליקויס (אפיקסבן), ופראדקסה (דביגטראן), וכן "נוגדי קרישה ותיקים", בהם הפרין, קלקסן, וקומדין (וארפרין). בכנס האיגוד הקרדיולוגי האירופי שהתקיים בברצלונה בספטמבר 2017 הוצג מחקר COMPASS - מחקר קרדיו-וסקולרי רחב היקף, בו נבדקו מעל 27,000 מטופלים, ותוצאותיו הראו יעילות מובהקת של התרופה קסרלטו בהפחתת הסיכון לשבץ מוחי ב-40%[7]. תוצאות מחקר COMPASS פורסמו באותו יום בכתב העת הרפואי New England Journal of Medicine[8].
תרופות נוגדות קרישה[עריכת קוד מקור | עריכה]
תרופות אלו פועלות על מנגנון הקרישה הכולל את פקטורי הקרישה השונים. מנגנון זה מופעל כאשר נוצר נזק לרקמה, במטרה להגן על הגוף מאובדן דם מסכן חיים. פקטורי הקרישה מביאים למצב בו נוצר פיברין - חלבון המייצב את קריש הדם הנוצר על ידי הטסיות. תרופות נוגדות קרישה פועלות למניעת תהליך הקרישה, באנשים שאובחנו כבעלי סיכון להיווצרות קרישי דם באופן לא תקין, העלול לסכן את חייהם. את נוגדי הקרישה מקובל לחלק לשתי קבוצות עיקריות, "נוגדי קרישה חדשים" ובהם קסרלטו, אליקוויס, ופרדקסה; ו"נוגדי קרישה ותיקים", בהם הפרין, קלקסן (אנוקספרין), וקומדין (וארפרין).
- אליקוויס (Eliquis): נוגד קרישה הניתן פעמיים ביום, בשני מינונים קבועים (2.5 מ"ג או 5 מ"ג). רוב החולים מקבלים מינון של 5 מ"ג אך חולים אשר עונים על לפחות שניים מבין שלושה קריטריונים (משקל מעל 60 ק"ג, גיל מעל 80, קריאטינין מעל 1.5 מ"ג לד"ל) מקבלים את המינון המופחת של 2.5 מ"ג. כיום נוגד הקרישה השני במכירות לאחר קסרלטו[9].
- קסרלטו (Xarelto): נוגד קרישה הניתן פעם ביום בלבד, במינון יומי קבוע. קסרלטו מאושרת ורשומה לשימוש בשבע התוויות בישראל, ביניהן למניעת שבץ מוחי באנשים שאובחנו עם פרפור פרוזדורים[10] וכלולה בסל התרופות ובביטוחים המשלימים של קופות החולים, לפי קריטריונים רפואיים[11] קסרלטו ניתנת כטבלייה לבליעה דרך הפה, והיא פועלת כמעכב ישיר פקטור Xa (פקטור עשר פעיל). השימוש בקסרלטו אינו דורש בדיקות דם לניטור תפקודי הקרישה. יעילותה ובטיחותה הוכחו במספר מחקרים קליניים גדולים שבהם נכללו מעל 75,000 מטופלים בעולם, למניעת שבץ אצל חולים עם פרפור פרוזדורים שאינו על רקע מסתמי (ROCKET-AF)[12]. קסרלטו הוא נוגד הקרישה הנמכר ביותר כיום בעולם[9] עם ניסיון קליני במטופלים מ-2011.
 ערך מורחב – ריברוקסבאן
ערך מורחב – ריברוקסבאן
- פרדקסה (Pradaxa): תרופה נוגדת קרישה, הראשונה מבין תרופות נוגדות קרישה מדור חדש. התרופה מאושרת לשימוש כטיפול למניעת שבץ מוחי בפרפור פרוזדורים. היא ניתנת דרך הפה אולם אינה מצריכה בדיקות דם תכופות לניטור של תפקודי הקרישה. יעילותה ובטיחותה הוכחו במספר מחקרים קליניים גדולים: במחקר ה-RE-LY, בו השתתפו יותר מ-18,000 מטופלים, הוכיחה יעילות ובטיחות גבוהות. דביגטראן היא התרופה היחידה מבין נוגדות הקרישה החדשות עם ניסיון קליני מצטבר של למעלה מ-6 שנים.
- אדוקסבאן (Edoxaban): תרופה נוגדת קרישה פומית מהדור החדש, המאושרת לשימוש בארצות הברית, באיחוד האירופי, ביפן ובישראל. התרופה ניטלת פעם ביום, עם או בלי מזון וללא צורך בניטור קרישה שגרתי. אדוקסבאן אושר לשימוש בארצות הברית בשנת 2015, בעקבות 2 ניסויים קליניים, שהשוו את יעילותו ובטיחותו, עם אלה של ווארפרין, בחולים עם פרפור פרוזדורים לא-מסתמי (NVAF) (ניסוי ENGAGE AF-TIMI) ובחולים עם תרומבואמבולים ורידי (VTE), לאחר טיפול התחלתי עם הפרין (ניסוי Hokusai-VTE). בשני הניסויים אדוקסבאן נמצא בלתי-נחות ביעילותו, לעומת ווארפרין, ועם שיעורים נמוכים יותר של דמם[13].
- קלקסן (Clexane) - התרופה פועלת על ידי עיכוב של פקטור X וכן שפעול של אנטי-תרומבין, ולרוב ניתנת בזריקה תת-עורית באזור הבטן. לרוב אין צורך לנטר את רמות התרופה בדם, אולם מצבים ספציפיים כן דורשים ניטור (הנעשה על ידי מדידת anti-factor Xa)- מצבים אלו כוללים אי ספיקת כליות, השמנת יתר, מתן התרופה במהלך ההריון ובמצבים מסוימים אחרים. תופעות הלוואי העיקריות של קלקסן הן דימומים ותרומבוציטופניה.
- קומדין (Coumadin) היא תרופה ותיקה יחסית, והניתנת כטיפול דרך הפה. מנגנון הפעולה הוא בדרך של עיכוב פקטורי הקרישה התלויים בפעילותו של ויטמין K (פקטורי הקרישה II, VII, IX, X, וכן פרוטאין C ו-S). פקטורי הקרישה הללו הופכים להיות פעילים רק לאחר תהליך של קרבוקסילציה המתווך על ידי ויטמין K, כאשר התרופה עצמה מעכבת את פעילות הוויטמין עצמו. כתוצאה מעיכוב זה נוצרים פקטורי קרישה עם פעילות ביולוגית מופחתת או חסרה לחלוטין. פעילותו האנטי-תרומבוטית של הקומדין מתחילה לאחר מספר ימים, כלומר רק לאחר שפקטורי הקרישה החדשים, שאינם פעילים ביולוגית, מחליפים את הקודמים. קומדין דורשת ניטור רמות התרופה, אשר עשויות להשתנות מדי יום כתלות בתזונה, נטילת תרופות שונות וכו'. הניטור עצמו מתבצע מדי שבועיים שלושה על ידי בדיקת דם.
הנחיות האיגוד הקרדיולוגי האירופי בעניין נוגדי קרישה[עריכת קוד מקור | עריכה]
לפי הקווים המנחים (Guidelines) של האיגוד הקרדיולוגי האירופי מספטמבר 2016, נוגדי קרישה מהדור החדש (קסרלטו, פרדקסה ואליקוויס) יהיו הסטנדרט הטיפולי למניעת שבץ בחולי פרפור פרוזדורים. לפי הודעת האיגוד הקרדיולוגי האירופי: "מאחר שנוגדי הקרישה החדשים הראו בניסויים קליניים שהם יעילים לפחות כמו קומדין במניעת שבץ; ובנוסף, מציגים יתרון עקבי בבטיחות התרופה והפחתה במספר הדימומים התוך-מוחיים (זה הסיבוך שממנו חוששים יותר מכל - בטיפול בנוגדי קרישה), נוגדי הקרישה החדשים צריכים להיות בחירת הטיפול העדיפה (broadly preferred) על פני קומדין, ברוב המוחלט של המקרים"[14]. בכינוס השנתי של האיגוד הקרדיולוגי האירופי (ספטמבר 2016) הוצגו נתונים ולפיהם ניתן למנוע 90% ממקרי השבץ המוחי, אולם שיעור גבוה של מטופלים מקבל מינון נמוך מכפי הנדרש לפי נתוניהם הרפואיים. נתוני המחקר הצביעו על כך שמתן תרופות נוגדות קרישה במינון נמוך מהרצוי, מעלה את הסיכון לשבץ בקרב המטופלים ביחס לנוטלי המינון הנכון[15].
הנחיות האיגוד הקרדיולוגי האמריקני בעניין נוגדי קרישה[עריכת קוד מקור | עריכה]
אורח חיים למניעת שבץ מוחי[עריכת קוד מקור | עריכה]
- איזון לחץ דם: יתר לחץ דם אחראי לכ-35%-50% ממקרי השבץ. מחקרים הראו כי אף הורדה נמוכה בלחץ הדם (בין 5–6 בלחץ הדם הסיסטולי ובין 2–3 מ"מ כספית בלחץ הדם הדיאסטולי) הביאה ל-40% ירידה בסיכון לשבץ, ועל כן קיימת חשיבות גבוהה לטיפול תרופתי לצורך הורדת לחץ הדם.
- איזון רמת הכולסטרול אצל גברים: שימוש בסטטינים הראה ירידה של 15% באירועי שבץ, אף על פי שרמות גבוהות של כולסטרול אינן מקושרות באופן עקבי לשבץ.
- איזון מתון של רמות הסוכרת בחולי סוכרת: לחולי סוכרת סיכון של פי 2 עד 3 יותר ללקות בשבץ. אך איזון קפדני של רמות הסוכר לא הראה ירידה בסיבוכים מקרו-ווסקולריים כגון שבץ.
תסמינים[עריכת קוד מקור | עריכה]
קשת רחבה של תסמינים עלולה להופיע ולגרום לליקויים מוטוריים, תחושתיים וקוגניטיביים, בהתאם להתפשטות הנזק המוחי (מספר התאים שנפגעו) ולמיקום הפגיעה (על אילו קשרים ותפקודים היו אמונים אותם תאים). אזור הפגיעה במוח יגרום לתסמינים גופניים שיתבטאו על פי המסילות העצביות העוברות מן המוח אל שאר חלקי הגוף. לרוב, הנזק יתבטא בצד הנגדי למיקום הפגיעה (הצד הקונטרה-לטרלי)[16] אמנם ידוע על אילו אזורים בגוף שולטים מקומות מסוימים במוח, אך בשל מבנהו הייחודי של המוח והקשרים השונים אשר נוצרים החל מרגע הלידה אין לדעת באופן מדויק כיצד תתבטא פגיעה באזור מסוים במוח. שני אנשים שונים עם פגיעה זהה יכולים לבטא שוני בתסמינים.
סימנים קליניים לשבץ מתחילים באופן פתאומי, בדרך כלל תוך שניות עד דקות ובמרבית המקרים אינם מתקדמים. התסמינים קשורים לאזור אשר נפגע במוח. ככל שהאזור הפגוע במוח גדול יותר, כך פונקציות תפקודיות רבות יותר עלולות להיפגע. סוגים שונים של שבץ עלולים להביא לתסמינים נוספים - כך למשל, בשבץ הנגרם כתוצאה מדימום תוך מוחי, האזור הפגוע עלול ללחוץ על מבנים נוספים במוח. במרבית המקרים שבץ איננו מקושר עם כאב ראש, אלא במקרים בהם השבץ נגרם כתוצאה מדימום כגון דימום תת-עכבישי.
הופעת סימפטומים[עריכת קוד מקור | עריכה]
שבץ שקט (silent stroke) הוא שבץ שאינו כולל סימפטומים חיצוניים והחולה אינו מודע לכך שעבר שבץ[17]. עם זאת, שבץ שקט עדיין מביא נזק לרקמת המוח ולעלייה בסיכון ללקות בשבץ בעתיד. ניתן לאבחן שבץ שקט על ידי ביצוע דימות תהודה מגנטית (MRI). שבץ שקט מתרחש פי חמישה יותר מאשר שבץ סימפטומטי, הסיכון עולה עם הגיל אך הוא עלול להופיע גם אצל צעירים ואף אצל ילדים, בעיקר כאלו הסובלים מאנמיה קשה. שבץ חולף (TIA) הוא שבץ איסכמי שתסמיניו חולפים בטווח של כמה דקות (ועד שעה) מהופעתם. שבץ חולף מהווה כחמישית מכלל אירועי השבץ המוחי, שכיחותו עולה עם הגיל ובמקרים רבים הוא מקדים אירוע מוחי עם נזק נוירולוגי קבוע.
תת-סוגים[עריכת קוד מקור | עריכה]
אם האזור הפגוע במוח מכיל אחד או יותר משלוש מסילות מרכזיות במערכת העצבים המרכזית - המסילה הספינותלמית (אשר אחראית על תחושת כאב וטמפרטורה), המסילה הקורטיקו-ספינאלית (אשר אחראית על פעולות מוטוריות), והמסילה הדורסלית (אשר אחראית על פרופריוספציה ותחושה עמוקה), אזי הסימפטומים עלולים להיות הבאים:
- המיפלגיה (שיתוק צד אחד) וחולשת שרירים בפנים
- נימול
- ירידה בתחושות הסנסוריות
- עליה בטונוס (ספסטיות) אשר מביאה לרפלקסים ערים בצד הפגוע (היפר-רפלקסיה)
במרבית המקרים, הסימפטומים משפיעים על צד אחד בלבד של הגוף. לרוב, הפגיעה המוחית היא בצד ההפוך לצד הפגוע בגוף (קונטרה-לטרלי). כלומר, שיתוק של צד גוף שמאלי מקורו בפגיעה במוח הימני ולהפך. עם זאת, סימפטומים כאלו נגרמים גם מנזק אשר נגרם בחוט השדרה ולאו דווקא במוח עצמו, היות שהמסילות עצמן עוברות גם בחוט השדרה. על כן, קיומם של הסימפטומים הללו לאו דווקא מחייב קיומו של שבץ. בנוסף לפגיעה במסילות האמורות, עלולה להיות פגיעה גם בגזע המוח, אשר מכיל את הגרעינים של רוב עצבי הגולגולת. שבץ אשר פוגע בגזע המוח, אם כן, עלול להביא לתסמינים הבאים:
- פגיעה בחוש הריח, הטעם, השמיעה או הראיה
- צניחה של העפעף וחולשה של שרירי הפנים
- ירידה ברפלקסים מסוימים: רפלקס הבליעה, תגובת האישון לאור
- ירידה בתחושה בפנים
- בעיות ביציבה וניסטגמוס
- חולשה בשריר המזיז את הפנים לצדדים (Sternocleidomastoid muscle) וכתוצאה מכך חוסר יכולת להזיז את הראש לצד מסוים
- חולשת שרירי הלשון (סטיית לשון או חוסר יכולת להזיזה)
כמו כן, תיתכן פגיעה גם בקורטקס עצמו, מלבד הפגיעות אשר צוינו לעיל, שתביא לתסמינים הבאים:
- אפאזיה (בעיה ביכולת ההבעה של מילים או הבנתם, או שניהם גם יחד)
- דיסארתריה (בעיה מוטורית בדיבור עצמו, ללא פגיעה בהבנה עצמה)
- אפרקסיה (אובדן היכולת לבצע תנועות מכוונות)
- בעיה בשדות הראיה
- בעיות זיכרון (מעורבות של האונה הרקתית)
- הזנחת צד (מעורבות של האונה הקודקודית)
- חשיבה לא מאורגנת, בלבול, מחוות היפר-סקסואליות (מעורבות של האונה המצחית)
- אנוסוגנוסיה (הכחשה של קיום הנכות עצמה)
אם המוח הקטן (הצרבלום) מעורב, ייתכנו התסמינים הבאים:
- בעיות בהליכה
- בעיה בקואורדינציה
- תחושת ורטיגו וחוסר שיווי משקל.
תסמינים מקושרים[עריכת קוד מקור | עריכה]
אובדן הכרה, כאב ראש והקאות מתרחשים יותר במצבים בהם יש שבץ המורגי, לאור העלייה בלחץ התוך-גולגולתי.
סיווג (קלסיפיקציה)[עריכת קוד מקור | עריכה]
שבץ יכול להיות שבץ איסכמי או שבץ המורגי כאמור לעיל. שבץ איסכמי נגרם כתוצאה מבעיה באספקת הדם לרקמה מסוימת במוח, בעוד ששבץ המורגי נגרם כתוצאה מקרע של כלי דם או כתוצאה ממבנה חריג של כלי דם במוח. כ־85% מן המקרים של שבץ הם מוגדרים כשבץ איסכמי והיתר מוגדרים כשבץ המורגי. לעיתים שבץ המורגי מתפתח במקומות בהם קיימת איסכמיה (טרנספורמציה המורגית)[18].
שבץ איסכמי[עריכת קוד מקור | עריכה]
בשבץ איסכמי, אספקת הדם לרקמה במוח מופחתת, באופן המביא לאובדן הפונקציות של הרקמה באותו האזור. ישנן 4 סיבות עיקריות המביאות לכך:
- פַּקֶּקֶת (תרומבוזיס) - כלומר, חסימת כלי דם במוח על ידי קריש דם המתהווה באותו האזור.
- תסחיף - כלומר, תסחיף אשר נשלח מאזורים שונים בגוף, אשר מגיע למוח וחוסם את כלי הדם.
- חוסר אספקת דם סיסטמית לגוף (היפו-פרפוזיה עקב לחץ דם נמוך מדי): למשל, במצבים של שוק כאשר יש איבוד דם סיסטמי ודם לא מגיע למוח.
- פקקת ורידים.
שבץ איסכמי אשר נגרם ללא סיבה ספציפית כמתואר לעיל נקרא שבץ קריפטוגני (שלא ידוע מקורו)- כ־30% עד 40% מהמקרים של שבץ איסכמי הם קריפטוגניים. קיימות מספר קלסיפיקציות להגדרה של שבץ איסכמי. כך למשל, הקלסיפיקציה של אוקספורד (OCSP) נשענת בעיקר על תסמינים התחלתיים ומהם גוזרת את סוג השבץ (total anterior circulation infarct, lacunar infarct וכיוצא בזה, כאשר כל אחד מארבעת הסוגים המוגדרים בקלסיפיקציה מנבאים את מידת השבץ, מידת הפגיעה ברקמה, פרוגנוזה וסיבה משוערת). קלסיפיקציה נוספת הא קלסיפיקציית TOAST המבוססת הן על תסמינים קליניים והן על תוצאות של בדיקות רפואיות שנעשו, כאשר על פי קלסיפיקציה זו שבץ נובע מ-(1) פקקת או תסחיף בגלל טרשת עורקים בעורק גדול, (2) תסחיף ממקור לבבי, (3) חסימה של כלי דם קטנים, (4) סיבה ידועה אחרת, (5) סיבה לא ידועה.
שבץ המורגי[עריכת קוד מקור | עריכה]
שבץ המורגי הוא מצב בו יש הצטברות של דם בתוך קופסת הגולגולת. קיימת הבחנה בין דימום תוך מוחי ודימום חוץ מוחי אולם כזה הקיים בקופסת הגולגולת. דימום תוך מוחי נגרם כתוצאה מדימום בפרנכימה (רקמת המוח) עצמה או דימום בחדרי המוח. דימום חוץ מוחי מתרחש בקרומי המוח: דימום אפידורלי (דימום בין הקרום הקשה העוטף את המוח לבין הגולגולת עצמה), דימום סוב-דורלי (מתחת לקרום הקשה) ודימום תת-עכבישי (בין הקרום העכבישי לקרום העדין). במרבית המקרים של שבץ המורגי, התלונות יהיו ספציפיות ויכללו דיווח על כאב ראש או טראומת ראש קודמת.
אבחנה של שבץ[עריכת קוד מקור | עריכה]
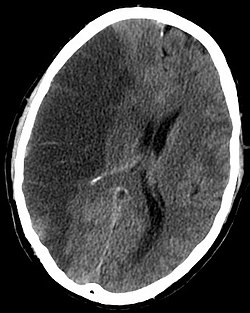
אבחנה של שבץ נעשית על ידי מספר דרכים: בדיקה נוירולוגית, הדמיה על ידי CT (לרוב ללא חומר ניגוד) או MRI, אולטראסאונד דופלר, או ארטריוגרפיה. האבחנה של שבץ היא בעיקרה אבחנה קלינית, המבוססת על תלונות המטופל, תוך היעזרות באמצעי ההדמיה האמורים, אשר מסייעים בקביעת סוג הפגיעה שהביאה לשבץ. אין כיום בדיקת דם ספציפית אשר יכולה לאבחן שבץ, אולם בדיקות דם יכולות לסייע במציאת הסיבה לשבץ עצמו. בדיקה גופנית, הכוללת נטילת ההיסטוריה הרפואית של המטופל ומצב נוירולוגי, עוזרת לצורך הערכת מיקום השבץ וחומרתו. קיימים מדדים להערכת השבץ על פי NIHSS score.נמצא כי חולשת פנים פתאומית, חולשה בגפה המביאה לצניחתה לאחר הרמתה ודיבור לא ברור הם התסמינים העיקריים העומדים בקורלציה לאבחנה נכונה של שבץ. כדי לאבחן שבץ ניתן להיעזר באמצעי הדמיה כגון ביצוע CT או MRI. הרגישות של בדיקת CT באבחון שבץ איסכמי חריף היא 16% בלבד, אולם בדיקת CT מבוצעת במרבית המקרים היות שניתן לשלול באמצעותה דימום (שבץ המורגי) ברגישות גבוהה יחסית (90%). בדיקת MRI יכולה לזהות בדיוק רב יותר שבץ איסכמי[19]. כאשר אובחן תהליך של שבץ, יש לבצע בדיקות נוספות כדי לקבוע את הסיבה לשבץ. כך למשל, יש לבדוק דופלר של עורקי צוואר כדי לזהות חסימה בקרוטידים, יש לבצע בדיקות לבביות הכוללות ECG לצורך הערכה האם קיימת בעיה לבבית, בדיקת אנגיוגרם של עורקי המוח כדי לזהות מלפורמציות שונות וכן בדיקות דם (כולסטרול, דימום ועוד).
באופן כללי, קיימת חשיבות מהותית לגורם הזמן, דהיינו מתי החלו התסמינים להופיע, היות שלגורם זה יש השפעה עיקרית על הטיפול התרופתי הניתן לחולה והפרוגנוזה הצפויה. אם החולה קם בבוקר עם תסמינים של שבץ, יש לבדוק האם קם גם באמצע הלילה ובאיזו שעה והאם נצפו תסמיני שבץ באמצע הלילה, כדרך להעריך את משך הזמן בו התרחש האירוע כולו.
רק כ-40% מהמקרים (כ-5,200 חולים) מגיעים בחלון הזמן המתאים לטיפולים מתקדמים מונעי נכות, כ-7,800 חולים אינם מגיעים לבית החולים בחלון הזמן הנדרש, כ-2,000 מהחולים אינם מגיעים כלל לבית החולים וחלקם לוקים בשבץ מוחי קשה שאפשר היה למנוע[20]. מאחר ששבץ מוחי הוא אחד משלושת הגורמים העיקריים לתמותה בעולם המערבי, והגורם העיקרי לנכות כתוצאה ממחלה, הקים משרד הבריאות ב-2014 רשם שבץ לאומי. הרשם נועד לשמש מאגר נתונים מקיף ואיכותי על שבץ מוח בישראל שיאפשר לאפיין את הצרכים הכרוכים בטיפול ומניעה[20].
סיבות לשבץ[עריכת קוד מקור | עריכה]
שבץ תרומבוטי[עריכת קוד מקור | עריכה]
שבץ תרומבוטי נובע מקריש דם אשר לרוב נוצר על גבי רובד טרשתי. מאחר שחסימת העורק מתבצעת בהדרגתיות לאורך שנים, ההתחלה של שבץ סימפטומטי תרומבוטי הוא איטי יותר. קריש דם כשלעצמו יכול להביא לשבץ תסחיפי (להלן) אם הוא ניתק מהעורק עצמו ומגיע לעורקים שונים ברקמה המוחית.
בארצות הברית קרישי דם הוכרזו כבר ב-2008 כאיום על בריאות הציבור כאשר שר הבריאות האמריקאי (Surgeon General) הוציא קריאה לפעולה (Call For Action) ובו הנחיות למערכת הבריאות בדבר התגייסות למניעת היווצרות קרישי דם מסוכנים באוכלוסייה[21]. נתוני רשם הבריאות האמריקאי מראים כי אדם אחד מאלף ייפגע מקריש דם הגורם לפקקת ורידים או תסחיף, ושיעור הנפגעים עולה בגילאי 45 ומעלה עד ל-5–6 מקרים מכל 1000 בגיל 80 ומעלה[22]. האיגוד ההמטולוגי האמריקאי מעריך כי בכל שנה מיליון אמריקאים נפגעים מקריש דם בווריד או עורק, וכי 100,000 מתוכם מתים כתוצאה מכך[23]. במחקר COMPASS נצפתה הפחתת תמותה ממחלות טרומבוטיות של לב וכלי דם בשיעור של 22% והפחתה בשיעור מקרי השבץ המוחי בשיעור של 40%[7]. תוצאות מחקר COMPASS פורסמו באותו יום בכתב העת הרפואי New England Journal of Medicine[8].
שני סוגים של קריש דם יכולים להביא לשבץ:
- קריש דם הקיים בכלי דם גדולים: למשל, כלי דם כדוגמת העורקים התרדמניים, העורקים החולייתיים ועורקי מעגל ויליס. מחלות המביאות ליצירת קריש דם בכלי דם אלו כוללות טרשת עורקים, התכווצות של העורקים, בתירה (דיסקציה) של העורקים ומחלות דלקתיות שונות המביאות לפגיעה בכלי הדם (דלקת כלי דם).
- קריש דם הקיים בכלי דם קטנים: בתוך המוח קיימים כלי דם קטנים, למשל סעיפים של עורקי מעגל ויליס, עורקים הנובעים מהמערכת הבסיסית (בזילרית) או החולייתית ועורקיקים קטנים נוספים. מחלות המביאות לסתימת עורקים אלו הן בעיקר מחלות הנובעות מיתר לחץ דם.
אנמיה חרמשית, אשר יכולה להביא לסתימה של כלי דם, עלולה להביא כשלעצמה לשבץ.
שבץ תסחיפי[עריכת קוד מקור | עריכה]
שבץ תסחיפי נגרם כתוצאה מחסימת כלי דם על ידי תסחיף אשר הגיע ממקום כלשהו בגוף. לרוב תסחיף יהיה קריש דם שנוצר במקום אחר ונסחף למוח, אולם התסחיף יכול להיות גם תסחיף שומני, תסחיף אוויר, תסחיף חיידקי (למשל, במקרים של אנדוקרדיטיס זיהומית), או תסחיף של תאים סרטניים. מאחר שתסחיף נוצר במקום אחר בגוף, טיפול מקומי יפתור את הבעיה רק באופן זמני. על כן, קיימת חשיבות לאבחון מקור הקריש. מאחר שאירוע של שבץ תסחיפי הוא פתאומי, התסמינים מקסימליים בעת תחילת האירוע. כמו כן, התסמינים הקליניים עלולים לחלוף אם התסחיף נע למקום אחר או נספג. מרבית התסחיפים נובעים מהלב (בעיקר כאשר יש פרפור עליות) או במקום אחר בעץ העורקי. אם יש תסחיף פרדוקסלי, המקור לתסחיף הוא במרבית המקרים פקקת ורידים עמוקה אשר קריש הדם שבה עבר מהצד הימני של הלב לצד השמאלי דרך מום אנטומי מולד (כגון VSD או ASD). סיבות לבביות לשבץ תסחיפי מחולקות לכאלו בעלות סיכון גבוה לעומת כאלו בעלות סיכון נמוך:
- סיכון גבוה: פרפור עליות, מחלת לב שגרונתית או מחלות של מסתם אבי העורקים, מסתמים מלאכותיים, קריש ידוע בעליה או בחדר, תסמונת הסינוס החולה, רפרוף עליות, אוטם לבבי שאירע לאחרונה, אי ספיקת לב עם מקטע פליטה נמוך מ-30%, קרדיומיופתיה, אנדוקרדיטיס, מיקומה עלייתית וניתוח מעקפים.
- סיכון נמוך לשבץ: הסתיידויות של המסתם הצניפי, patent foramen ovale, atrial septal aneurysm ואתרומה באבי העורקים העולה.
היפו-פרפוזיה סיסטמית[עריכת קוד מקור | עריכה]
שבץ עלול להיגרם כתוצאה מירידה כללית באספקת הדם לגוף (תת לחץ דם), כלומר למשל במצבים של אי ספיקת לב, הפרעות קצב, אוטם לבבי, תסחיף ריאתי, דימום חריף, תפליט פריקרדיאלי, התייבשות, זיהום חמור או תגובה אלרגית חמורה. מאחר שהירידה בזילוח הדם לרקמות השונות הוא גלובלי, כל האזורים במוח נפגעים ובעיקר אזורים הקרויים "קו פרשת מים" (watershed) - אזורים הנמצאים בגבולות המסופקים על ידי עורקים מוחיים עיקריים. על כן, שבץ הקרוי watershed stroke מתייחס למצב בו אספקת הדם לאזורים אלו מופחתת ועלולה להביא לנזק מוחי, אף על פי שאספקת הדם לא בהכרח פוסקת לחלוטין.
דימום תוך מוחי[עריכת קוד מקור | עריכה]
דימום תוך מוחי מתרחש בעיקר בעורקים קטנים במוח ויכול לנבוע מהפרעות קרישה שונות, מיתר לחץ דם, מהתפתחות לקויה של כלי-דם (מלפורמציות ווסקולריות) (כמו אנגיומות, AV malformations), ממחלת כלי דם של הצטברות עמילואיד (cerebral amyloid angiopathy), מחבלה מוחית, מזיהום או מאוטמים מוחיים הנובעים מדימום קודם. שימוש בתרופות נגד נזלת או בסמים כגון קוקאין עשוי לגרום לדימום תוך מוחי בשל עליית לחץ דם קיצונית. תרופות הן גורם שכיח להפרעות קרישה בגיל מבוגר. ההמטומה הנוצרת באזור גדלה עד שנוצר לחץ על הרקמות הסמוכות, או שהיא מדממת לתוך חדרי המוח (בכשליש מהמקרים). שיעור התמותה כתוצאה מדימום תוך מוחי הוא 31% לאחר 30 יום, גבוה יותר משיעור התמותה כתוצאה משבץ איסכמי או מדימום סוב-ארכנואידלי.[1]
פתופיזיולוגיה[עריכת קוד מקור | עריכה]
שבץ איסכמי נוצר לאור אובדן אספקת דם לרקמה מסוימת במוח, אשר מביא להתחלת התהליך עצמו. הרקמה אשר אינה מקבלת חמצן מהדם מאבדת לחלוטין את תפקודה אם החוסר בחמצן עלה על 60 שניות ועד כשלוש שעות, וזו הסיבה מדוע יש לתת תרופות ממיסות קריש (סטרפטוקינאז- TPA) במסגרת זמנים של כ־4.5 שעות בלבד מרגע הופעת התסמינים עצמם. כתוצאה מהמחסור בחמצן, הרקמה הפגועה עוברת לתהליך נשימה אנארובי. תהליך זה מספק כמות מופחתת של ATP וכמות מוגברת של חומצה לקטית, שעלול להביא להרס של תאים נוספים. הרקמה הסובבת את הרקמה המתה היא רקמת מוח בסיכון, אשר נקראת penumbra, ושמטרת הטיפול הרפואי היא הצלתה וחידוש אספקת הדם אליה מוקדם ככל שניתן. ככל שהכמות של ATP מופחתת לאור המחסור המתמשך בחמצן, משאבות היונים הפועלות בתאי המוח מפסיקות לפעול וכתוצאה מכך נגרם מוות לתאי המוח עצמם. סיבה עיקרית לתהליך היא שחרור מסיבי של גלוטמט- נוירוטרנסמיטור אקסיטטורי, אשר באופן נורמלי נשמר ברמה נמוכה הודות לפעולתן של משאבות היונים, ואילו בשבץ לאור כישלון פעולתן של משאבות היונים רמתו עולה במרווח החוץ תאי, ומביאה לנזק טוקסי לתאים עצמם בדרך של שחרור מאגרי סידן המביאים לעיכול מרכיבים שונים בתא ולנזק מיטוכונדריאלי. איסכמיה מביאה כשלעצמה גם לשחרור של רדיקלים חופשיים וחומרים מחמצנים ראקטיביים אשר מביאים בתורם לנזק טוקסי לתאים ולכלי הדם הסובבים אותם. גם מרכיבי המערכת החיסונית נכנסים לתמונה וגורמים לנזק נוסף. שבץ המורגי מביא לנזק רקמתי בדרך של לחץ על הרקמה מצד המטומה באזור- הן הלחץ והן אספקת הדם לאזור מביאים למנגנון של פגיעה, לרבות הדימום הישיר לרקמת המוח, אשר נושא בחובו אפקט טוקסי כשלעצמו.
טיפול בשבץ ושיקום[עריכת קוד מקור | עריכה]
כיום, יותר ויותר ברחבי העולם, מוקמות "יחידות שבץ" בבתי החולים אשר אומנו לטפל במקרי שבץ אקוטיים המגיעים למיון. הוכח, כי חולים המגיעים ליחידות ספציפיות אלו הראו סיכוי גבוה יותר לשרוד מאשר אם הגיעו לבית חולים אשר לא כלל יחידה כאמור. עם השנים החלה להתפתח גם בישראל מתודה מסודרת לטיפול במקרי שבץ ומרכזים רפואיים רבים כיום מנוסים בטיפול בחולים כאמור[24].
כאשר מגיע מטופל עם חשד לשבץ, יש לנסות ולקבוע ככל האפשר את סוג השבץ: שבץ המורגי או איסכמי, מאחר שהטיפול עצמו ייגזר בהתאם. על כן יש לבצע הדמיה ב-CT כדי לזהות האם מדובר בשבץ המורגי. אם נשלל דימום יש להתייחס למקרה כאל שבץ איסכמי ולטפל בהתאם.
הטיפול בשבץ איסכמי כולל הסרת החסימה שהביאה להפסקת זרימת הדם לרקמה הפגועה- בין אם על ידי פירוק קריש הדם החוסם על ידי מתן תרופות תרומבוליטיות, או על ידי הזזתו באופן מכני (תרומבקטומי). כמו כן יש לשמור על רמת גלוקוז תקינה, מתן נוזלים וחמצן במידה מספקת וניטור רמות של לחץ דם ומדדים חיוניים.
טיפול בדרך של המסת הקריש (תרומבוליטי) נעשה על ידי תרופה הנקראת tissue plasminogen activator (TPA) אשר מפרקת את הקריש עצמו. התרופה היא סרין פרוטאזה, אשר מזרזת הפיכה של פלסמינוגן לפלסמין, כלומר פירוק קרישים המכילים פיברין. עם זאת, השימוש בתרופה זו עלול להיות בעייתי, לאור העובדה כי היא מגבירה מהותית את הסיכון לדמם. לאור האמור, יש לתת תרופה זו רק אם חלפו לא יותר מ-4.5 שעות מרגע תחילת התסמינים, ובהיעדר קונטרה-אינקידציות למתן התרופה (כגון ניתוח שבוצע לאחרונה, ערכי לחץ דם גבוהים מאוד, תרומבוציטופניה וכו'). המינון הוא 0.9 מ"ג לקילו ועד למנה מקסימלית של 90 מ"ג.
דרך נוספת להסרת הקריש יכולה להיעשות בצנתור לתוך כלי הדם החסום, והוצאת קריש הדם דרך הצנתור עצמו. גם אם עברו יותר מ-4.5 שעות מהאירוע עדיין יש מקום לטיפול אך זה דורש שיטות מיוחדות של טומוגרפיה ממוחשבת או תהודה מגנטית גרעינית כדי להדגים את גודל אזור הפנומברה שאפשר להחזיר לפעולה בעזרת שליפת הקריש באמצעות צנתר וזאת עד 12 שעות מהאירוע. בישראל 7.3% מהחולים עם שבץ איסכמי עבור צנתור מוחי ב-2020.[1]
שיקום: תהליך שיקום לחולה שבץ כולל צוות מולטי-דיסציפלינרי, לרבות אחיות, פיזיותרפיה, קלינאות תקשורת, ריפוי בעיסוק, עובדים סוציאליים, פסיכולוגים ועוד. על התהליך להתחיל מוקדם ככל האפשר ולהימשך עד כמה שנחוץ לצורך השיקום. חזרת מרבית הפונקציות מתרחשת בחודשים הראשונים- כחלון זמן של כחצי שנה שלאחריו השיפור במרבית המקרים אינו מהותי. כדי לשפר את רמת החיים במקרים של חולשה או שיתוק חלקי בגפיים נעזרים בעזרי הליכה ותנועה. הליכונים, סדים מיוחדים ומערכות גירוי חשמלי פונקציונלי (FES) – לבעיית רגל שמוטה ושיתוק של היד.
השלכות ושינויים תפקודיים[עריכת קוד מקור | עריכה]
השבץ המוחי עשוי לגרום לשינויים תפקודיים, בהתאם לאזור שנפגע במוח. שינויים אלה עלולים להשפיע משמעותית על חיי הנפגע והסובבים אותו. רבים מהשינויים ניתנים לטיפול ארוך טווח שישפר את מצבם.
- תנועה: שיתוק, רפיון, חולשת שרירים, עלולים להיווצר, לעיתים בפלג אחד של הגוף. שינויים אלה עשויים להתבטא בקשי קואורדינציה, בקשיים בהליכה, ישיבה, ויציבות הגוף. אם נפגעים שרירי הפה, הלשון, והלוע עלול להיות קושי גם בלעיסה ובליעה. בקרב שליש מהחולים תישאר נכות פיזית – עד כדי שיתוק מלא באחד מצידי הגוף - העלולה לגרום לקושי ניכר בתפקוד. נוקשות שרירים (ספסטיות), התכווצות שרירים בלתי רצונית העלולה לגרום לכאב.
כמו כן, הפגיעה בשרירים עלולה לגרום גם לאי שליטה או לשליטה חלקית על מתן שתן וצואה.
- תקשורת: כאשר הפגיעה היא בצד שמאל של המוח (כלומר השיתוק בשרירים יתבטא בצד ימין של הגוף), תיתכן אפזיה. אפזיה היא פגיעה בשפה, הגורמת לפגיעה בתקשורת ובהבנה השמיעתית. ייתכנו קשים בשליפה של מילים מוכרות, כולל קושי לשלוף את שמות בני המשפחה והאנשים הקרובים אל הנפגע. גם אם היכולת האינטלקטואלית לא נפגעה, עדיין יכול להיות קושי לאדם להבין את השפה המדוברת אליו, להביע את רצונותיו על ידי דיבור, לקרוא ולכתוב. לעיתים תתרחש פגיעה במוטוריקה של הדיבור (דיסארטיה), ולכן יהיה לאדם קושי להגות את צלילי הדיבור, ויהפוך את דיבורו לאיטי, משובש ולא ברור.
- תחושה: אם האזור הנפגע במוח קשור לשליטה על רמת התחושה, קיימת אפשרות לירידה בתחושה בחלקי גוף שונים. לעיתים האדם יחוש כאבים, תחושות שרפה, חום או קור, נימול, ועוד.
- חשיבה: השבץ המוחי עלול לגרום לקשיים בהתמצאות, בזמן ובמקום. קשיים נוספים עלולים להיות בזיהוי אנשים, כולל שמות ילדים ובני זוג. לעיתים יופיעו קשיים בתכנון פעולות פשוטות ובשיפוט. ברבים מקשיים אלה ניתן לטפל, על ידי שיקום מתאים לאורך זמן.
- רגש: השבץ עלול לגרום לקשיים רגשיים. עלולים להופיע קשיים בשליטה על רגשות או ביטוי של רגשות באופן שאינו מותאם למצב. מעבר לקשיים הנובעים ממקורות פיזיים עקב האירוע המוחי, הרי שאובדן השליטה של האדם על גופו, על יכולתו לחשוב בצלילות ולבטא את עצמו, כל אלה עלולים להביאו למצוקה רגשית ונפשית. הקשיים הרגשיים הנפוצים אחרי שבץ מוחי הם דיכאון וחרדה. סימני הדיכאון הם עצבות, התפרצויות בכי, איבוד עניין בפעילות יומיומית, איבוד תיאבון, ירידה במשקל, קשיים בשינה, תחושת חוסר אונים או אשמה.
- התנהגות: האדם החולה, חווה משבר ואובדן. הוא מאבד את יכולותיו הגופניות, החברתיות, התעסוקתיות, ועתידו לא ברור. מעבר להשפעת האירוע המוחי עצמו, חווה החולה בהתנהגותו ובמצבו הרגשי, לעיתים קרובות, גם את שלבי האבל השונים, המתבטאים ברגשות קשים של כעס ואיבוד עשתונות, ועוד.
פרוגנוזה[עריכת קוד מקור | עריכה]
נכות משפיעה על כ-75% מהמטופלים באופן כזה המשפיע על סיכויי חזרתם לעבודה. שבץ עלול להשפיע באופן פיזי, נפשי, מנטלי או שילוב של כל השלושה. כ-30% עד 50% ממטופלים אשר חוו שבץ עלולים לסבול מדיכאון, המאופיין בעייפות, בעיות בשינה, ירידה בערך העצמי ואיריטביליות. לעיתים קיימת תנודתיות רגשית גבוהה, המאופיינת בכך שהמטופל צוחק או בוכה באופן פתולוגי, ללא קשר לקונטקסט ספציפי או לרגש מסוים. לביליות זו מתרחשת אצל כ-20% מהחולים. חסרים קוגניטיביים הנובעים משבץ כוללים בעיות בדיבור, דמנציה, בעיות בקשר, ריכוז וזיכרון, וכן נגלקט (הזנחת צד). בכ-10% מן המקרים עלולים להתפתח פרכוסים, לרוב בשבוע שלאחר האירוע עצמו.
ראו גם[עריכת קוד מקור | עריכה]
קישורים חיצוניים[עריכת קוד מקור | עריכה]
- שבץ מוחי, באתר "InfoMed"
- עמותת נאמן- מידע על שבץ מוחי
- אירוע מוחי (שבץ מוחי, CVA), באתר כל זכות
- ההשלכות של שבץ מוחי, באתר כמוני
- המצב הרפואי בישראל, באתר ערוץ 7
 יובל מלחי, פרק 309: הלובי של בית לוינשטיין – ריאיון עם ד"ר אורון כהן, באתר "קטעים בהיסטוריה", 5 במאי 2019
יובל מלחי, פרק 309: הלובי של בית לוינשטיין – ריאיון עם ד"ר אורון כהן, באתר "קטעים בהיסטוריה", 5 במאי 2019- מחקר חדש: כך מקים הגוף צוות חירום ייחודי נגד שבץ מוחי - שברי RNA-מוביל, באתר האוניברסיטה העברית בירושלים, ינואר 2021
 יחיעם ויץ, הייתי אקדמאי בשיא הקריירה. פתאום נאלצתי ללמוד לדבר מחדש, באתר הארץ, 24 במרץ 2021
יחיעם ויץ, הייתי אקדמאי בשיא הקריירה. פתאום נאלצתי ללמוד לדבר מחדש, באתר הארץ, 24 במרץ 2021- מערכת וואלה! בריאות, בעקבות השבץ בשידור חי: אלה הסימנים המקדימים למצב המסוכן, באתר וואלה!, 7 בספטמבר 2022
- שבץ מוחי, באתר אנציקלופדיה בריטניקה (באנגלית)
 איסכמיה מחית, דף שער בספרייה הלאומית
איסכמיה מחית, דף שער בספרייה הלאומית
הערות שוליים[עריכת קוד מקור | עריכה]
- ^ 1 2 3 4 5 נתוני משרד הבריאות על אירועי שבץ מוחי לשנת 2020, באתר GOV.IL
- ^ 1 2 3 4 "אירוע מוחי", אתר "שירותי בריאות כללית"
- ^ Wolf PA, Abbott RD, Kannel WB. Atrial fibrillation as an independent risk factor for stroke;the Framingham study. Stroke.1991;22:983-988.
- ^ Miasaka Y, Barnes ME, Gersh BJ, Cha SS, Bailey KR, Abhayaratna WP, et al. Secular trends in incidence of atrial fibrillation in Olmsted Country, Minnesota, 1980 to 2000, and implication on the projection for future prevalence. Circulation.2006;114:119-125.
- ^ Go A.S. The epidemiology of atrial fibrillation in eldery persons; the tip of the iceberg. Am J Geriatr Cardiol.2005;14:56-61.
- ^ Anastasia M. Raymer, Pelagie Beeson, Audrey Holland, Diane Kendall, Translational Research in Aphasia: From Neuroscience to Neurorehabilitation, Journal of Speech Language and Hearing Research 51, 2008-02-01 doi: 10.1044/1092-4388(2008/020)
- ^ 1 2 פרדיגמת טיפול חדשה בהפחתת אירועים קרדיו-וסקולריים, המתבססת על תוצאות מחקר COMPASS
- ^ 1 2 Rivaroxaban with or without Aspirin in Stable Cardiovascular Disease
- ^ 1 2 E. P. Vantage, 2017 Establishes Eliquis As The Blood-Thinner To Beat, Seeking Alpha, 2017-05-03 (באנגלית)
- ^ התוויות לשימוש בקסרלטו, מאגר התרופות, אגף הרוקחות במשרד הבריאות
- ^ קריטריונים להכללה בסל התרופות, אתר משרד הבריאות
- ^ FDA approves Xarelto to prevent stroke in people with common type of abnormal heart rhythm
- ^ Srinivasan S, Ajmal M, Pecci C, Lassar T. Edoxaban in cardiovascular disease management: Review. Br J Clin Pharmacol. 2021 Aug 7
- ^ 2016 ESC Guidelines for the management of atrial fibrillation ,European Heart Journal
- ^ Effectiveness And Safety Of Reduced Dose Non-Vitamin K Antagonist Oral Anticoagulants In Patients Without Severe Renal Impairment ,Value in Health Volume 19, Issue 3, May 2016, Pages A2
- ^ S. P. Stone, S. J. Allder, J. R. F. Gladman, Predicting outcome in acute stroke, British Medical Bulletin 56, 2000-01-01, עמ' 486–494
- ^ כיצד לזהות אירוע מוחי, באתר מגן דוד אדום
- ^ סוגים של שבץ מוחי: גורמים ודרכי טיפול, באתר BEOK, 2 בספטמבר 2018
- ^ המלצות לביצוע MRI אמבולטורי בחולי שבץ מוחי, ההסתדרות הרפואית בישראל המכון לאיכות ברפואה, מאי 2022
- ^ 1 2 "שבץ מוחי", אתר משרד הבריאות
- ^ Acting Surgeon General Issues 'Call to Action to Prevent Deep Vein Thrombosis and Pulmonary Embolism'
- ^ Epidemiology and Risk Factors for Venous Thrombosis
- ^ For Patients - Blood Clots
- ^ בשנים הקרובות צפוי זינוק של פי שלושה במספר אירועי שבץ מוח בישראל, באתר איגוד רופאי בריאות הציבור בישראל, 28 באוקטובר 2019
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.
