דאבת
 | |
| גורם | לא ידוע |
|---|---|
| תסמינים |
כאב כרוני מפושט, הפרעת שינה, דכדוך, עייפות, אלודיניה, חרדה |
| טיפול |
|
| קישורים ומאגרי מידע | |
| eMedicine |
329838 |
| MeSH | D005356 |
דָּאֶבֶת או דָּאֶבֶת השרירים (באנגלית: Fibromyalgia או Fibromyalgia Syndrome, בתעתיק לעברית: פיברומיאלגיה; בראשי תיבות: FMS) היא תסמונת המאופיינת בכאב כרוני נרחב, עייפות, נדודי שינה, תסמינים קוגניטיביים, כאבים או התכווצויות בבטן התחתונה, דיכאון ותגובות של רגישות יתר.
המונח "פיברומיאלגיה" הוטבע בשנת 1976 והוא הלחם שמשמעו כאבים בשריר, כולל ברקמות החיבור הסיביות שלו. המונח מורכב מהמילה הלטינית fibra, שמשמעה סיב, יחד עם נגזרות של המילים היווניות mys – μυς שריר ו־algos άλγος – כאב. המחלה הוגדרה לראשונה בשנת 1990, והקריטריונים שלה עודכנו ב־2011, 2016, ו־2019. הסיווג הבינלאומי של מחלות (ICD-11) ממקם את הדאבת בקטגוריה של "כאב נרחב כרוני", קוד MG30.01.[1]
משוער שבין 2 ל־4 אחוזים מהאוכלוסייה סובלים מדאבת, כאשר נשים נמצאות בסיכון מוגבר של פי שניים יותר מגברים.
לא ידוע מה הגורם לדאבת. משוער שיש לה גורמים גנטיים וגורמים סביבתיים כמו דחק, טראומה וזיהומים מסוימים. הכאב הנרחב בדאבת נובע ככל הנראה מתהליכים במערכת העצבים המרכזית.
הטיפול בדאבת הוא סימפטומטי ורב־תחומי. הברית האירופית של האגודות לראומטולוגיה ממליצה בחום על פעילות אירובית ואימוני כוח. המלצות חלשות ניתנות לטיפולים מסוג קשיבות, פסיכותרפיה, דיקור, הידרותרפיה ותרגילים מדיטטיביים כגון צ'י קונג, יוגה וטאי צ'י. השימוש בתרופות בטיפול בדאבת שנוי במחלוקת, אך נמצא שתרופות נוגדות דיכאון יכולות לשפר את איכות החיים. התרופות דולוקסטין, מילנציפרן ופרגאבלין אושרו על ידי מנהל המזון והתרופות האמריקאי (FDA) לטיפול במחלה.
אף על פי שהמחלה מתמשכת כמעט בכל החולים, היא אינה גורמת למוות או לנזק לרקמות.
אבחנה[עריכת קוד מקור | עריכה]
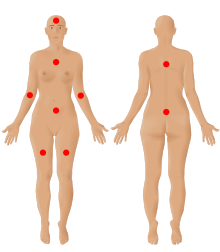
דאבת הוגדרה לראשונה בשנת 1990, אך הקריטריונים שלה עודכנו ב־2011,[2] 2016,[3] ו־2019.[4] בעדכון האחרון, פיתחו אגודת הכאב האמריקאית (אנ') ומנהל המזון והתרופות האמריקאי מערכת אבחון חדשה הכוללת שני ממדים:[4] קריטריונים עיקריים לאבחון ומאפיינים נפוצים. הקריטריונים העיקריים הם:
- תחושת כאב בשישה אזורי כאב לפחות מתוך תשעה אזורים אפשריים (ראש, זרועות, חזה, בטן, גב עליון, גב תחתון ורגליים), למשך שלושה חודשים לפחות
- בעיות שינה בינוניות עד קשות או עייפות, למשך שלושה חודשים לפחות
מאפיינים נפוצים שנמצאו בחולי דאבת יכולים לסייע אף הם בתהליך האבחון. אלה כוללים רגישות ללחץ קל במגע, קשיי חשיבה, נוקשות שרירים ושלד, ורגישות סביבתית או ערנות יתר.[4]
מי שמאבחן את המחלה בדרך־כלל הוא ראומטולוג או רופא כללי.[5] מחלה או הפרעת כאב אחרת אינם שוללים אבחנה של דאבת. עם זאת, יש לשלול מצבים היכולים להיות הגורם העיקרי לתסמינים של המטופל.
אבחנה מבדלת[עריכת קוד מקור | עריכה]
מכיוון שהאבחנה של דאבת מבוססת על דיווח סובייקטיבי, ואין שימוש נרחב בבדיקות פיזיולוגיות, יש לשקול אבחנות חלופיות. למעשה, עד שניים מכל שלושה אנשים שאובחנו בדאבת עשויים לסבול ממצב רפואי אחר.[6] קיימות כמה מחלות ראומטיות שבשלביהן המוקדמים יכולות להיראות כמו דאבת. מחלות אלה כוללות דלקת מפרקים שגרונית, ספונדילוארתריטיס דלקתית (אנ'), כאבי שרירים רב שגרוניים, תסמונת כאב מיופציאלי (אנ') ותסמונת גמישות יתר מפרקית (אנ')[7][8]. מחלות נוירולוגיות המלוות בכאב יכולות אף הן להיראות כמו דאבת. הן כוללות טרשת נפוצה, מחלת פרקינסון ונוירופתיה פריפרית[8][7]. מחלות נוספות שיש לפסול הן מחלות אנדוקריניות או מטבוליות (תת־פעילות של בלוטת התריס, פעילות יתר של בלוטת יותרת התריס, אקרומגליה וחסר בוויטמין D), מחלות של דרכי העיכול (צליאק ורגישות לגלוטן שאינה צליאק), מחלות זיהומיות (מחלת ליים, הפטיטיס C וכשל חיסוני משולב חמור), ושלבים מוקדמים של מחלות ממאירות (מיאלומה נפוצה, סרטן גרורתי ולוקמיה/לימפומה)[8][7]. הפרעות אחרות עלולות לגרום לתסמינים דמויי דאבת, כגון זאבת, תסמונת שגרן, אנקילוזינג ספונדיליטיס, תסמונות אהלרס-דנלוס, תסמונות פסוריאטיות, תסמונת התעלה הקרפלית, ומיאסטניה גראביס.[9][6][10][11] מספר תרופות יכולות אף הן לעורר כאב (סטטינים, מעכבי ארומטוז, ביופוספונטים ואופיואידים).[4][4]
בדיקות מעבדה מקיפות אינן נחוצות בדרך כלל באבחנה מבדלת של דאבת.[4] בדיקות נפוצות שנערכות הן ספירת דם מלאה, פאנל מטבולי מקיף, שקיעת דם, חלבון C-מגיב ובדיקת תפקוד בלוטת התריס. ישנם סימנים המופיעים בהיסטוריה של המטופל, שיכולים לרמוז לדאבת. אלה כוללים היסטוריה משפחתית של כאב כרוני בגיל צעיר, היסטוריה אישית של כאב בילדות, הופעת הכאב המפושט בעקבות אירוע קיצוני גופני או פסיכולוגי, רגישות מוגברת כללית למגע, ריח ורעש, עוררות יתר וריבוי תסמינים גופניים (נוירולוגיים, אורולוגיים, גיניקולוגיים, ותסמינים של דרכי העיכול).[7]
תחלואה נלווית[עריכת קוד מקור | עריכה]

דאבת כאבחנה עצמאית אינה שכיחה, מכיוון שלרוב החולים יש בעיות נוספות של כאב כרוני או הפרעות נפשיות.[7] בפן הנפשי, דאבת קשורה לבעיות כמו חרדה,[13] הפרעת דחק פוסט-טראומטית,[2][13] הפרעה דו-קוטבית,[13] ודיכאון.[14][15][16]
המחלה מתקיימת לעיתים קרובות יחד עם מצבי כאב כרוני,[14] דוגמת כאב ראש מתחי כרוני,[13] תסמונת כאב מיופציאלי (אנ'),[13] והפרעות טמפורומנדיבולריות (אנ').[13] הפרעות נוירולוגיות שנקשרו לכאב או דאבת הן טרשת נפוצה, תסמונת פוסט פוליו (אנ'), כאב נוירופתי (אנ') ומחלת פרקינסון.[14] קיימת חפיפה גדולה בין דאבת לבין תסמונת התשישות הכרונית[17][18] והן עשויות לחלוק את אותם מנגנונים פתוגנטיים.[18]
ישנה חפיפה גם עם מחלות ראומטיות, כאשר כ-20–30 אחוז מהאנשים עם מחלות ראומטיות סובלים גם מדאבת.[14] דאבת קיימת בשכיחות מוגברת גם בקרב מי שסובלים ממחלות מערכת העיכול כמו צליאק[14] ותסמונת המעי הרגיז (IBS).[14][13] המחלה נקשרה גם להשמנת יתר[19] ולפעילות יתר של שלפוחית השתן.[20]
תסמינים[עריכת קוד מקור | עריכה]
התסמינים המגדירים של פיברומיאלגיה (דאבת) הם כאב כרוני נרחב, עייפות והפרעות שינה.[21][4] תסמינים אחרים עשויים לכלול כאב מוגבר (אנ'),[4] בעיות קוגניטיביות,[4] נוקשות שרירים ושלד,[4] רגישות סביבתית,[4] ערנות יתר,[4] הפרעה בתפקוד המיני,[22] ותסמינים ויזואליים.[23]
בעיות שינה[עריכת קוד מקור | עריכה]
קרוב ל-80% מהפציינטיות והפציינטים מדווחים על שינה לא טובה.[24] מחקר מטא-אנליזה שכלל 25 מחקרי מקרה-ביקורת (אנ') בדק דיווחים סוביקייטיביים ומדדים אובייקטיביים לשינה. בהשוואה לאנשים בריאים, נמצא שנשים וגברים עם פיברומיאלגיה סבלו מיותר בעיות בשינה. איכות ויעילות השינה שלהם היו ירודות יותר, משך השינה שלהם היה קצר יותר, הם דיווחו על קושי גדול יותר להירדם, ומדידות אובייקטיביות מצאו ששנתם קלה יותר.[25]
בעיות קוגניטיביות[עריכת קוד מקור | עריכה]
אנשים רבים עם פיברומיאלגיה חווים בעיות קוגניטיביות הנקראות גם פיברופוג (fibrofog) (אנ'). פיברופוג כולל בעיות כמו קושי בריכוז, שכחה וחשיבה לא מאורגנת או איטית.[4] כ-75% מהחולים מדווחים על בעיות משמעותיות בריכוז, בזיכרון ובריבוי משימות.[26] מטא-אנליזה משנת 2018 מצאה שההבדלי החשיבה הגדולים ביותר בין החולים במחלה לבין נבדקים בריאים היו בתחומים של שליטה מעכבת (אנ'), זיכרון ומהירות עיבוד (אנ').[26] משוער שרמות הכאב המוגברות פוגעות במערכות הקשב, וכתוצאה מכך האדם מתקשה לחשוב.[26]
רגישות יתר[עריכת קוד מקור | עריכה]
בנוסף לרגישות יתר לכאב, החולים מגלים רגישות יתר לגירויים אחרים,[7] כמו אורות בהירים, רעשים חזקים,[27] ריחות וקור.[4][28]
גורמי סיכון[עריכת קוד מקור | עריכה]

לא ידוע מה גורם לפיברומיאלגיה, אך מוכרים מספר גורמי סיכון גנטיים וסביבתיים.[29] בין השאר, גורמי סיכון דמוגרפיים כמו מין וגיל קשורים למחלה. לנשים יש סיכון כפול להיות מאובחנות, בהשוואה לגברים,[29] והסיכוי לסבול מהמחלה עולה עם הגיל.[29] למחלה קיימים גם גורמי סיכון גנטיים. במשפחות מסוימות היא נפוצה יותר, וזה מרמז על קשר תורשתי.[29][30][31] נמצא גם קשר בין גנים מסוימים לפיברומיאלגיה.[32][33][34]
דחק עלול להיות גורם מרכזי בהתפתחות המחלה.[35] אירועים כמו תאונת דרכים או הפרעת דְּחָק פוסט-טראומטית מגבירים את הסיכון לחלות.[29] מטא-אנליזה משנת 2021 מצאה שטראומה פסיכולוגית קשורה מאוד לפיברומיאלגיה.[36] אנשים שסבלו מהתעללות במהלך חייהם היו בסיכון גבוה פי שלושה ללקות במחלה, אנשים שסבלו מטראומה רפואית או גורמי לחץ אחרים במהלך חייהם היו בסיכון מוגבר של בערך פי שניים.[36] מחלה חריפה כמו זיהום ויראלי עלולה אף היא להגביר את הסיכון למחלה, וכך גם פציעות חוזרות הנגרמות מעומס מתמשך על מפרק.[29] מחלות נוספות המגבירות את הסיכון לפיברומיאלגיה הן השמנה, לופוס ודלקת מפרקים שגרונתית.[29]
פתופיזיולוגיה[עריכת קוד מקור | עריכה]
נכון לשנת 2022, הפתופיזיולוגיה של הפיברומיאלגיה עדיין לא ברורה[37] וקיימות מספר תיאוריות ביחס למערכת הגופנית הגורמת למחלה.
מערכת העצבים[עריכת קוד מקור | עריכה]
מכיוון שהתסמין המרכזי בפיברומיאלגיה הוא כאב, רוב התיאוריות הפתופיזיולוגיות עוסקות במערכת העצבים. ישנם שלושה סוגים של כאב כרוני: נוציספטיבי (אנ'), נויורופתי (אנ') ונוציפלסטי (אנ'). כאב נוציספטיבי הוא כאב הנגרם על ידי דלקת או נזק לרקמות הגוף, כאב נוירופתי הוא כאב הנגרם מנזק עצבי, וכאב נוציפלסטי הוא כאב הנגרם בשל בעיות בעיבוד אותות כאב.
מקובל לחשוב שסוג הכאב הקיים בפיברומיאלגיה הוא כאב נוציפלסטי.[38][39][40] כאב שכזה נגרם על ידי עיבוד מוגבר של גירויי כאב, ירידה בדיכוי של גירויי כאב בכמה רמות במערכת העצבים, או גם וגם.[38] עם זאת, קטגוריות הכאב אינן מוציאות זו את זו, ולכן חולי פיברומיאלגיה עלולים לחוות גם כאב נוציספטיבי (כמו, למשל, במחלות ראומטיות) ונוירופתי, בנוסף לכאב נוציפלסטי.[38] לעיתים מתייחסים לכאב נוציפלסטי, לא רק כתופעת כאב, אלא כתסמונת כללית. תסמונת זו כוללת גם תסמינים כמו עייפות, הפרעות שינה, הפרעות קוגניטיביות, רגישות יתר לגירויים סביבתיים, חרדה ודיכאון.[38]
השערה חלופית לכאב נוציפלסטי רואה בפיברומיאלגיה דיסאוטונומיה הקשורה ללחץ עם מאפייני כאב נוירופתיים.[41] השקפה זו מדגישה את תפקידן של מערכת העצבים הנוציספטיבית האוטונומית והפריפריאלית ביצירת כאב, עייפות ונדודי שינה נרחבים.[42] השערה זו קיבלה תמיכה בשל זיהוי של נוירופתיה של סיבים קטנים (אנ') בתת-קבוצה של חולי הפיברומיאלגיה.[41] יחד עם זאת, העמדה הרווחת היא כי נוירופתיה של סיבים קטנים היא תופעה חריגה בקרב חולי פיברומיאלגיה.[43]
בפיברומיאלגיה קיימים גם שינויים נוירוכימיים הקשורים למצב הרוח, השינה והאנרגיה.[44] סרוטונין הוא המעביר העצבי הנחקר ביותר במחלה, ומקובל לשער שחוסר איזון במערכת הסרוטונינרגית עלול להוביל להתפתחות פיברומיאלגיה.[45]
מערכת החיסון[עריכת קוד מקור | עריכה]
מערכת נוספת הקשורה לפיברומיאלגיה היא מערכת החיסון. יש סימנים לכך שלדלקת יש תפקיד בפתוגנזה של המחלה.[46] אנשים עם פיברומיאלגיה נוטים לסבול מרמות גבוהות יותר של ציטוקינים דלקתיים כמו IL-6 (אנ'),[45][47][48] ו-IL-8 (אנ').[45][47][48] יש להם גם רמות גבוהות מהרגיל של אנטגוניסט לקולטן IL-1 (אנ').[47][48] רמות מוגברות של ציטוקינים פרו-דלקתיים עלולות להגביר את הרגישות לכאב, ולפגוע במצב הרוח.[49] לא רק ציטוקינים דלקתיים קשורים לפיברומיאלגיה, אלא גם אינטרלוקינים אנטי דלקתיים כמו IL-10.[45]
מערכת העיכול[עריכת קוד מקור | עריכה]

חיידקי המעי עשויים למלא אף הם תפקיד בפיברומיאלגיה.[50] אנשים עם פיברומיאלגיה נוטים יותר להראות דיסביוזה (אנ'), כלומר ירידה במגוון המיקרוביוטה.[51] קיים קשר דו-כיווני בין המעי למערכת העצבים. לכן, המעי יכול להשפיע על מערכת העצבים, אבל מערכת העצבים יכולה להשפיע גם על המעי.[52]
טיפול[עריכת קוד מקור | עריכה]
כיוון שלא ניתן לרפא את מחלת הפיברומיאלגיה, מטרת הטיפול היא להקל על התסמינים[53] ולשפר את איכות החיים של המטופלים והמטופלות. במאמר סקירה משנת 2019 נמצא שהטיפול היעיל ביותר משלב גישה אישית ורב-תחומית שמתמקדת תחילה בשינויים באורח החיים של המטופלים ויכולה לערב טיפולים תרופתיים ורפואה משלימה.[54]
מספר עמותות פרסמו הנחיות לאבחון וניהול של פיברומיאלגיה. הברית האירופית של האגודות לראומטולוגיה (EULAR) (אנ')[55] המליצה על גישה רב-תחומית, המאפשרת אבחון מהיר וחינוך של המטופלים. לטענתם, הטיפול הראשוני המומלץ לא צריך להיות תרופתי, אותן ניתן להוסיף מאוחר יותר. ההמלצה החזקה ביותר של העמותה הייתה לבצע פעילות גופנית אירובית ואימוני כוח. כל שאר הטיפולים קיבלו המלצה חלשה בלבד. המלצה חלשה ניתנה לצ'י קונג, יוגה וטאי צ'י לשיפור השינה ואיכות החיים. מיינדפולנס קיבל המלצה חלשה להורדת הכאב ושיפור איכות החיים. דיקור והידרותרפיה קיבלו המלצה חלשה לשיכוך הכאב. גם פסיכותרפיה קיבלה המלצה חלשה בלבד, המתאימה יותר לחולים עם הפרעות במצב הרוח או בעלי אסטרטגיות התמודדות לא מועילות. העמותה פרסמה המלצה חזקה שלא להשתמש בכירופרקטיקה, בשל חששות בטיחותיות. במקרה של כאבים עזים והפרעות שינה ניתנה המלצה חלשה לתרופות מסוימות כמו פרגאבאלין, דולוקסטין, טרמדול, אמיטריפטילין, ציקלובנזפרין. בשל חוסר יעילות לא הומלצו נוגדי דלקת שאינם סטרואידים, מעכבי מונואמין אוקסידאז ומעכבים סלקטיביים של ספיגה חוזרת של סרוטונין. בגלל חוסר יעילות ותופעות לוואי הומלץ במיוחד להימנע מהורמון גדילה, נתרן אוקסיבט (אנ'), אופיואידים וסטרואידים.
בשנת 2022, ועדת מומחים בחרה את הטיפולים הלא תרופתיים המועילים ביותר לפיברומיאלגיה.[56] הטיפולים שקיבלו את ההערכות הגבוהות ביותר היו פעילות אירובית, חינוך רפואי (אנ'), היגיינת שינה (אנ'), טיפול קוגניטיבי-התנהגותי, התמודדות עם דחק ופעילות גופנית מדיטטיבית (טאי צ'י, צ'י קונג ויוגה). הומלצו גם תרגול קשיבות (מיינדפולנס), הצבת יעדים, פרקי זמן של רגיעה והנאה, ויסות מאמצים ואמבטיות חמות וחימום מקומי.
פעילות גופנית[עריכת קוד מקור | עריכה]

פעילות גופנית היא הטיפול היחיד המומלץ לפיברומיאלגיה באופן נחרץ על ידי הברית האירופית של האגודות לראומטולוגיה (EULAR). קיימות עדויות חזקות המצביעות על כך שפעילות גופנית עשויה להפחית כאב ועייפות, ולשפר את איכות השינה ואיכות החיים עבור אנשים עם פיברומיאלגיה.[57][58][59] לפעילות גופנית יש יתרון נוסף בכך שהיא אינה גורמת לתופעות לוואי חמורות.[59]
למרות היתרונות שלה, פעילות גופנית מהווה אתגר עבור חולי פיברומיאלגיה, הסובלים מעייפות וכאב כרוניים.[60] פעילות גופנית עלולה להרתיע אותם, מחשש שהם יתבקשו לעשות יותר ממה שהם מסוגלים.[61] הם עלולים גם להרגיש שהמטפלים הממליצים להם לעשות ספורט לא מבינים באופן מלא את ההשפעה השלילית האפשרית של הפעילות הגופנית על עייפות וכאב.[61] זה נכון במיוחד במקרים שבהם מוצעות להם תוכניות אימונים שאינן מותאמות אישית.[61] אך בתנאים טובים, חולי פיברומיאלגיה יכולים להתמיד בפעילות גופנית. כאשר תוכנית האימונים מומלצת על ידי רופאים או מפוקחת על־ידי אחיות, אחוזי ההתמדה עולים.[62] גישה מומלצת לתוכנית אימונים מדורגת מתחילה בפרקי זמן קצרים ותכופים של פעילות גופנית וממשיכה באימונים קשים יותר.[63][64] על מנת להפחית את הכאב, מומלץ להשתמש בתוכנית אימונים של 13 עד 24 שבועות, כאשר כל מפגש נמשך 30 עד 60 דקות.[63]
כאשר משווים בין תוכניות אימונים שונות, נמצא שפעילות אירובית מסוגלת לווסת את תפקוד העצבים האוטונומי של חולי פיברומיאלגיה, בניגוד לאימוני כוח.[65] מטא-אנליזה משנת 2022 מצאה שלאימון אירובי יש אפקט טיפולי גדול בעוד שלאימוני כוח יש רק השפעות מתונות.[63] מבין סוגי הפעילות השונים, נראה שפעילות גופנית מדיטטיבית (כמו יוגה או טאי צ'י) עדיפה לשיפור השינה. אין הבדל בין אימוני התנגדות, גמישות ופעילות גופנית בבריכה בהשפעותיהם על עייפות.[66]
התעמלות אירובית[עריכת קוד מקור | עריכה]
הפעילות הגופנית שנחקרה הכי הרבה בחולי פיברומיאלגיה היא התעמלות אירובית.[59] התעמלות אירובית כוללת פעילויות כמו הליכה, ריצה, ספינינג, רכיבה על אופניים, ריקוד והתעמלות במים.[67][65] סיכום של Cochrane משנת 2017 הגיע למסקנה שפעילות גופנית אירובית כנראה משפרת את איכות החיים, מפחיתה מעט את הכאב ומשפרת את התפקוד הגופני. עם זאת, היא לא תורמת לעייפות ולנוקשות.[68] מטא-אנליזה משנת 2019 הראתה שפעילות גופנית אירובית יכולה להפחית חוסר תפקוד אוטונומי ולהגביר את השונות בקצב הלב(אנ').[65] תוצאות אלה מתרחשות כאשר החולים מתאמנים לפחות פעמיים בשבוע, במשך 45–60 דקות בכ-60%-80% מהדופק המרבי.[65] פעילות אירובית מפחיתה גם חרדה ודיכאון ומשפרת את איכות החיים.[65]
תרגילי גמישות[עריכת קוד מקור | עריכה]
שילוב של תרגילים אירוביים עם תרגילי גמישות יכול לשפר את הנוקשות שחשים אנשים עם פיבורמיאלגיה.[69] עם זאת, הראיות לכך הן באיכות נמוכה,[69] ועדיין לא ברור אם תרגילי גמישות בלבד בהשוואה לאימון אירובי יעילים בהפחתת תסמינים או אם יש להם השפעות שליליות כלשהן.[70]
אימוני כוח[עריכת קוד מקור | עריכה]

באימוני כוח, המשתתפים מפעילים עומס על גופם באמצעות משקולות, גומייה, משקל גוף או אמצעים אחרים. שתי מטא-אנליזות הראו שאימוני כוח יכולים להפחית חרדה ודיכאון[65][71] ואחת מהן מצאה שהם גם משפרים את איכות החיים.[65] המינון המתאים של אימוני כוח לנשים עם פיברומיאלגיה נחקר במטא-אנליזה משנת 2022.[72] אימונים יעילים בוצעו פעמיים בשבוע, במשך שמונה שבועות לפחות. נמצא שיפור בתסמיני המחלה בעקבות אימונים, גם במינונים נמוכים כמו 1–2 סטים של 4–20 חזרות.[72] ברוב המחקרים השתמשו בעצימות מתונה של 40% עד 85% מקסימום חזרה אחת, ועצימות זו סייעה בהפחתת כאב.[72] בפרוטוקולים מסוימים מגבירים את העוצמה עם הזמן (מ-40% ל-80%), בעוד שבאחרים מגבירים את העוצמה כאשר המשתתף מסוגל לבצע 12 חזרות.[72] יחד עם זאת, תרגילים בעצימות גבוהה עלולים לגרום להיענות נמוכה יותר לטיפול.
פעילות מדיטטיבית[עריכת קוד מקור | עריכה]

מטא-אנליזה משנת 2021 מצאה שתוכניות אימון מדיטטיביות (טאי צ'י, יוגה, צ'י קונג) עדיפות על סוגים אחרים של פעילות גופנית (אירובי, גמישות, כוח) בשיפור איכות השינה.[66] ההשפעה החיובית של טאי צ'י על שינה עבור אנשים עם מצבים מגוונים תועדה במטא-אנליזה שנייה.[73] מטא-אנליזה שלישית משנת 2019 מצאה כי בנוסף לשיפור השינה, טאי צ'י משפר כאב, עייפות, דיכאון ואיכות חיים עבור חולי פיברומיאלגיה.[74] התערבויות טאי צ'י כללו לעיתים קרובות מפגשים של שעה אחת שתורגלו 1–3 פעמים בשבוע במשך 12 שבועות. תרגילים מדיטטיביים, ככלל, עשויים להשיג תוצאות רצויות באמצעות מנגנונים ביולוגיים כגון נוגדי חמצון, הפחתת פעילות דלקתית, הפחתה בפעילות הסימפתטית ומודולציה של רגישות לקולטן לגלוקוקורטיקואידים.[67]
פעילות גופנית אחרת[עריכת קוד מקור | עריכה]
מספר סקירות ומטא-אנליזות מצביעות על כך שפעילות גופנית במים יכולה לשפר את הסימפטומים של מחלת הפיברומיאלגיה.[75][76][77][78] עדויות מוגבלות מצביעות על כך שאימון ברטט (אנ') בשילוב עם פעילות גופנית עשוי לשפר כאב, עייפות ונוקשות.[79]
טיפול תרופתי[עריכת קוד מקור | עריכה]
השימוש בתרופות בטיפול בדאבת שנוי במחלוקת.[55][43] ההנחיות המקובלות בטיפול בפיברומיאלגיה מדגישות כי טיפול תרופתי הוא אפשרי, אך אינו הכרחי. ההנחיות הגרמניות כוללות גם כללים להפסקת טיפולים תרופתיים וממליצות לשקול חופשות מתרופות לאחר שישה חודשי שימוש.[80] אף על פי שחולים רבים משתמשים בתרופות, התמיכה המדעית לכך אינה חזקה. נכון לשנת 2020, רק שלוש תרופות קיבלו את אישור ה-FDA: פרגאבאלין (ליריקה), דולוקסטין (סימבלטה) ומילנציפרן.[81] הסוכנות האירופית לתרופות סירבה לאשר את שיווק המילנציפרן.[82]
תרופות נוגדות דיכאון[עריכת קוד מקור | עריכה]
תרופות נוגדות דיכאון הן אחת מקבוצות התרופות הנפוצות לפיברומיאלגיה. אלה כוללות מעכבי ספיגה חוזרת של סרוטונין ונוראדרנלין (SNRI) כמו דולוקסטין ומילנציפרן ונוגדי דיכאון טריציקליים, כגון אמילטריפטילן. מטא-אנליזה משנת 2021 הגיעה למסקנה שתרופות נוגדות דיכאון יכולות לשפר את איכות החיים של חולי פיברומיאלגיה בטווח הבינוני.[83] נכון לשנת 2018, התרופה נוגדת הדיכאון הטריציקלית (TCA) היחידה שיש לה עדות מספקת היא אמיטריפטילין.[43][84][80] עבור רוב האנשים עם פיברומיאלגיה, תופעות הלוואי של התרופות נוגדות הדיכאון עלולות לעלות על היתרונות שלהם.[85][86][87] עדויות חלשות מאוד מצביעות על כך שמספר קטן מאוד של אנשים עשוי להפיק תועלת מטיפול בתרופה נוגדת הדיכאון הטטרציקלית מירטזפין, אולם עבור רובם, היתרונות הפוטנציאליים אינם גדולים והסיכון להשפעות שליליות ולנזק פוטנציאלי עולה על כל פוטנציאל לתועלת.[88]
תרופות נוגדות דיכאון עלולות לגרום לתסמיני גמילה לאחר הפסקתן, ולכן מומלץ להפסיקן בהדרגה.[89]
פרגאבאלין (ליריקה)[עריכת קוד מקור | עריכה]
התרופה פרגאבאלין (ליריקה) של חברת Pfizer, אושרה על ידי ה-FDA לטיפול בפיברומיאלגיה. החומר הפעיל בתרופה מהווה נגזרת של GABA. התרופה פועלת על הקולטנים של GABA, בדומה לתרופות משככות כאבים אחרות כמו גאבאפנטין. היא נועדה להקל על הכאבים הנפוצים בחולי פיברומיאלגיה. הטיפול בתרופה מלווה בתופעות לוואי רבות ולא מומלץ להשתמש בה למשך יותר מחצי שנה. בשל סכנה של תסמיני גמילה, מומלץ להפסיק את השימוש בתרופה בהדרגה.[89]
קנבינואידים[עריכת קוד מקור | עריכה]
לקנבינואידים (אנ') עשויים להיות יתרונות מסוימים עבור אנשים עם פיברומיאלגיה. עם זאת, נכון לשנת 2022, הנתונים עדיין מוגבלים.[90][91][92] לקנבינואידים עשויים להיות גם השפעות שליליות, והם עלולים ליצור תגובות בין־תרופתיות שליליות כאשר הם נלקחים יחד עם תרופות ראומטולוגיות נפוצות.[93] לא קיימות ראיות איכותיות המצביעות על כך ש-THC סינתטי (נבילון) (אנ') מסייע לפיברומיאלגיה.[94]
אופיואידים[עריכת קוד מקור | עריכה]
סקירת קוקרן משנת 2016 בדקה את האפקטיביות של אוקסיקודון להפחתת כאב בקרב חולי פיברומיאלגיה. מסקנת הסקירה הייתה שבשל מגבלות בנתונים, אין די עדויות לשימוש באוקסיקודון.[95]
תזונה[עריכת קוד מקור | עריכה]
תזונה קשורה לפיברומיאלגיה בכמה אופנים. מצבים כמו השמנת יתר, חסרים תזונתיים, אלרגיות למזון וצריכת תוספי מזון קשורים כולם לסימפטומים של פיברומיאלגיה.[96] לצריכה של פירות וירקות, חלבונים באיכות גבוהה ושומנים בריאים עשויים להיות כמה יתרונות לחולי פיברומיאלגיה.[96] עדויות באיכות נמוכה מצאו גם כמה יתרונות לתזונה צמחונית או טבעונית.[97] מאמר סקירה על התערבויות תזונתיות בדק את האפקטיביות של תזונה טבעונית, דיאטה מסוג FODMAP (אנ'), צריכת אצטיל-L-קרניטין (אנ'), קו-אנזים Q10 ושילוב של ויטמין C וויטמין E. בכל המקרים נמצא שיפור בכאב, אך מכיוון שאיכות המחקרים לא הייתה גבוהה, אין די עדויות להמלצות לטיפול בתזונה.[98]
למרות שתוספי תזונה נחקרו בהרחבה ביחס לפיברומיאלגיה, רוב העדויות, נכון לשנת 2021, הן באיכות ירודה, לכן קשה להגיע להמלצות חותכות.[99] נראה שתוספי קואנזים Q10 וויטמין D יכולים להפחית כאב ולשפר את איכות החיים של חולי פיברומיאלגיה.[58][100] קואנזים Q10 יכול להפחית עייפות בחולי פיברומיאלגיה, כאשר רוב המחקרים משתמשים במינונים של 300 מ"ג ליום למשך שלושה חודשים.[101] על פי ההשערה, קו-אנזים Q10 משפר את פעילות המיטוכונדריה ומפחית דלקת.[102] ויטמין D הוכח כמשפר כמה מדדי פיברומיאלגיה, אך לא אחרים.[103] מאמר סקירה הכולל ארבעה מחקרים עם 98 חולים מצא שלטיפול במלטונין יש מספר השפעות חיוביות על חולי פיברומיאלגיה, כולל שיפור איכות השינה והפחתה בכאב. לא דווח על תופעות לוואי משמעותיות.[104]
פסיכותרפיה[עריכת קוד מקור | עריכה]
לטיפול קוגניטיבי התנהגותי (CBT) ולטיפולים דומים ישנה השפעה קטנה עד בינונית בהפחתת סימפטומים של פיברומיאלגיה.[105][106] גודלי האפקט נוטים להיות קטנים כאשר CBT משמש כטיפול עצמאי עבור חולי פיברומיאלגיה, אך הם גדלים באופן משמעותי כאשר CBT הוא חלק מתוכנית טיפול רב-תחומית רחבה יותר.[106] בסקירה של קוקרן משנת 2020 נמצא כי ל־CBT יש השפעה קטנה אך מועילה להפחתת כאב ומצוקה, אך תופעות הלוואי של הטיפול לא הוערכו היטב.[107]
מטא-אנליזה משנת 2022 מצאה ש-CBT מפחית נדודי שינה אצל אנשים עם כאב כרוני, כולל אנשים עם פיברומיאלגיה.[108] נמצא שתרפיית קבלה ומחויבות, סוג של טיפול קוגניטיבי התנהגותי, מפחיתה אף היא תסמינים של פיברומיאלגיה.[109]
גירוי עצבי חשמלי דרך העור (TENS)[עריכת קוד מקור | עריכה]

בגירוי עצב חשמלי טרנס-עורי (TENS) מעבירים זרמים חשמליים לעור כדי לעורר עצבים היקפיים. TENS נמצא בשימוש נרחב לטיפול בכאב ונחשב לטיפול זול, בטוח שניתן לבצע באופן עצמאי.[110] לכן, ישנם רופאים הממליצים עליו לאנשים הסובלים מכאב.[111] ב-2019, נערכה סקירה של שמונה סקירות של קוקרן, המכסה 51 מחקרים אקראיים מבוקרים הקשורים ל-TENS.[111] מסקנת הסקירה הייתה כי איכות הראיות הזמינות אינה מספקת כדי להגיע להמלצה מעשית.[111] סקירה מאוחרת יותר הגיעה למסקנה שגירוי עצבי חשמלי דרך העור עשוי להפחית את הכאב בטווח הקצר, אך הייתה אי ודאות לגבי מידת הרלוונטיות של התוצאות.[83]
ממצאים ראשוניים מצביעים על כך שגירוי חשמלי של עצב הוואגוס באמצעות מכשיר המושתל מתחת לעור עשוי להפחית את תסמיני הפיברומיאלגיה.[112] עם זאת, ייתכנו תגובות שליליות להליך זה.[112]
גירוי מוחי לא פולשני[עריכת קוד מקור | עריכה]

גירוי מוחי לא פולשני כולל שיטות כגון גירוי טרנס־גוגלתי עם זרם ישיר (אנ') וגרייה מגנטית למוח בתדר גבוה (TMS) (אנ'). נמצא כי שתי השיטות מפחיתות כאב במקרים של כאב נוירופתי ופיברומיאלגיה.[113] מטא-אנליזה משנת 2021 הגיעה למסקנה שטיפול בשדות מגנטיים וגירוי מגנטי טרנס־גולגולתי עשויים להפחית את הכאב בטווח הקצר, אך הייתה אי ודאות לגבי הרלוונטיות של התוצאה.[83] מספר מטא-אנליזות משנת 2022 שהתמקדו בגירוי מגנטי טרנס־גולגולתי מצאו השפעות חיוביות על פיברומיאלגיה.[114][115][116] גירוי מגנטי טרנס־גולגולתי חוזר שיפר את הכאב בטווח הקצר[115][116] ואת איכות החיים לאחר 5–12 שבועות.[115][116] עם זאת, הוא לא שיפר חרדה, דיכאון ועייפות[116] ולא היה יעיל כאשר הופנה לקליפת המוח הקדם-מצחית השמאלית.[115]
טיפול בחמצן היפרברי[עריכת קוד מקור | עריכה]
טיפול בחמצן היפרברי (HBOT) הראה השפעות מועילות בטיפול בכאב כרוני. עם זאת, טיפול בפיברומיאלגיה באמצעות טיפול חמצן היפרברי עדיין שנוי במחלוקת, לאור המחסור בניסויים קליניים רחבי היקף.[67] טיפול בחמצן היפרברי מעורר גם חששות בטיחותיים בשל הנזק החמצוני שעלול להופיע בעקבותיו.[67]
עיסוי[עריכת קוד מקור | עריכה]

מטא-אנליזה משנת 2021 הגיעה למסקנה שעיסוי ושחרור מיופשיאלי (אנ') מפחיתים את הכאב של חולי פיברומיאלגיה בטווח הבינוני.[83]
פרוגנוזה[עריכת קוד מקור | עריכה]
האגודה לחברות הרפואיות בגרמניה הוציאה קובץ הנחיות בנוגע לפיברומיאלגיה. בהנחיות הם ממליצים לעדכן את המטופלות והמטופלים לגבי מה שצפוי להם בעתיד. ראשית, תסמיני המחלה צפויים להימשך אצל כמעט כל הפציינטים. שנית, רק לעיתים נדירות התסמינים נעלמים לחלוטין. שלישית, התסמינים אינם גורמים לנכות ואינם פוגעים בתוחלת החיים. רביעית, רוב המטופלות והמטופלים לומדים להסתגל לתסמינים הללו עם הזמן.[117]
לקריאה נוספת[עריכת קוד מקור | עריכה]
- ד"ר עדי פינקלשטיין, לכסות בשקוף: על סבל גופני, עמימות רפואית והכחשה חברתית, הוצאת רסלינג, 2013, הסדרה לסוציולוגיה ואנתרופולוגיה, עורך: יואב שיבר. קישור לספר. ספר העוסק בסיפורן של חולות בתשישות כרונית ובפיברומיאלגיה.
קישורים חיצוניים[עריכת קוד מקור | עריכה]
 דאבת השרירים, דף שער בספרייה הלאומית
דאבת השרירים, דף שער בספרייה הלאומית- הערך "דאבת השרירים", באתר ויקירפואה
- פיברומיאלגיה: דאבת השרירים, באתר של בית החולים איכילוב
- אסף - אגודת חולי סי.אף.אס. ופיברומיאלגיה
- האתר הישראלי על פיברומיאלגיה
 הווארד עמיטל, יעקב אבלין ודן בוסקילה, הנשים שמתייחסים אליהן כאל היסטריות ומדוכאות, באתר הארץ, 24 במרץ 2014
הווארד עמיטל, יעקב אבלין ודן בוסקילה, הנשים שמתייחסים אליהן כאל היסטריות ומדוכאות, באתר הארץ, 24 במרץ 2014- שקד גבאי, ״חודש המודעות לפיברומיאלגיה״, באתר פוליטיקלי קוראת, 28 במאי 2017
- דן אבן, פיברומיאלגיה - כל מה שצריך לדעת, באתר כמוני, ינואר 2019
- פיברומיאלגיה – זה לא "הכול בראש", אלא "הכול במוח", ד"ר בן עמית, באתר BeOK
- אנדרה מטלון ודנה פלורנטין, פיברומיאלגיה (דאבת השרירים), באתר של שירותי בריאות כללית, 24 בנובמבר 2020
- סנדרה מריאל, בכל פעם שאומרים לי שאני נראית נהדר, משהו בי מתכווץ, באתר הארץ, 23 באוגוסט 2021
- הדר גיל-עד, הראשונה בעולם: ישראל תכיר במחלת הפיברומיאלגיה לזכאות לקצבת נכות, באתר ynet, 26 באוקטובר 2021
- למה כל כך קשה לאבחן פיברומיאלגיה?, יהונתן ניסן, באתר מכון דוידסון, 2023
- דאבת, באתר אנציקלופדיה בריטניקה (באנגלית)
הערות שוליים[עריכת קוד מקור | עריכה]
- ^ "ICD-11 for Mortality and Morbidity Statistics". icd.who.int. נבדק ב-2022-04-09.
- ^ 1 2 Clauw DJ (באפריל 2014). "Fibromyalgia: a clinical review". JAMA. 311 (15): 1547–1555. doi:10.1001/jama.2014.3266. PMID 24737367.
{{cite journal}}: (עזרה) - ^ Wolfe F, Clauw DJ, Fitzcharles MA, Goldenberg DL, Häuser W, Katz RL, et al. (בדצמבר 2016). "2016 Revisions to the 2010/2011 fibromyalgia diagnostic criteria". Seminars in Arthritis and Rheumatism. 46 (3): 319–329. doi:10.1016/j.semarthrit.2016.08.012. PMID 27916278.
{{cite journal}}: (עזרה) - ^ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 Arnold LM, Bennett RM, Crofford LJ, Dean LE, Clauw DJ, Goldenberg DL, et al. (ביוני 2019). "AAPT Diagnostic Criteria for Fibromyalgia". The Journal of Pain. 20 (6): 611–628. doi:10.1016/j.jpain.2018.10.008. PMID 30453109.
{{cite journal}}: (עזרה) - ^ Sheryl Bourgaize, Imtisal Janjua, Kent Murnaghan, Silvano Mior, Fibromyalgia and myofascial pain syndrome: Two sides of the same coin? A scoping review to determine the lexicon of the current diagnostic criteria, Musculoskeletal Care 17, 2019-03, עמ' 3–12 doi: 10.1002/msc.1366
- ^ 1 2 Goldenberg DL (בדצמבר 2009). "Diagnosis and differential diagnosis of fibromyalgia". The American Journal of Medicine (Review). 122 (12 Suppl): S14–21. doi:10.1016/j.amjmed.2009.09.007. PMID 19962492.
{{cite journal}}: (עזרה) - ^ 1 2 3 4 5 6 Häuser, W., Sarzi-Puttini, P., & Fitzcharles, M.-A, Fibromyalgia syndrome: under-, over - and misdiagnosis, Clin Exp Rheumatol,, Sup 116 37, עמ' S90-S97
- ^ 1 2 3 Häuser, Winfried, Perrot, S., Sommer, C., Shir, Y., & Fitzcharles, M. A, Diagnostic confounders of chronic widespread pain: Not always fibromyalgia, Pain Reports, 3 2, עמ' 1-11
- ^ Rossi A, Di Lollo AC, Guzzo MP, Giacomelli C, Atzeni F, Bazzichi L, Di Franco M (2015). "Fibromyalgia and nutrition: what news?". Clinical and Experimental Rheumatology. 33 (1 Suppl 88): S117–25. PMID 25786053.
- ^ Marchesoni A, De Marco G, Merashli M, McKenna F, Tinazzi I, Marzo-Ortega H, McGonagle DG (בינואר 2018). "The problem in differentiation between psoriatic-related polyenthesitis and fibromyalgia" (PDF). Rheumatology (Review). 57 (1): 32–40. doi:10.1093/rheumatology/kex079. PMID 28387854.
{{cite journal}}: (עזרה) - ^ Palazzi C, D'Amico E, D'Angelo S, Gilio M, Olivieri I (בינואר 2016). "Rheumatic manifestations of hepatitis C virus chronic infection: Indications for a correct diagnosis". World Journal of Gastroenterology (Review). 22 (4): 1405–10. doi:10.3748/wjg.v22.i4.1405. PMC 4721975. PMID 26819509.
{{cite journal}}: (עזרה) - ^ Carla Valencia, Hameeda Fatima, Ijeoma Nwankwo, Mahvish Anam, Shrinkhala Maharjan, Zainab Amjad, Abdelrahman Abaza, Advait M Vasavada, Akhil Sadhu, Safeera Khan, A Correlation Between the Pathogenic Processes of Fibromyalgia and Irritable Bowel Syndrome in the Middle-Aged Population: A Systematic Review, Cureus, 2022-10-04 doi: 10.7759/cureus.29923
- ^ 1 2 3 4 5 6 7 Kleykamp BA, Ferguson MC, McNicol E, Bixho I, Arnold LM, Edwards RR, et al. (בפברואר 2021). "The Prevalence of Psychiatric and Chronic Pain Comorbidities in Fibromyalgia: an ACTTION systematic review". Seminars in Arthritis and Rheumatism. 51 (1): 166–174. doi:10.1016/j.semarthrit.2020.10.006. PMID 33383293.
{{cite journal}}: (עזרה) - ^ 1 2 3 4 5 6 Fitzcharles MA, Perrot S, Häuser W (באוקטובר 2018). "Comorbid fibromyalgia: A qualitative review of prevalence and importance". European Journal of Pain. 22 (9): 1565–1576. doi:10.1002/ejp.1252. PMID 29802812.
{{cite journal}}: (עזרה) - ^ Yepez D, Grandes XA, Talanki Manjunatha R, Habib S, Sangaraju SL (במאי 2022). "Fibromyalgia and Depression: A Literature Review of Their Shared Aspects". Cureus. 14 (5): e24909. doi:10.7759/cureus.24909. PMC 9187156. PMID 35698706.
{{cite journal}}: (עזרה) - ^ Løge-Hagen JS, Sæle A, Juhl C, Bech P, Stenager E, Mellentin AI (בפברואר 2019). "Prevalence of depressive disorder among patients with fibromyalgia: Systematic review and meta-analysis". Journal of Affective Disorders. 245: 1098–1105. doi:10.1016/j.jad.2018.12.001. PMID 30699852.
{{cite journal}}: (עזרה) - ^ Anderson G, Maes M (בדצמבר 2020). "Mitochondria and immunity in chronic fatigue syndrome". Progress in Neuro-psychopharmacology & Biological Psychiatry. 103: 109976. doi:10.1016/j.pnpbp.2020.109976. PMID 32470498.
{{cite journal}}: (עזרה) - ^ 1 2 Ramírez-Morales, Ricardo; Bermúdez-Benítez, Elyzabeth; Martínez-Martínez, Laura-Aline; Martínez-Lavín, Manuel (ביוני 2022). "Clinical overlap between fibromyalgia and myalgic encephalomyelitis. A systematic review and meta-analysis". Autoimmunity Reviews (באנגלית): 103129. doi:10.1016/j.autrev.2022.103129.
{{cite journal}}: (עזרה) - ^ D'Onghia M, Ciaffi J, Lisi L, Mancarella L, Ricci S, Stefanelli N, et al. (באפריל 2021). "Fibromyalgia and obesity: A comprehensive systematic review and meta-analysis". Seminars in Arthritis and Rheumatism. 51 (2): 409–424. doi:10.1016/j.semarthrit.2021.02.007. PMID 33676126.
{{cite journal}}: (עזרה) - ^ Goldberg N, Tamam S, Weintraub AY (במאי 2022). "The association between overactive bladder and fibromyalgia: A systematic review and meta-analysis". International Journal of Gynaecology and Obstetrics: ijgo.14290. doi:10.1002/ijgo.14290. PMID 35641437.
{{cite journal}}: (עזרה) - ^ Wu YL, Chang LY, Lee HC, Fang SC, Tsai PS (במאי 2017). "Sleep disturbances in fibromyalgia: A meta-analysis of case-control studies". Journal of Psychosomatic Research. 96: 89–97. doi:10.1016/j.jpsychores.2017.03.011. PMID 28545798.
{{cite journal}}: (עזרה) - ^ Besiroglu MD, Dursun MD (ביולי 2019). "The association between fibromyalgia and female sexual dysfunction: a systematic review and meta-analysis of observational studies". International Journal of Impotence Research. 31 (4): 288–297. doi:10.1038/s41443-018-0098-3. PMID 30467351.
{{cite journal}}: (עזרה) - ^ Zdebik N, Zdebik A, Bogusławska J, Przeździecka-Dołyk J, Turno-Kręcicka A (בינואר 2021). "Fibromyalgia syndrome and the eye-A review". Survey of Ophthalmology. 66 (1): 132–137. doi:10.1016/j.survophthal.2020.05.006. PMID 32512032.
{{cite journal}}: (עזרה) - ^ Robert M Bennett, Jessie Jones, Dennis C Turk, I Jon Russell, An internet survey of 2,596 people with fibromyalgia, BMC Musculoskeletal Disorders 8, 2007-12, עמ' 27 doi: 10.1186/1471-2474-8-27
- ^ Yu-Lin Wu, Ling-Yin Chang, Hsin-Chien Lee, Su-Chen Fang, Sleep disturbances in fibromyalgia: A meta-analysis of case-control studies, Journal of Psychosomatic Research 96, 2017-05, עמ' 89–97 doi: 10.1016/j.jpsychores.2017.03.011
- ^ 1 2 3 Bell T, Trost Z, Buelow MT, Clay O, Younger J, Moore D, Crowe M (בספטמבר 2018). "Meta-analysis of cognitive performance in fibromyalgia". Journal of Clinical and Experimental Neuropsychology. 40 (7): 698–714. doi:10.1080/13803395.2017.1422699. PMC 6151134. PMID 29388512.
{{cite journal}}: (עזרה) - ^ Staud R, Godfrey MM, Robinson ME (באוגוסט 2021). "Fibromyalgia Patients Are Not Only Hypersensitive to Painful Stimuli But Also to Acoustic Stimuli". The Journal of Pain. 22 (8): 914–925. doi:10.1016/j.jpain.2021.02.009. PMID 33636370.
{{cite journal}}: (עזרה) - ^ Berwick RJ, Siew S, Andersson DA, Marshall A, Goebel A (במאי 2021). "A Systematic Review Into the Influence of Temperature on Fibromyalgia Pain: Meteorological Studies and Quantitative Sensory Testing". The Journal of Pain. 22 (5): 473–486. doi:10.1016/j.jpain.2020.12.005. PMID 33421589.
{{cite journal}}: (עזרה) - ^ 1 2 3 4 5 6 7 Fibromyalgia | Arthritis | CDC, www.cdc.gov, 2020-07-27 (באנגלית אמריקאית)
- ^ Stormorken H, Brosstad F. Fibromyalgia: family clustering and sensory urgency with early onset indicate genetic predisposition and thus a "true" disease. Scand J Rheumatol. 1992;221:207.
- ^ Arnold LM, Hudson JL, Hess EV, Ware AE, Fritz DA, Auchenbach MB, Starck LO, Keck PE Jr. Family study of fibromyalgia. Arthritis Rheum. 2004;50:944–952. doi: 10.1002/art.20042.
- ^ Buskila D, Sarzi-Puttini P.Biology and therapy of fibromyalgia. Genetic aspects of fibromyalgia syndrome. Arthritis Res Ther. 2006;8(5):218.
- ^ Cohen H, Buskila D, Neumann L, Ebstein RP. Confirmation of an association between fibromyalgia and serotonin transporter promoter region (5-HTTLPR) polymorphism, and relationship to anxiety related personality traits. Arthritis Rheum. 2002;46:845–847. doi: 10.1002/art.10103.
- ^ Buskila D, Cohen H, Neumann L, Ebstein RP. An association between fibromyalgia and the dopamine D4 receptor exon III repeat polymorphism and relationship personality traits. Mol Psychiatry. 2004;9:730–731. doi: 10.1038/sj.mp.4001506.
- ^ Martins DF, Viseux FJ, Salm DC, Ribeiro AC, da Silva HK, Seim LA, et al. (בדצמבר 2021). "The role of the vagus nerve in fibromyalgia syndrome". Neuroscience and Biobehavioral Reviews. 131: 1136–1149. doi:10.1016/j.neubiorev.2021.10.021. PMID 34710514.
{{cite journal}}: (עזרה) - ^ 1 2 Kaleycheva N, Cullen AE, Evans R, Harris T, Nicholson T, Chalder T (בינואר 2021). "The role of lifetime stressors in adult fibromyalgia: systematic review and meta-analysis of case-control studies". Psychological Medicine. 51 (2): 177–193. doi:10.1017/S0033291720004547. PMID 33602373.
{{cite journal}}: (עזרה) - ^ de Tommaso M, Vecchio E, Nolano M (במרץ 2022). "The puzzle of fibromyalgia between central sensitization syndrome and small fiber neuropathy: a narrative review on neurophysiological and morphological evidence". Neurological Sciences. 43 (3): 1667–1684. doi:10.1007/s10072-021-05806-x. PMID 35028777.
{{cite journal}}: (עזרה) - ^ 1 2 3 4 Mary-Ann Fitzcharles et al, Nociplastic pain: towards an understanding of prevalent pain conditions, The Lancet 397, 2021-05, עמ' 2098–2110 doi: 10.1016/S0140-6736(21)00392-5
- ^ den Boer C, Dries L, Terluin B, van der Wouden JC, Blankenstein AH, van Wilgen CP, et al. (בפברואר 2019). "Central sensitization in chronic pain and medically unexplained symptom research: A systematic review of definitions, operationalizations and measurement instruments". Journal of Psychosomatic Research. 117: 32–40. doi:10.1016/j.jpsychores.2018.12.010. PMID 30665594.
{{cite journal}}: (עזרה) - ^ Bidari, Ali; Ghavidel-Parsa, Banafsheh (2022-06-14). "Nociplastic pain concept, a mechanistic basis for pragmatic approach to fibromyalgia". Clinical Rheumatology (באנגלית). doi:10.1007/s10067-022-06229-5. ISSN 0770-3198.
- ^ 1 2 Martínez-Lavín M (בדצמבר 2018). "Fibromyalgia and small fiber neuropathy: the plot thickens!". Clinical Rheumatology. 37 (12): 3167–3171. doi:10.1007/s10067-018-4300-2. PMID 30238382.
{{cite journal}}: (עזרה) - ^ Martínez-Lavín M (בפברואר 2021). "Dorsal root ganglia: fibromyalgia pain factory?". Clinical Rheumatology. 40 (2): 783–787. doi:10.1007/s10067-020-05528-z. PMC 7787228. PMID 33409721.
{{cite journal}}: (עזרה) - ^ 1 2 3 Häuser W, Fitzcharles MA (במרץ 2018). "Facts and myths pertaining to fibromyalgia". Dialogues in Clinical Neuroscience. 20 (1): 53–62. doi:10.31887/dcns.2018.20.1/whauser. PMC 6016048. PMID 29946212.
{{cite journal}}: (עזרה) - ^ Daniel J. Clauw et al, The Science of Fibromyalgia, Mayo Clinic Proceedings 86, 2011-09, עמ' 907–911 doi: 10.4065/mcp.2011.0206
- ^ 1 2 3 4 Singh L, Kaur A, Bhatti MS, Bhatti R (ביולי 2019). "Possible Molecular Mediators Involved and Mechanistic Insight into Fibromyalgia and Associated Co-morbidities". Neurochemical Research. 44 (7): 1517–1532. doi:10.1007/s11064-019-02805-5. PMID 31004261.
{{cite journal}}: (עזרה) - ^ Coskun Benlidayi I (במאי 2019). "Role of inflammation in the pathogenesis and treatment of fibromyalgia". Rheumatology International. 39 (5): 781–791. doi:10.1007/s00296-019-04251-6. PMID 30756137.
{{cite journal}}: (עזרה) - ^ 1 2 3 Uçeyler N, Häuser W, Sommer C (באוקטובר 2011). "Systematic review with meta-analysis: cytokines in fibromyalgia syndrome". BMC Musculoskeletal Disorders. 12: 245. doi:10.1186/1471-2474-12-245. PMC 3234198. PMID 22034969.
{{cite journal}}: (עזרה) - ^ 1 2 3 Rodriguez-Pintó I, Agmon-Levin N, Howard A, Shoenfeld Y (באוקטובר 2014). "Fibromyalgia and cytokines". Immunology Letters. 161 (2): 200–03. doi:10.1016/j.imlet.2014.01.009. PMID 24462815.
{{cite journal}}: (עזרה) - ^ Dell'Osso L, Bazzichi L, Baroni S, Falaschi V, Conversano C, Carmassi C, Marazziti D (1 בינואר 2015). "The inflammatory hypothesis of mood spectrum broadened to fibromyalgia and chronic fatigue syndrome". Clinical and Experimental Rheumatology. 33 (1 Suppl 88): S109–16. PMID 25786052.
{{cite journal}}: (עזרה) - ^ Erdrich S, Hawrelak JA, Myers SP, Harnett JE (במרץ 2020). "Determining the association between fibromyalgia, the gut microbiome and its biomarkers: A systematic review". BMC Musculoskeletal Disorders. 21 (1): 181. doi:10.1186/s12891-020-03201-9. PMC 7083062. PMID 32192466.
{{cite journal}}: (עזרה) - ^ Wang Y, Wei J, Zhang W, Doherty M, Zhang Y, Xie H, et al. (ביוני 2022). "Gut dysbiosis in rheumatic diseases: A systematic review and meta-analysis of 92 observational studies". EBioMedicine. 80: 104055. doi:10.1016/j.ebiom.2022.104055. PMC 9120231. PMID 35594658.
{{cite journal}}: (עזרה) - ^ Minerbi A, Fitzcharles MA (בינואר 2020). "Gut microbiome: pertinence in fibromyalgia". Clinical and Experimental Rheumatology. 38 (1 Suppl 123): 99–104. PMID 32116215.
{{cite journal}}: (עזרה) - ^ Prabhakar A, Kaiser JM, Novitch MB, Cornett EM, Urman RD, Kaye AD (במרץ 2019). "The Role of Complementary and Alternative Medicine Treatments in Fibromyalgia: a Comprehensive Review". Current Rheumatology Reports. 21 (5): 14. doi:10.1007/s11926-019-0814-0. PMID 30830504.
{{cite journal}}: (עזרה) - ^ Amit Prabhakar, Jennifer M. Kaiser, Matthew B. Novitch, Elyse M. Cornett, The Role of Complementary and Alternative Medicine Treatments in Fibromyalgia: a Comprehensive Review, Current Rheumatology Reports 21, 2019-05, עמ' 14 doi: 10.1007/s11926-019-0814-0
- ^ 1 2 Macfarlane GJ, Kronisch C, Atzeni F, Häuser W, Choy EH, Amris K, et al. (בדצמבר 2017). "EULAR recommendations for management of fibromyalgia" (PDF). Annals of the Rheumatic Diseases. 76 (12): e54. doi:10.1136/annrheumdis-2017-211587. PMID 28476880.
{{cite journal}}: (עזרה) - ^ Burak Kundakci et al, International, multidisciplinary Delphi consensus recommendations on non-pharmacological interventions for fibromyalgia, Seminars in Arthritis and Rheumatism 57, 2022-12, עמ' 152101 doi: 10.1016/j.semarthrit.2022.152101
- ^ Busch AJ, Barber KA, Overend TJ, Peloso PM, Schachter CL (באוקטובר 2007). "Exercise for treating fibromyalgia syndrome". The Cochrane Database of Systematic Reviews (4): CD003786. doi:10.1002/14651858.CD003786.pub2. PMID 17943797.
{{cite journal}}: (עזרה) - ^ 1 2 Ibáñez-Vera AJ, Alvero-Cruz JR, García-Romero JC (2018). "Therapeutic physical exercise and supplements to treat fibromyalgia". Apunts. Medicina de l'Esport. 53 (197): 33–41. doi:10.1016/j.apunts.2017.07.001.
- ^ 1 2 3 Andrade A, Dominski FH, Sieczkowska SM (בדצמבר 2020). "What we already know about the effects of exercise in patients with fibromyalgia: An umbrella review". Seminars in Arthritis and Rheumatism. 50 (6): 1465–1480. doi:10.1016/j.semarthrit.2020.02.003. PMID 32147091.
{{cite journal}}: (עזרה) - ^ McVeigh JG, Lucas A, Hurley DA, Basford JR, Baxter GD (בספטמבר 2003). "Patients' perceptions of exercise therapy in the treatment of fibromyalgia syndrome: a survey". Musculoskeletal Care. 1 (2): 98–107. doi:10.1002/msc.45. PMID 20217670.
{{cite journal}}: (עזרה) - ^ 1 2 3 Russell D, Álvarez Gallardo IC, Wilson I, Hughes CM, Davison GW, Sañudo B, McVeigh JG (במרץ 2018). "'Exercise to me is a scary word': perceptions of fatigue, sleep dysfunction, and exercise in people with fibromyalgia syndrome-a focus group study". Rheumatology International. 38 (3): 507–515. doi:10.1007/s00296-018-3932-5. PMID 29340774.
{{cite journal}}: (עזרה) - ^ Sanz-Baños Y, Pastor-Mira MÁ, Lledó A, López-Roig S, Peñacoba C, Sánchez-Meca J (באוקטובר 2018). "Do women with fibromyalgia adhere to walking for exercise programs to improve their health? Systematic review and meta-analysis". Disability and Rehabilitation. 40 (21): 2475–2487. doi:10.1080/09638288.2017.1347722. PMID 28687050.
{{cite journal}}: (עזרה) - ^ 1 2 3 Albuquerque, Maria Luiza L.; Monteiro, Diogo; Marinho, Daniel A.; Vilarino, Guilherme T.; Andrade, Alexandro; Neiva, Henrique P. (2022-05-23). "Effects of different protocols of physical exercise on fibromyalgia syndrome treatment: systematic review and meta-analysis of randomized controlled trials". Rheumatology International (באנגלית). doi:10.1007/s00296-022-05140-1. ISSN 1437-160X.
- ^ Ryan S (2013). "Care of patients with fibromyalgia: assessment and management". Nursing Standard. 28 (13): 37–43. doi:10.7748/ns2013.11.28.13.37.e7722. PMID 24279570.
- ^ 1 2 3 4 5 6 7 Andrade A, Vilarino GT, Serafim TT, Pereira Júnior AA, de Souza CA, Sieczkowska SM (באוקטובר 2019). "Modulation of Autonomic Function by Physical Exercise in Patients with Fibromyalgia Syndrome: A Systematic Review". PM & R. 11 (10): 1121–1131. doi:10.1002/pmrj.12158. PMID 30900831.
{{cite journal}}: (עזרה) - ^ 1 2 Estévez-López F, Maestre-Cascales C, Russell D, Álvarez-Gallardo IC, Rodriguez-Ayllon M, Hughes CM, et al. (באפריל 2021). "Effectiveness of Exercise on Fatigue and Sleep Quality in Fibromyalgia: A Systematic Review and Meta-analysis of Randomized Trials". Archives of Physical Medicine and Rehabilitation. 102 (4): 752–761. doi:10.1016/j.apmr.2020.06.019. PMID 32721388.
{{cite journal}}: (עזרה) - ^ 1 2 3 4 El-Shewy KM, Kunbaz A, Gad MM, Al-Husseini MJ, Saad AM, Sammour YM, Abdel-Daim MM (בינואר 2019). "Hyperbaric oxygen and aerobic exercise in the long-term treatment of fibromyalgia: A narrative review". Biomedicine & Pharmacotherapy. 109: 629–638. doi:10.1016/j.biopha.2018.10.157. PMID 30399600.
{{cite journal}}: (עזרה) - ^ Bidonde J, Busch AJ, Schachter CL, Overend TJ, Kim SY, Góes SM, et al. (ביוני 2017). "Aerobic exercise training for adults with fibromyalgia". The Cochrane Database of Systematic Reviews. 2017 (6): CD012700. doi:10.1002/14651858.CD012700. PMC 6481524. PMID 28636204.
{{cite journal}}: (עזרה) - ^ 1 2 Bidonde J, Busch AJ, Schachter CL, Webber SC, Musselman KE, Overend TJ, et al. (במאי 2019). "Mixed exercise training for adults with fibromyalgia". The Cochrane Database of Systematic Reviews. 5: CD013340. doi:10.1002/14651858.cd013340. PMC 6931522. PMID 31124142.
{{cite journal}}: (עזרה) - ^ Kim SY, Busch AJ, Overend TJ, Schachter CL, van der Spuy I, Boden C, et al. (בספטמבר 2019). "Flexibility exercise training for adults with fibromyalgia". The Cochrane Database of Systematic Reviews. 9: CD013419. doi:10.1002/14651858.CD013419. PMC 6718217. PMID 31476271.
{{cite journal}}: (עזרה) - ^ Vilarino GT, Andreato LV, de Souza LC, Branco JH, Andrade A (בנובמבר 2021). "Effects of resistance training on the mental health of patients with fibromyalgia: a systematic review". Clinical Rheumatology. 40 (11): 4417–4425. doi:10.1007/s10067-021-05738-z. PMID 33987785.
{{cite journal}}: (עזרה) - ^ 1 2 3 4 da Silva JM, de Barros BS, Almeida GJ, O'Neil J, Imoto AM (במרץ 2022). "Dosage of resistance exercises in fibromyalgia: evidence synthesis for a systematic literature review up-date and meta-analysis". Rheumatology International. 42 (3): 413–429. doi:10.1007/s00296-021-05025-9. PMID 34652480.
{{cite journal}}: (עזרה) - ^ Li H, Chen J, Xu G, Duan Y, Huang D, Tang C, Liu J (בספטמבר 2020). "The Effect of Tai Chi for Improving Sleep Quality: A Systematic Review and Meta-analysis". Journal of Affective Disorders. 274: 1102–1112. doi:10.1016/j.jad.2020.05.076. PMID 32663938.
{{cite journal}}: (עזרה) - ^ Cheng CA, Chiu YW, Wu D, Kuan YC, Chen SN, Tam KW (באוקטובר 2019). "Effectiveness of Tai Chi on fibromyalgia patients: A meta-analysis of randomized controlled trials". Complementary Therapies in Medicine. 46: 1–8. doi:10.1016/j.ctim.2019.07.007. PMID 31519264.
{{cite journal}}: (עזרה) - ^ Bidonde J, Busch AJ, Webber SC, Schachter CL, Danyliw A, Overend TJ, et al. (באוקטובר 2014). "Aquatic exercise training for fibromyalgia". The Cochrane Database of Systematic Reviews (10): CD011336. doi:10.1002/14651858.cd011336. PMID 25350761.
{{cite journal}}: (עזרה) - ^ Lima TB, Dias JM, Mazuquin BF, da Silva CT, Nogueira RM, Marques AP, et al. (באוקטובר 2013). "The effectiveness of aquatic physical therapy in the treatment of fibromyalgia: a systematic review with meta-analysis". Clinical Rehabilitation. 27 (10): 892–908. doi:10.1177/0269215513484772. PMID 23818412.
{{cite journal}}: (עזרה) - ^ Perraton L, Machotka Z, Kumar S (בנובמבר 2009). "Components of effective randomized controlled trials of hydrotherapy programs for fibromyalgia syndrome: A systematic review". Journal of Pain Research. 2: 165–173. doi:10.2147/JPR.S8052. PMC 3004626. PMID 21197303.
{{cite journal}}: (עזרה) - ^ Galvão-Moreira LV, de Castro LO, Moura EC, de Oliveira CM, Nogueira Neto J, Gomes LM, Leal PD (ביולי 2021). "Pool-based exercise for amelioration of pain in adults with fibromyalgia syndrome: A systematic review and meta-analysis". Modern Rheumatology. 31 (4): 904–911. doi:10.1080/14397595.2020.1829339. PMID 32990113.
{{cite journal}}: (עזרה) - ^ Bidonde J, Busch AJ, van der Spuy I, Tupper S, Kim SY, Boden C (בספטמבר 2017). "Whole body vibration exercise training for fibromyalgia". The Cochrane Database of Systematic Reviews. 9: CD011755. doi:10.1002/14651858.cd011755.pub2. PMC 6483692. PMID 28950401.
{{cite journal}}: (עזרה) - ^ 1 2 Häuser, Winfried, & Fitzcharles, M. A., Facts and myths pertaining to fibromyalgia, Dialogues in Clinical Neuroscience, 1 20, 2018, עמ' 53-62
- ^ Roie Tzadok, Jacob N. Ablin, Current and Emerging Pharmacotherapy for Fibromyalgia, Pain Research and Management 2020, 2020-02-11, עמ' 1–9 doi: 10.1155/2020/6541798
- ^ European Medicines Agency. "Questions and answers on the recommendati on for the refusal of the marketing authorisation for Milnacipran Pierre Fabre Médicament/Impulsor" (PDF). European Medicines Agency. ארכיון (PDF) מ-22 בפברואר 2014. נבדק ב-30 במאי 2013.
{{cite web}}: (עזרה) - ^ 1 2 3 4 Mascarenhas RO, Souza MB, Oliveira MX, Lacerda AC, Mendonça VA, Henschke N, Oliveira VC (בינואר 2021). "Association of Therapies With Reduced Pain and Improved Quality of Life in Patients With Fibromyalgia: A Systematic Review and Meta-analysis". JAMA Internal Medicine. 181 (1): 104–112. doi:10.1001/jamainternmed.2020.5651. PMC 7589080. PMID 33104162.
{{cite journal}}: (עזרה) - ^ Moore RA, Derry S, Aldington D, Cole P, Wiffen PJ (ביולי 2015). "Amitriptyline for neuropathic pain in adults". The Cochrane Database of Systematic Reviews. 7 (7): CD008242. doi:10.1002/14651858.CD011824. PMC 6485478. PMID 26146793.
{{cite journal}}: (עזרה) - ^ Häuser W, Wolfe F, Tölle T, Uçeyler N, Sommer C (באפריל 2012). "The role of antidepressants in the management of fibromyalgia syndrome: a systematic review and meta-analysis". CNS Drugs. 26 (4): 297–307. doi:10.2165/11598970-000000000-00000. PMID 22452526.
{{cite journal}}: (עזרה) - ^ Cording M, Derry S, Phillips T, Moore RA, Wiffen PJ (באוקטובר 2015). "Milnacipran for pain in fibromyalgia in adults". The Cochrane Database of Systematic Reviews (10): CD008244. doi:10.1002/14651858.CD008244.pub3. PMC 6481368. PMID 26482422.
{{cite journal}}: (עזרה) - ^ Welsch P, Üçeyler N, Klose P, Walitt B, Häuser W (בפברואר 2018). "Serotonin and noradrenaline reuptake inhibitors (SNRIs) for fibromyalgia". The Cochrane Database of Systematic Reviews. 2 (7): CD010292. doi:10.1002/14651858.CD010292.pub2. PMC 5846183. PMID 29489029.
{{cite journal}}: (עזרה) - ^ Welsch P, Bernardy K, Derry S, Moore RA, Häuser W (באוגוסט 2018). "Mirtazapine for fibromyalgia in adults". The Cochrane Database of Systematic Reviews. 8: CD012708. doi:10.1002/14651858.CD012708.pub2. PMC 6513659. PMID 30080242.
{{cite journal}}: (עזרה) - ^ 1 2 Häuser W, Eich W, Herrmann M, Nutzinger DO, Schiltenwolf M, Henningsen P (ביוני 2009). "Fibromyalgia syndrome: classification, diagnosis, and treatment". Deutsches Ärzteblatt International. 106 (23): 383–391. doi:10.3238/arztebl.2009.0383. PMC 2712241. PMID 19623319.
{{cite journal}}: (עזרה) - ^ Nowell WB, Gavigan K, L Silverman S (במאי 2022). "Cannabis for Rheumatic Disease Pain: a Review of Current Literature". Current Rheumatology Reports. 24 (5): 119–131. doi:10.1007/s11926-022-01065-7. PMID 35486218.
{{cite journal}}: (עזרה) - ^ Boehnke KF, Häuser W, Fitzcharles MA (במאי 2022). "Cannabidiol (CBD) in Rheumatic Diseases (Musculoskeletal Pain)". Current Rheumatology Reports. doi:10.1007/s11926-022-01077-3. PMC 9062628. PMID 35503198.
{{cite journal}}: (עזרה) - ^ Bourke, Stephanie L.; Schlag, Anne Katrin; O'Sullivan, Saoirse Elizabeth; Nutt, David J.; Finn, David P. (בדצמבר 2022). "Cannabinoids and the endocannabinoid system in fibromyalgia: A review of preclinical and clinical research". Pharmacology & Therapeutics (באנגלית). 240: 108216. doi:10.1016/j.pharmthera.2022.108216.
{{cite journal}}: (עזרה) - ^ Jain N, Moorthy A (ביוני 2022). "Cannabinoids in rheumatology: Friend, foe or a bystander?". Musculoskeletal Care. 20 (2): 416–428. doi:10.1002/msc.1636. PMID 35476898.
{{cite journal}}: (עזרה) - ^ Walitt B, Klose P, Fitzcharles MA, Phillips T, Häuser W (ביולי 2016). "Cannabinoids for fibromyalgia". The Cochrane Database of Systematic Reviews. 7: CD011694. doi:10.1002/14651858.cd011694.pub2. PMC 6457965. PMID 27428009.
{{cite journal}}: (עזרה) - ^ Helen Gaskell, R Andrew Moore, Sheena Derry, Cathy Stannard, Oxycodone for pain in fibromyalgia in adults, Cochrane Database of Systematic Reviews, 2016-09-01 doi: 10.1002/14651858.CD012329
- ^ 1 2 Kadayifci, Fatma Z; Bradley, Madelyn J; Onat, Ahmet M; Shi, Hai Ning; Zheng, Shasha (2022-06-08). "Review of nutritional approaches to fibromyalgia". Nutrition Reviews (באנגלית): nuac036. doi:10.1093/nutrit/nuac036. ISSN 0029-6643.
- ^ Nadal-Nicolás Y, Miralles-Amorós L, Martínez-Olcina M, Sánchez-Ortega M, Mora J, Martínez-Rodríguez A (במאי 2021). "Vegetarian and Vegan Diet in Fibromyalgia: A Systematic Review". International Journal of Environmental Research and Public Health. 18 (9): 4955. doi:10.3390/ijerph18094955. PMC 8125538. PMID 34066603.
{{cite journal}}: (עזרה) - ^ Ethan Lowry, Joanne Marley, Joseph G. McVeigh, Emeir McSorley, Dietary Interventions in the Management of Fibromyalgia: A Systematic Review and Best-Evidence Synthesis, Nutrients 12, 2020-08-31, עמ' 2664 doi: 10.3390/nu12092664
- ^ Haddad HW, Mallepalli NR, Scheinuk JE, Bhargava P, Cornett EM, Urits I, Kaye AD (בדצמבר 2021). "The Role of Nutrient Supplementation in the Management of Chronic Pain in Fibromyalgia: A Narrative Review". Pain and Therapy. 10 (2): 827–848. doi:10.1007/s40122-021-00266-9. PMC 8586285. PMID 33909266.
{{cite journal}}: (עזרה) - ^ Qu, Kang; Li, Ming-Xi; Zhou, Yu-Ling; Yu, Peng; Dong, Ming (2022-05-31). "The efficacy of vitamin D in treatment of fibromyalgia: a meta-analysis of randomized controlled studies and systematic review". Expert Review of Clinical Pharmacology (באנגלית): 1–10. doi:10.1080/17512433.2022.2081151. ISSN 1751-2433.
- ^ Mehrabani S, Askari G, Miraghajani M, Tavakoly R, Arab A (באפריל 2019). "Effect of coenzyme Q10 supplementation on fatigue: A systematic review of interventional studies". Complementary Therapies in Medicine. 43: 181–187. doi:10.1016/j.ctim.2019.01.022. PMID 30935528.
{{cite journal}}: (עזרה) - ^ Hargreaves IP, Mantle D (2021). "Targeted Treatment of Age-Related Fibromyalgia with Supplemental Coenzyme Q10". Advances in Experimental Medicine and Biology. Springer International Publishing. 1286: 77–85. doi:10.1007/978-3-030-55035-6_5. ISBN 978-3-030-55034-9. PMID 33725346.
- ^ Qu K, Li MX, Zhou YL, Yu P, Dong M (במאי 2022). "The efficacy of vitamin D in treatment of fibromyalgia: a meta-analysis of randomized controlled studies and systematic review". Expert Review of Clinical Pharmacology: 1–10. doi:10.1080/17512433.2022.2081151. PMID 35596576.
{{cite journal}}: (עזרה) - ^ Hemati K, Amini Kadijani A, Sayehmiri F, Mehrzadi S, Zabihiyeganeh M, Hosseinzadeh A, Mirzaei A (בפברואר 2020). "Melatonin in the treatment of fibromyalgia symptoms: A systematic review". Complementary Therapies in Clinical Practice. 38: 101072. doi:10.1016/j.ctcp.2019.101072. PMID 31783341.
{{cite journal}}: (עזרה) - ^ Bernardy K, Klose P, Busch AJ, Choy EH, Häuser W (בספטמבר 2013). "Cognitive behavioural therapies for fibromyalgia". The Cochrane Database of Systematic Reviews. 9 (9): CD009796. doi:10.1002/14651858.CD009796.pub2. PMC 6481397. PMID 24018611.
{{cite journal}}: (עזרה) - ^ 1 2 Glombiewski JA, Sawyer AT, Gutermann J, Koenig K, Rief W, Hofmann SG (בנובמבר 2010). "Psychological treatments for fibromyalgia: a meta-analysis". Pain. 151 (2): 280–95. doi:10.1016/j.pain.2010.06.011. PMID 20727679.
{{cite journal}}: (עזרה) - ^ Williams AC, Fisher E, Hearn L, Eccleston C (באוגוסט 2020). "Psychological therapies for the management of chronic pain (excluding headache) in adults". The Cochrane Database of Systematic Reviews. 8 (5): CD007407. doi:10.1002/14651858.CD007407.pub4. PMC 7437545. PMID 32794606.
{{cite journal}}: (עזרה) - ^ Whale K, Dennis J, Wylde V, Beswick A, Gooberman-Hill R (במאי 2022). "The effectiveness of non-pharmacological sleep interventions for people with chronic pain: a systematic review and meta-analysis". BMC Musculoskeletal Disorders. 23 (1): 440. doi:10.1186/s12891-022-05318-5. PMC 9092772. PMID 35546397.
{{cite journal}}: (עזרה) - ^ Florence Eastwood, Emma Godfrey, The efficacy, acceptability and safety of acceptance and commitment therapy for fibromyalgia – a systematic review and meta-analysis, British Journal of Pain, 2023-12-12 doi: 10.1177/20494637231221451
- ^ Johnson MI, Claydon LS, Herbison GP, Jones G, Paley CA (באוקטובר 2017). "Transcutaneous electrical nerve stimulation (TENS) for fibromyalgia in adults". The Cochrane Database of Systematic Reviews. 10 (10): CD012172. doi:10.1002/14651858.CD012172.pub2. PMC 6485914. PMID 28990665.
{{cite journal}}: (עזרה) - ^ 1 2 3 Gibson W, Wand BM, Meads C, Catley MJ, O'Connell NE (באפריל 2019). "Transcutaneous electrical nerve stimulation (TENS) for chronic pain - an overview of Cochrane Reviews". The Cochrane Database of Systematic Reviews. 4: CD011890. doi:10.1002/14651858.CD011890.pub3. PMC 6446021. PMID 30941745.
{{cite journal}}: (עזרה) - ^ 1 2 Lange G, Janal MN, Maniker A, Fitzgibbons J, Fobler M, Cook D, Natelson BH (בספטמבר 2011). "Safety and efficacy of vagus nerve stimulation in fibromyalgia: a phase I/II proof of concept trial". Pain Medicine. 12 (9): 1406–1413. doi:10.1111/j.1526-4637.2011.01203.x. PMC 3173600. PMID 21812908.
{{cite journal}}: (עזרה) - ^ Gao C, Zhu Q, Gao Z, Zhao J, Jia M, Li T (במאי 2022). "Can noninvasive brain stimulation improve pain and depressive symptoms in patients with neuropathic pain? A systematic review and meta-analysis". Journal of Pain and Symptom Management: S0885392422007072. doi:10.1016/j.jpainsymman.2022.05.002. PMID 35550165.
{{cite journal}}: (עזרה) - ^ Fernandes AM, Graven-Nielsen T, de Andrade DC (ביוני 2022). "New updates on transcranial magnetic stimulation in chronic pain". Current Opinion in Supportive and Palliative Care. 16 (2): 65–70. doi:10.1097/SPC.0000000000000591. PMID 35639571.
{{cite journal}}: (עזרה) - ^ 1 2 3 4 Choo YJ, Kwak SG, Chang MC (בינואר 2022). "Effectiveness of Repetitive Transcranial Magnetic Stimulation on Managing Fibromyalgia: A Systematic Meta-Analysis". Pain Medicine: pnab354. doi:10.1093/pm/pnab354. PMID 34983056.
{{cite journal}}: (עזרה) - ^ 1 2 3 4 Sun P, Fang L, Zhang J, Liu Y, Wang G, Qi R (במרץ 2022). "Repetitive Transcranial Magnetic Stimulation for Patients with Fibromyalgia: A Systematic Review with Meta-Analysis". Pain Medicine. 23 (3): 499–514. doi:10.1093/pm/pnab276. PMID 34542624.
{{cite journal}}: (עזרה) - ^ Mary-Ann Fitzcharles, Yoram Shir, Jacob N. Ablin, Dan Buskila, Classification and Clinical Diagnosis of Fibromyalgia Syndrome: Recommendations of Recent Evidence-Based Interdisciplinary Guidelines, Evidence-Based Complementary and Alternative Medicine 2013, 2013, עמ' 1–9 doi: 10.1155/2013/528952
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.
