כלבת
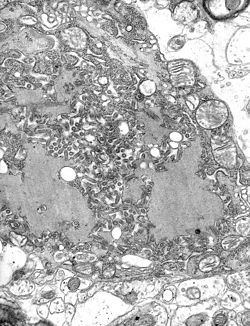 | |
| תצלום מיקרוסקופי של מספר נגיפי כלבת (העיגולים השחורים הקטנים) | |
| תחום |
מחלות זיהומיות |
|---|---|
| גורם |
נגיף הכלבת |
| תסמינים |
נמלול, עצבנות, כאב, פחד, גידול, גידול, hypersalivation, דום לב, respiratory arrest, phonophobia, פוטופוביה, שיתוק, כאב ראש, נדודי שינה, הזיה, הידרופוביה, מידריאזיס, צמרמורת, עצבנות, הקאה, hyperactivity, חום |
| קישורים ומאגרי מידע | |
| eMedicine | article/220967 |
| DiseasesDB | 11148 |
| MeSH | D011818 |
| MedlinePlus | 001334 |
| סיווגים | |
| ICD-10 | A82 |
| ICD-11 |
1C82 |
כלבת, (בלטינית: rabies) היא מחלה נגיפית קטלנית, התוקפת את מערכת העצבים ביונקים.
לנגיפי הכלבת שני מאפיינים ייחודיים: הם אינם נהפכים לאלימים פחות במהלך האבולוציה (אף על פי שבדרך כלל עדיף לטפיל שהפונדקאי שלו ישרוד זמן רב יותר, כדי שיוכל לנצלו במשך זמן ארוך יותר) וטווח הפונדקאים שלהם (מספר המינים שהם יכולים לתקוף) רחב מאוד.
דרכי העברת הנגיף[עריכת קוד מקור | עריכה]
הגורם למחלה הוא נגיף המועבר במגע ישיר (כגון דרך חתך בעור או נקודות תורפה בגוף האדם, כגון הפה העיניים ועוד) עם רוק או רקמת המוח/מערכת העצבים של בעל חיים נגוע.[1] דרכי ההדבקה הנפוצות ביותר הן בנשיכה או בליקוק.
הנגיף הגורם למחלה הוא נגיף RNA חד-גדילי מקבוצת Rhabdoviriae, שצורתו דמוית קליע. הנגיף מתקדם במעלה מערכת העצבים אל המוח דרך סיבי עצב קרועים (ולא דרך מחזור הדם), דבר המקשה על אבחון המחלה. על פי ההערכות, הנגיף נקשר לתאי עצב באמצעות הקולטן אצטילכולין, לו תפקיד מפתח בהעברת האותות מהעצב לשריר. קצב ההתקדמות הוא כסנטימטר ביום, ועל כן תקופת הנשאות (החולפת בין רגע ההידבקות ועד התפרצות המחלה) תלויה במרחק שבין הנקודה בה חדר הנגיף לגוף לבין המוח. אף ששמה העברי הוא "כלבת", המחלה מידבקת לא רק בקרב כלביים, אלא גם בקרב פרות, כבשים, סוסים, חתולים, עטלפים, בני אדם, וכל יצור חי הומיאותרמי. בעלי חיים נגועים עלולים להיות וקטורים המעבירים את הנגיף, ולהדביק גם בני אדם הבאים עמם במגע. ייתכן שהנגיף יכול לעבור מאדם לאדם דרך מגע עם נוזלי הגוף, אך מקרים כאלה אינם ידועים.[2] מקרה נדיר של העברת הנגיף מאדם לאדם התרחש לאחר השתלת קרנית של תורם נשא.[3]
מהלך המחלה ותסמיניה[עריכת קוד מקור | עריכה]
הנגיף חודר למערכת העצבים המרכזית דרך האקסונים המובילים אליה, ותוקף אזורים במוח הגדול, המשפיעים על ההתנהגות. הוא חודר לתאי המוח ומזריק לתוכם חומר גנטי, שמורה להם לייצר ממנו עותקים נוספים. כאשר התא מתמלא בנגיפים הוא נהרס, והנגיפים שפורצים ממנו ממשיכים את שרשרת ההתפשטות בגוף. עם התקדמות המחלה מתמוססים אזורים שלמים במוח, בתהליך המכונה "נמק גבינתי" (בשל הדמיון בין הרקמה הפגועה לגבינה שווייצרית). הנזק המוחי מוביל לשיטיון (דמנציה), שעלול להחמיר לכדי דליריום.
לאחר התפרצותה, לרוב מובילה הכלבת למוות בתוך כעשרה ימים בממוצע.
אחד מהסימנים הראשונים של המחלה הוא שינוי התנהגותי. לדוגמה, כלב ידידותי נהפך לתוקפני כלפי סביבתו. שני סוגי התנהגות המאפיינים את המחלה:
- תגובה סוערת, המאופיינת בריצה בלתי מבוקרת למרחקים ארוכים, תוקפנות רבה, נגיסה בעצמים שונים ואובדן כושר השיפוט.
- רגיעה המלווה בדיכאון, שיתוק והתנהגות מוזרה.
חיות בר נזהרות בדרך כלל מבני אדם; התקרבות של חיית בר לבני אדם מיוזמתה עשויה להעיד על כך שהחיה נגועה במחלה. זוהי דוגמה לטפיל משנה התנהגות – ההדבקה בנגיף משפיעה על התנהגות בעל החיים הנגוע, והשינוי ההתנהגותי מגדיל את הסיכוי שהנגיף ידביק פרטים אחרים.[4]
עם התקדמות המחלה הנגיף מתפשט דרך עצבי הפנים ומגיע אל בלוטות הרוק. משלב זה החולה מתחיל להיות מדבק על ידי הרוק (למשל בנשיכה). בשלב הבא הנגיף יורד אל שרירי הבליעה, והתוצאה היא פגיעה ביכולת הבליעה וריור מוגבר. בשל הכאב הכרוך בבליעה, יימנע החולה משתיית מים על אף צמאונו. הקושי בבליעה יכול להופיע אצל בני אדם ואצל שאר היונקים הנגועים והחולים במחלה. סימן אחר הוא פוטופוביה – תסמין של רגישות יתר לאור, ופחד או סלידה מאור השמש וממקומות המוארים באור חזק. הסובלים מפוטופוביה יחפשו על פי רוב מקלט במקומות חשוכים, וזאת בשל הפגיעה במערכת העצבים, שבעקבותיה אובדת היכולת לשלוט בהתרחבות האישונים ובהתכווצותם. אישוני החולים מורחבים כל העת, ולכן הם חוששים לצאת החוצה לאור השמש ולסביבה מוארת בשל הכאב שנגרם מהסינוור. השלב שמתפתח לאחר מכן הוא השלב האחרון של המחלה, והוא מתאפיין בשיתוק בכל הגוף, כולל שיתוק שרירי הנשימה, דבר המוביל לבסוף למוות.
הזמן שעובר מהידבקות במחלה ועד התפרצותה נע בין שבועות אחדים לשנה,[5] וגורמים רבים אחראים להבדלי הזמנים בין נדבק לנדבק. מכיוון שהמחלה מועברת על ידי מערכת העצבים, על הנגיף לבוא במגע ישיר עם תאי עצב (יכולה להיות הידבקות בעקבות מגע בין תא עצב נגוע לתא עצב בריא, אך הסיכויים לכך קטנים). משך הזמן שעובר עד שהמחלה מתפרצת מושפע מעומק הנשיכה, ממספר הנשיכות, ממרחקן לעמוד השדרה או ממרחקן לראש.
חיסון וטיפול[עריכת קוד מקור | עריכה]
הכלבת מוכתרת בספר השיאים של גינס בתואר "המחלה הקטלנית ביותר". מלבד מקרים אחדים ומועטים ביותר, מרגע התפרצות המחלה הסיכוי למוות הוא קרוב ל-100 אחוז. עד כה ידוע רק על 14 איש ששרדו לאחר שפיתחו סימפטומים. אולם לאחר ההדבקה, ולפני הופעת הסימפטומים, אפשר למנוע את התפרצותה בעזרת חיסון. אפשר למנוע את המחלה גם לפני ההדבקה בעזרת חיסון, אך במרבית מדינות העולם מקובל לחסן מראש בפני כלבת רק בעלי חיים ולא בני אדם.
את החיסון לכלבת פיתח לואי פסטר, אבי המיקרוביולוגיה. בשנת 1880 מצא פסטר כי הגורם למחלה איננו חיידק. הוא החל לעשות ניסויים בכלבים נגועים בעזרת תרביות מוחלשות של הנגיף. פסטר בדק את השפעת החיסון בעזרת ארנבונים חיים, שהיה מכניס לכלוב ששהה בו כלב חולה. באחת הפעמים הבחין כי הכלב שבו טיפל מיאן לתקוף את הארנבת כהרגלו. לאחר ניסיון בתרכיבים רבים שפיתח, מצא לבסוף פסטר את התרכיב היעיל שחיפש. ב-6 ביולי 1885 הובא לביתו של פסטר הילד ז'וזף מייסטר שכלב משוטט נשכו בגופו בכתשעה מקומות שונים. בשעה שהזריק פסטר לילד את החיסון הניסיוני שלו, נאסף סביב הבית קהל זועם, המטיר על פסטר נאצות, וגידף את ניסוייו, אך בחלוף הימים התברר שחיי הילד ניצלו, ובכך הוכחה יעילות החיסון.
בשנת 1903 זיהה המיקרוביולוג האיטלקי אָדֶלְקִי נֶגְרִי את גורם המחלה, ואף תיאר גופיפים תוך־תאיים אופייניים במוחם של בני אדם ובעלי חיים נגועים אחרים. גופיפים אלו מכונים "גופיפי נגרי", והימצאם בבדיקה שלאחר המוות מאשש פגיעה בכלבת.
חיסון הכלבת עבר תמורות רבות במהלך השנים. בעבר ניתן החיסון במנות רבות – כ־20 זריקות אל תוך בטנו של האדם הנגוע (או החשוד בהיותו נגוע). בשנות ה־40 הוערך שבאחד מכל 5,500 מקרים החיסון גורם לשיתוק, ובאחד מכל 18,000 מקרים החיסון מסתיים במוות.[6] באמצע שנות ה-70 פותח חיסון משופר, שכלל רק שש זריקות.[7]
כיום ניתנים שני סוגי חיסון למי שכבר ננשך: חיסון סביל, שניתן מיד לאחר הנשיכה, וחיסון פעיל, שניתן גם הוא ביום הנשיכה, ובעוד שלוש פעמים במרווחי זמן קבועים (0, 3, 7, 14 ו-28 ימים). המרכז לבקרת מחלות ומניעתן (CDC) הוציא הנחיה שעל פיה די ב־4 זריקות בלבד (בימים 0, 3, 7, 14; למדוכאי חיסון עדיין מומלץ חיסון הכולל 5 זריקות).[דרוש מקור]
עוד אוכלוסייה שמומלץ לה להתחסן טרם חשיפה- היא אנשים בסיכון גבוה להיחשף לנגיף (כמו וטרינרים בהודו לדוגמה), וכן מטיילים הנוסעים לארצות שבהן סכנת ההידבקות בכלבת גבוהה.
פרוטוקול מילווקי[עריכת קוד מקור | עריכה]
ידוע על אנשים מעטים ביותר ששרדו אחרי התפרצות הסימפטומים של מחלת הכלבת. מקצתם קיבלו חיסון לפני התפרצות המחלה, ואף על פי כן הופיעו אצלם תסמיניה. פרוטוקול מילווקי מתווה טיפול בחולי כלבת בשלב הופעת התסמינים. הנערה ג׳ינה גיזה (Jeanna Giese) היא אחת מכעשרה בני אדם שנדבקו בכלבת ושרדו.[8] עד הצלתה, הטיפול היחיד שהיה נהוג לתת היה טיפול תומך להקלת הסבל, ולא הייתה ידועה דרך לרפא את המחלה. היא שרדה לאחר הופעת התסמינים "אף על פי שלא הייתה מחוסנת בפני כלבת".[9][10] בספטמבר 2004 נשך עטלף את גיזה בת ה-15 באצבעה, אך היא לא פנתה לקבל טיפול. שלושים ושבעה ימים אחרי כן היא פיתחה את התסמינים האופייניים למחלת הכלבת. בניסיון להצילה היא הוכנסה לתרדמת יזומה כדי להגן על מוחה מפגיעה, והרופאים חיכו שמערכת החיסון שלה תפתח נוגדנים לנגיף. בתוך כך היא קיבלה קוקטייל של תרופות אנטי־ויראליות (Ribavirin ו־Amantadine). צורת טיפול זו מכונה פרוטוקול מילווקי.
גיזה הוצאה מהתרדמת לאחר שבעה ימים. לאחר שלושים ואחד ימים בבית החולים נקבע שגיזה איננה נושאת עוד את נגיף הכלבת, והיא שוחררה מהבידוד שהייתה נתונה בו. יכולותיה הקוגניטיביות לא נפגעו, אך היא סבלה מפגיעה מוטורית קשה. היא עברה טיפולים שיקומיים ושוחררה ב־1 בינואר 2005. עד נובמבר 2005 כבר הייתה מסוגלת ללכת בעצמה וחזרה לבית ספרה. בהמשך החלה ללמוד נהיגה, ובסוף גם קיבלה רישיון נהיגה. ג׳ינה גיזה התחתנה בספטמבר 2014.[11]
יש מחלוקות בשאלה על הסיבות להישרדותה. רופאיה של גיזה ידעו שרוב מקרי המוות מכלבת נגרמים מכשל תפקודי זמני של המוח, ולא מנזק מוחי קבוע. הם באו לידי המסקנה שאם יגנו על מוחה על ידי הכנסתה לתרדמת מכוונת, היא תשרוד די זמן עד שיצליח גופה לפתח נוגדנים יעילים לווירוס. אמנם נראה שהטיפול עבד כמתוכנן, אך חוקרי כלבת אחרים טוענים כי אפשר שגיזה נדבקה בגרסה חלשה מאוד של הווירוס, או שמא יש לה מערכת חיסונית חזקה במיוחד. לא היה אפשר למצוא את העטלף שנשך את גיזה כדי לברר עוד, וכן לא היה אפשר לבודד את הנגיף מגיזה עצמה. לכן לא הייתה אפשרות לבוא לידי מסקנות חד־משמעיות. נכון לשנת 2009 ידוע על 25 מקרים שבהם נוסה הפרוטוקול (מלבד גיזה), ומתוכם שרדו שני מטופלים. גרסה אחרת של הפרוטוקול נוסתה על 10 חולים אחרים, ומתוכם שרדו שניים.[12]
אפידמיולוגיה[עריכת קוד מקור | עריכה]
כל השירותים הווטרינריים בעולם התפתחו בראש ובראשונה כדי להתמודד עם מחלת הכלבת[דרוש מקור]. בכל שנה מתים בין 40,000 ל־70,000 בני אדם מכלבת ברחבי העולם. כ־6 מיליון איש מקבלים בכל שנה חיסון משעלה חשש להידבקות. מאז שנת 2007 מציינים ברחבי העולם מדי שנה את יום הכלבת העולמי בתאריך 28 בספטמבר.[2]
היסטוריה[עריכת קוד מקור | עריכה]
מחלת הכלבת היא מחלה עתיקה מאוד, ומוזכרת במקורות עתיקים רבים. התיעוד העתיק ביותר למחלת הכלבת מופיע בחוקי אשנונה. על פי חוקים אלו אדם שכלבו הראה סימפטומים של כלבת, מוטלת עליו האחריות למנוע מהכלב לנשוך אחרים. אם נשך הכלב מישהו והננשך מת, בעל הכלב חייב בקנס גבוה.[13]
בתלמוד נכתב על חמישה סימנים מזהים להיותו של כלב "כלב שוטה": "”פיו פתוח ורירו נוטף ואזניו סרוחות וזנבו מונח על ירכותיו ומהלך בצידי דרכים ויש אומרים אף נובח ואין קולו נשמע”". כמו כן דנים בשאלה אם המחלה מופיעה אצל כלבים בגלל רוח רעה שנדבקת בהם, או מכיוון שמכשפות כישפו אותם.[14] עוד נקבע שהכלב נמנה עם המזיקים שמותר להורגם בשבת, אף אם אינם רצים אחרי פלוני.[15]
בעת העתיקה, המליצו הרופאים לאכול חלקים מכבדו של הכלב הנגוע (וחלקם המליצו לאחר צלייה)[16] וכך עד היום בין שבטים פרימיטיבים דוגמת האוסה,[17] במשנה מובאת אף דעתו של מתיא בן חרש, שהכיר רפואה זו[18] וסבור שהיא תרופה בדוקה לכלבת.[19] לעומתו חכמים אחרים במשנה פקפקו ביעילותה של תרופה זו. כך גם בירושלמי[20] נכתב שמעולם לא נרפא אדם מנשיכת כלב שוטה.
שם המחלה בעבר היה מזוהה עם אחד מתסמיניה הבולטים – הידרופוביה, פוביה (פחד קיצוני) ממים. רמב״ן מציין תופעה פסיכולוגית ידועה בזמנו, ולפיה אדם הנגוע בכלבת בהביטו במים יראה דמות כלב, ומתוך כך ימות. מלבד זאת יראה הנגוע דמויות כלבים קטנים בנוזל השתן.[21]
ישראל[עריכת קוד מקור | עריכה]
עד שנת 1913 היו צריכים אנשים שננשכו, או שעלה חשד כי חיה הנגועה בכלבת נשכה אותם, לנסוע לאיסטנבול או למצרים ולקבל שם חיסון לכלבת.[22] בעקבות שני מקרי מוות מכלבת בתחילת 1913, פנו נכבדי הקהילה בירושלים, בהם דוד ילין, אל נתן שטראוס, בבקשה שיקים את מכון פסטר בירושלים[23] במרץ 1913 הובטח שהמכון יוקם.[24] באפריל 1913 החלה משלחתו של פטר מיהלנס לטפל באנשים שננשכו ונחשדו בנשיאת נגיף הכלבת.[25] במהרה נפתח המכון הכל־לאומי בשותפות יהודית־גרמנית, ובו נתנה המחלקה בראשות אריה בעהם טיפול למניעת התפרצות מחלת הכלבת.[26] הפעילות נמשכה אחר כך בתחנת הבריאות העברית.
כבר בשנות ה־20 הובטח טיפול רפואי חינם לננשכים, במטרה להיאבק בכלבת בארץ ישראל.[27] הרשויות השמידו כלבים משוטטים והמיתו בחינם כלבים שנמסרו מבעליהם.[28] בראשית 1928 הותקנו תקנות חדשות לטיפול בכלבת.[29]
בשנת 1933 מתו שלושה אנשים מכלבת.[30]
בעשור הראשון של מדינת ישראל מתו 23 בני אדם מכלבת.[2] 14 מתו מ־12 במאי 1948 ועד מרץ 1949, מאחר שמחלת הכלבת התגברה מאוד בשל הקשיים שגרמה להם מלחמת העצמאות: מחסור בחיסונים[31] ועזובה בכפרים הערביים שתושביהם עזבום.[32] בשנת 1951 נערך בישראל, בפעם הראשונה בעולם, מבצע ארצי לחיסון כל הכלבים הפרטיים בפני כלבת, בשיתוף ארגון הבריאות העולמי. מתוך כך ירדה מאוד תפוצת הכלבת בישראל, אולם בשנת 1954 חזרה תפוצת הכלבת לעלות:[33] חמישה אנשים מתו מכלבת בשנים 1954‒1955,[34] שני אנשים לפחות מתו בראשית 1956[35] ועוד מקרה מוות היה בשנת 1957.[36] בסוף 1960 מתה ילדה מכלבת, לאחר שאחות סירבה לשלוח אותה לקבל את החיסונים הדרושים.[37] מאז היו מקרי המוות מכלבת לנדירים; שלושה מקרים היו בשנת 1997 ועוד מקרה אחד בשנת 2003.[38] כיום משרד החקלאות עוקב בקביעות אחרי מקרי כלבת בישראל, והוא מציג באתר האינטרנט שלו את כל הדיווחים על הימצאות נגיף הכלבת בבעל חיים.[39] מספר האירועים המתגלים בכל שנה בישראל אינו חורג מכמה עשרות: היו שנים שבהן דווח על פחות מעשרה מקרים (למשל ב־2006 דווח רק על תשעה מקרים), והיו שנים (למשל 2003) שדווח בהן על שבעים מקרים כמעט. רוב המקרים המדווחים באים מצפון הארץ.[2][40]
בישראל בעלי כלבים מחויבים לחסן את כלביהם בפני כלבת.[41] בשנת 2002 חוקק בישראל חוק להסדרת הפיקוח על כלבים, נוסף על פקודת הכלבת הוותיקה יותר מימי המנדט הבריטי, שעדיין תקפה ושעודכנה במהלך השנים. לפי החוק כל כלב בן שלושה חודשים חייב בחיסון. החיסון לכלב תקף לשלוש שנים על פי הוראות היצרן, אולם החוק מחייב לחסן בכל שנה – ארגון הבריאות הבינלאומי ממליץ לחסן כלבים אחת לשישה חודשים במדינות ששיעור הכלבת בהן גבוה. כיום החוק מחייב לחסן כלבים בלבד. מכל חיות הבר אפשר לחסן רק שועלים, על ידי חיסון אוראלי הניתן במזון. בראשית ימי המדינה מת ילד מכלבת בשל נשיכת כלב, ובעליו של הכלב הועמד לדין מאחר שלא חיסן אותו בפני כלבת.[42]
בשנת 2024 אושר חוק לפיו מספיק לחסן את הכלבים פעם בשנתיים (במקום פעם בשנה).[43]
על פי החוק בישראל, אדם שננשך, נשרט או נפצע מפגיעת יונק חייב לסור אל לשכת הבריאות המחוזית, ושם יחליט רופא אם צריך לתת טיפול מניעתי לכלבת. החלטת הרופא תיקבע על פי גורמים מספר, ובהם: שיעור הכלבת אצל חיות משוטטות במחוז שאירעה בו הפגיעה, סוג בעל החיים הפוגע, מצבו של בעל החיים לאחר הפגיעה ומיקום הפגיעה בגופו של הנפגע. אם אפשר לתפוס את בעל החיים הנושך ונשלח דיווח ללשכת הבריאות, תוציא לשכת הבריאות המחוזית צו הסגרה לבעל החיים הפוגע. ההסגר יימשך עשרה ימים, לשם אבחון. אם בעשרת ימי השהות תמות החיה, תאושש ההנחה שנשאה את נגיף הכלבת בגופה. במקרה זה יישלח מוח החיה לבדיקה נוספת, כדי להוכיח לחלוטין שאכן הייתה חולה בכלבת.[44]
ראו גם[עריכת קוד מקור | עריכה]
לקריאה נוספת[עריכת קוד מקור | עריכה]
- ד"ר רוברט ברקוב (עורך ראשי), מֶרְק - המדריך הרפואי השלם, בהוצאת כנרת זמורה ביתן דביר והד ארצי, 2002, עמ' 920-922
קישורים חיצוניים[עריכת קוד מקור | עריכה]
 פקודת הכלבת, 1934, ספר החוקים הפתוח, באתר ויקיטקסט
פקודת הכלבת, 1934, ספר החוקים הפתוח, באתר ויקיטקסט חוק להסדרת הפיקוח על כלבים, התשס״ג–2002, ספר החוקים הפתוח, באתר ויקיטקסט
חוק להסדרת הפיקוח על כלבים, התשס״ג–2002, ספר החוקים הפתוח, באתר ויקיטקסט- כלבת, באתר אנציקלופדיה בריטניקה (באנגלית)
![]() כלבת, באתר פרק בפודקאסט "מינהר הזמן", כאן - תאגיד השידור הישראלי
כלבת, באתר פרק בפודקאסט "מינהר הזמן", כאן - תאגיד השידור הישראלי
- ד"ר דרור בר־ניר, כלבת – לא לכלבים בלבד (עמ' 1), באתר מדעת, 11 בנובמבר 2009
- מערכת וואלה! בריאות, עטלף התנגש בידו. כמה שבועות לאחר מכן האיש מת, באתר וואלה!, 21 ביולי 2019
- יאיר קראוס, לוחמים מפזרים פיתיונות בגבול: המבצע למניעת חדירת כלבת לישראל, באתר ynet, 8 בפברואר 2023
הערות שוליים[עריכת קוד מקור | עריכה]
- ^ rabies transmission, CDC
- ^ 1 2 3 4 ד"ר דרור בר ניר, כלבת - סכנה מתגברת, The Medical, 15 בפברואר 2010
- ^ מת מכלבת אחרי השתלת קרנית, מעריב, 6 בדצמבר 1979
- ^ S. L. Klein, R. J. Nelson, Encyclopedia of Animal Behavior, Oxford: Academic Press, 2010-01-01, עמ' 216–225
- ^ ראו דוגמה ל-11 חודש: הבריאות בא"י בשנת 1933, בעיריות ובמועצות בארץ, ידיעות עיריית תל אביב, 15 בנובמבר 1934
- ^ לבעית הכלבת, המשקיף, 26 ביולי 1945
- ^ ד"ר מייכל הלברשטם, חיסון חדש נגד כלבת, מעריב, 2 בספטמבר 1977
- ^ Recovery of a Patient from Clinical Rabies --- Wisconsin, 2004
- ^ Alan C. Jackson, "Recovery from Rabies", New England Journal of Medicine' (June 16, 2005), 352 (24), 2549-2550
- ^ Rodney E. Willoughby, Jr, "A Cure for Rabies?, Scientific American Magazine (April 2007), 296 (4), 70-77
- ^ FOX 11, Rabies survivor Jeanna Giese getting married (ארכיון)(הקישור אינו פעיל, 3.5.2021)
- ^ Willoughby RE (2009). "Are we getting closer to the treatment of rabies?: medical benchmarks". Future Virology. MedScape. 4 (6): 563–570. doi:10.2217/fvl.09.52.
- ^ Dunlop, Robert H; Williams, David J (1996). Veterinary Medicine: An Illustrated History. Mosby. ISBN 0-8016-3209-9
- ^ תלמוד בבלי, מסכת יומא, דף פ"ג, עמוד ב'
- ^ תלמוד בבלי, מסכת שבת, דף קכ"א, עמוד ב'
- ^ יש שראו בתרופה זו סוג של אנטיטוקסין (אהרן מאיר מזי"א, מדרש הרפואה הערות חלק ב' פרק י"א. וראו עוד ד"ר מרדכי הלפרין אסיא ע"ה-ע"ו עמוד 13 הערה 10.)
- ^ יצחק יוליוס פרויס, הרפואה במקרא ובתלמוד, עמוד 292.
- ^ פרופ׳ שמואל קוטק שיער שר׳ מתיא בן חרש, שהתגורר ברומי, הושפע מהרפואה המקובלת שם, למשל מהרופאים פדניוס דיוסקורידס ופלינוס
- ^ משנה, מסכת יומא, פרק ח', משנה ו'
- ^ ברכות יב,ב
- ^ פירוש הרמב"ן לתורה ספר במדבר, פרק כ"א, פסוק ט'. וראו כאן
- ^ מכון פסטור בירושלים, מוריה, 6 בפברואר 1913
- ^ מכון פסתור בירושלים, הצבי, 7 בפברואר 1913
- ^ יסוד מכון פסטור בעירנו, מוריה, 4 במרץ 1913
- ^ ירושלים, מוריה, 4 באפריל 1913
- ^ ד"ר אריה בהם, מכתב גלוי, החרות, 3 בספטמבר 1913
- ^ הודעות רשמיות, דואר היום, 1 בפברואר 1924
- ^ על מקרי כלבת מסוכנים, דואר היום, 18 בינואר 1931
- ^ תקנות הכלבת, דואר היום, 22 במרץ 1928
- ^ הבריאות בא"י בשנת 1933, בעיריות ובמועצות בארץ, ידיעות עיריית תל אביב, 15 בנובמבר 1934
- ^ בתי־חולים ממשלתיים עוברים לידי יהודים, דבר, 8 באפריל 1948
- ^ 14 קרבנות כלבת בשנה האחרונה, הצופה, 31 במרץ 1949
12 מתו מכלבת, הַבֹּקֶר, 27 במרץ 1949
עוד שני קרבנות כלבת, דבר, 31 במרץ 1949 - ^ מ. תל צור, גוברת סכנת הכלבת, על המשמר, 6 בנובמבר 1955
- ^ חמישה אנשים מתו מכלבת, חרות, 11 בדצמבר 1955
סכנת הכלבת מחמירה והולכת, הצופה, 30 בנובמבר 1955
מת מכלבת, הַבֹּקֶר, 22 באוקטובר 1954 - ^ נער בן 13 מת מכלבת, דבר, 28 בפברואר 1956
כלב שוטה גרם לכלבת במחוז שלם, למרחב, 22 במרץ 1956 - ^ מזהירים מפני נשיכת כלבים, למרחב, 27 באוגוסט 1957
- ^ הכלב לא חוסן - האחות נתרשלה - הילדה מתה, מעריב, 8 בפברואר 1962
- ^ ורד לוביץ' וארצי חלפון, משרד הבריאות יחקור מות תושבת הנגב מכלבת, באתר ynet, 11 במאי 2003
- ^ אירועי מחלת הכלבת בישראל, משרד החקלאות ופיתוח הכפר
- ^ ארז ארליכמן, 2011: 32 מקרי כלבת התגלו בישראל, באתר ynet, 1 בינואר 2012
- ^ חיסון כלבים מפני כלבת, הצופה, 27 בפברואר 1951
- ^ לדין - על כלב שהמית, דבר, 12 ביולי 1949
- ^ אושר: חיסון כלבת לכלבים יינתן אחת לשנתיים, במקום כל שנה, באתר ynet, 10 בינואר 2024
- ^ ד"ר ערן זיו, חיסון כלבת - כל המידע הדרוש
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.
